CUP-Syndrom: Metastasen ohne Ursprungstumor
Das CUP-Syndrom ist eine spezielle Krebsart: Betroffene haben Metastasen im Körper, den Ursprungstumor (Primärtumor) können Ärzte aber nicht finden.
- In Deutschland erkranken jährlich etwa 10.500 Personen an einem CUP-Syndrom oder auch "Krebs bei unbekanntem Primärtumor".
- Für Betroffene bedeutet ein CUP-Syndrom oftmals, dass viele Untersuchungen auf sie zukommen und sich die Diagnostik möglicherweise länger hinzieht.
- Mit welchen Untersuchungen Patienten in dieser Situation rechnen müssen und welche Behandlungsmöglichkeiten es gibt, lesen Sie im folgenden Text.
Hinweis: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
CUP-Syndrom: Definition
CUP: Abkürzung für das englische "Cancer of Unknown Primary" – hat sich auch in Deutschland etabliert
CUP-Syndrom: Krebserkrankung, bei der Metastasen, nicht aber der Ursprungstumor gefunden werden
Metastasen: Krebszellen, die sich vom Ursprungstumor abgelöst und in anderen Geweben oder Organen angesiedelt haben
Es kann vorkommen, dass bei einer Patientin oder einem Patienten eine Krebserkrankung erst aufgrund von Metastasen auffällt. Finden die Ärztinnen und Ärzte den Ausgangstumor (Primärtumor) auch nach eingehenden Untersuchungen nicht, bezeichnen Fachleute die Erkrankung als "Krebs ohne Primärtumor" oder auch als "CUP-Syndrom".
Das CUP-Syndrom ist also eine spezielle Krebserkrankung. Da bereits Metastasen im Körper gestreut haben, handelt es sich beim CUP-Syndrom um eine fortgeschrittene Krebserkrankung, die in der Regel aggressiv wächst.
Oft wird ein CUP-Syndrom erst entdeckt, wenn die Metastasen Beschwerden verursachen. Die Betroffenen gehen wegen plötzlich auftretenden oder lang anhaltenden und sich dann verschlimmernden Symptomen zum Arzt.
Steht der Verdacht eines CUP-Syndroms im Raum, müssen Patientinnen und Patienten möglicherweise mit zahlreichen Untersuchungen rechnen. Darüber hinaus kann es vorkommen, dass die Behandlung häufig angepasst werden muss. Nicht zuletzt kann die Diagnose eines CUP-Syndroms Betroffene sehr belasten.
Wie häufig sind CUP-Syndrome?
In der Literatur finden sich unterschiedliche Angaben dazu, wie häufig das CUP-Syndrom auftritt.
Nach Angaben des Zentrums für Krebsregisterdaten erkranken in Deutschland jährlich ungefähr 10.500 Personen an einem CUP-Syndrom. Demnach haben etwa 2 von 100 Krebspatientinnen und -patienten ein CUP-Syndrom.
Die meisten der Patientinnen und Patienten sind zum Zeitpunkt der Diagnose über 60 Jahre alt. CUP-Syndrome treten bei Frauen und Männer etwa gleich häufig auf.
Finden Ärzte im Rahmen der Diagnostik den Primärtumor doch noch, ändert sich die Diagnose – dann handelt es sich nicht mehr um ein CUP-Syndrom.
Die Zahl der CUP-Diagnosen nimmt seit einigen Jahren ab. Dies führen Fachleute auf verbesserte diagnostische Verfahren zurück. Durch sie lässt sich der Ausgangstumor vermehrt doch noch auffinden – oder die Ärztinnen und Ärzte können klären, aus welchem Gewebetyp die Krebszellen entstanden sind.
Wenn Ärztinnen und Ärzte den Ursprung der Krebszellen ausfindig machen können, ändert sich die Diagnose CUP-Syndrom noch einmal: Es handelt sich nicht mehr um Krebs ohne Primärtumor, sondern um die Krebsart, der die Krebszellen zugeordnet werden konnten. Doch nur bei wenigen Patienten mit Verdacht auf ein CUP-Syndrom finden Mediziner den Ausgangstumor.
Tumorbiologie des CUP-Syndroms
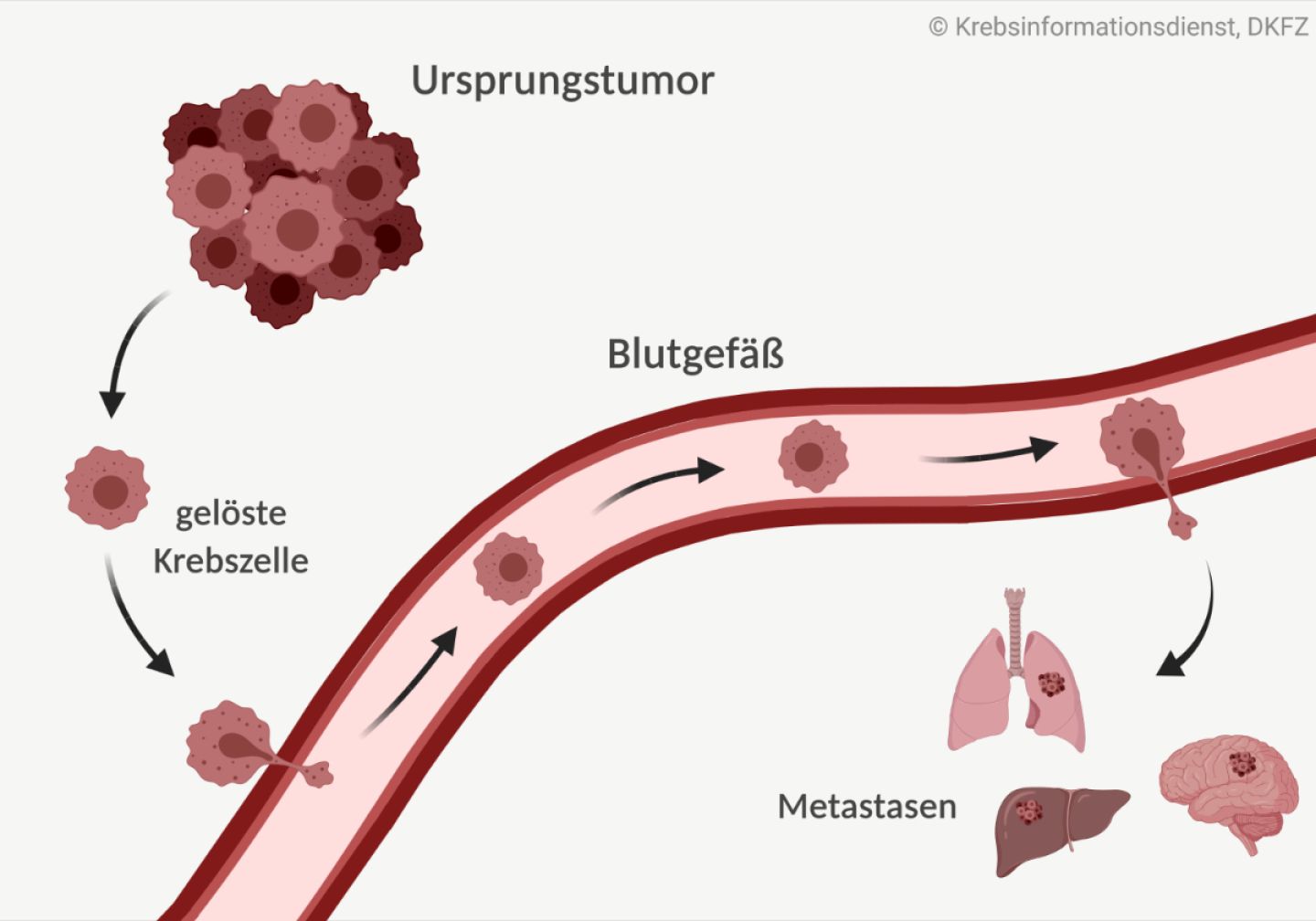
Bei "gewöhnlichen" Tumorarten entsteht Krebs zuerst in einem bestimmten Organ als sogenannter Primärtumor. Später kann sich der Krebs dann in Form von Metastasen im Körper ausbreiten. Beim CUP-Syndrom hingegen finden Ärztinnen und Ärzte jedoch nur Metastasen, den Ausgangstumor wiederum nicht.
Wie entstehen Metastasen?
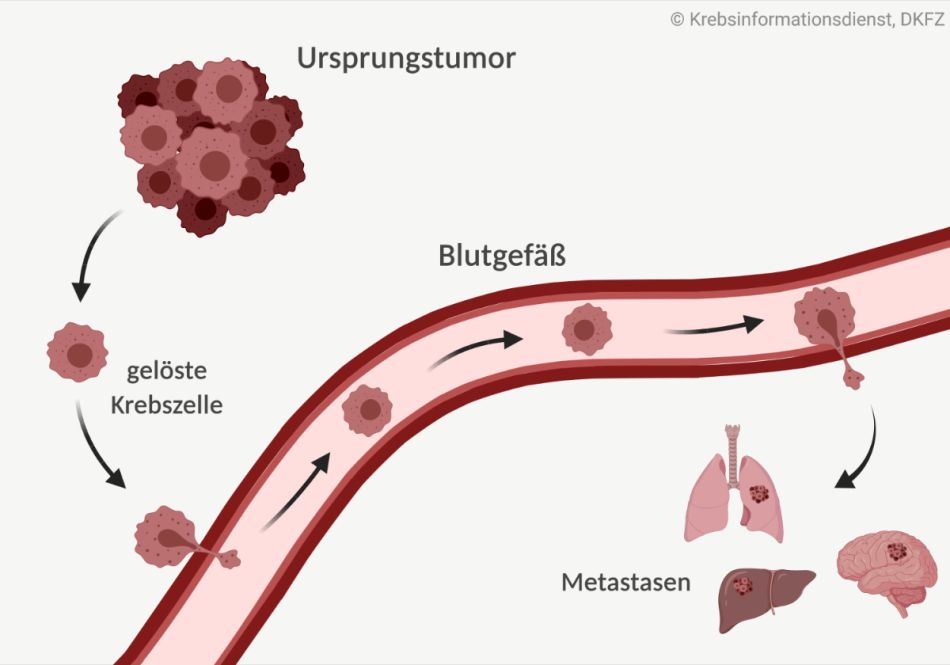
Damit sich Metastasen bilden können, muss zunächst ein Ausgangstumor entstehen:
- In gesunden Körperzellen kann es durch zufällige Fehler etwa bei der Zellteilung oder äußere Einflüsse zu genetischen Veränderungen kommen. Manchmal führen sie dann dazu, dass sich die Zelle unkontrolliert teilt und einen Tumor bildet. Wächst dieser zerstörend in seine Umgebung ein, ist er bösartig – es entsteht Krebs.
Eine weitere Eigenschaft bösartiger Tumoren ist, dass Krebszellen ihr Ursprungsgewebe verlassen können, indem sie sich im Verlauf der Erkrankung vom Ausgangstumor (Primärtumor) ablösen und abwandern:
- Krebszellen vom Ursprungstumor können sich über die Lymphbahnen oder das Blut im Körper verteilen und sich in anderen Organen ansiedeln. Diese Tumorabsiedlungen – auch als Tochtergeschwülste bezeichnet – können sich dann dort vermehren: es entstehen Metastasen.
Notwendig dafür, dass sich Metastasen bilden, ist also ein Ausgangstumor. Fachleute diskutieren jedoch mitunter, ob dies auch beim CUP-Syndrom der Fall ist. Denn bei Patientinnen und Patienten mit CUP-Syndrom lässt dieser sich auch nach eingehender Suche nicht finden.
Wie entsteht ein CUP-Syndrom?
Bisher ist das CUP-Syndrom noch nicht ausreichend erforscht – es bleibt ungeklärt, wie diese spezielle Krebserkrankung genau entsteht. Fachleute gehen jedoch davon aus, dass bestimmte biologische Eigenschaften der Krebszellen ein CUP-Syndrom begünstigen.
Es gibt unterschiedliche Vermutungen, wie ein CUP-Syndrom entstehen könnte:
- Der Ursprungstumor bleibt so klein, dass er keine Beschwerden verursacht und sich mit den üblichen Diagnoseverfahren nicht finden lässt.
- Der Körper konnte zwar den Ursprungstumor daran hindern zu wachsen und ihn sogar zurückbilden, nicht aber die Metastasen, die sich gebildet haben.
- Die Krebszellen verteilen sich schnell nach der Krebsentstehung im Körper und bilden Metastasen, ohne dass an ihrem Ursprungsort überhaupt ein Primärtumor wächst.
- Der Ursprungstumor ist als vermeintlich gutartige Wucherung unbemerkt entfernt worden.
Was Fachleute wissen: Lässt sich der Ursprungstumor bei Patientinnen und Patienten mit Verdacht auf CUP-Syndrom im Verlauf der Behandlung doch finden? Dann handelt es sich beim Ursprungstumor häufig um Lungenkrebs, Bauchspeicheldrüsenkrebs oder Leberkrebs. Metastasen im Halsbereich stammen häufig von Primärtumoren aus dem Kopf-Hals-Bereich.
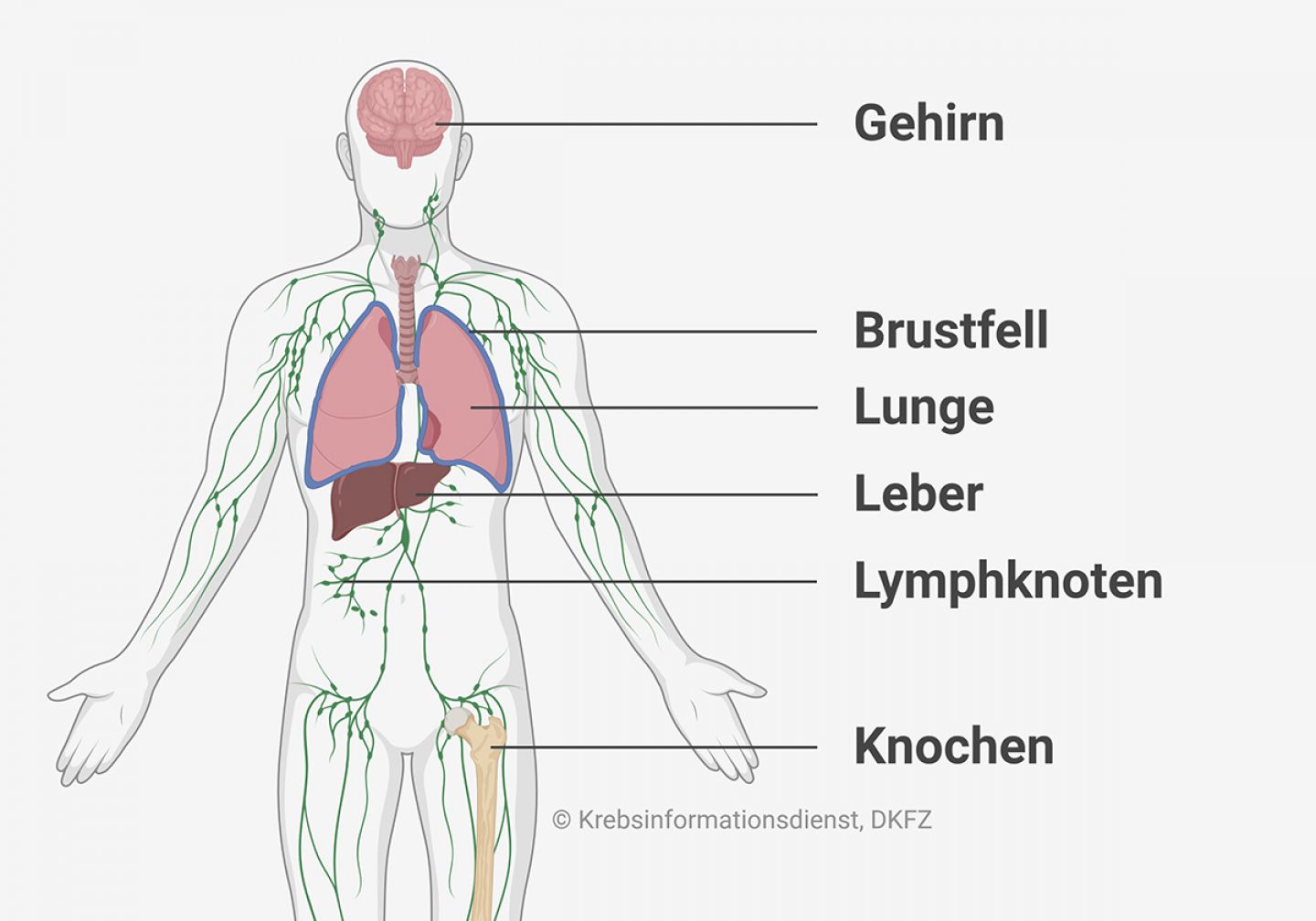
CUP-Syndrom: Wo entstehen häufig Metastasen?
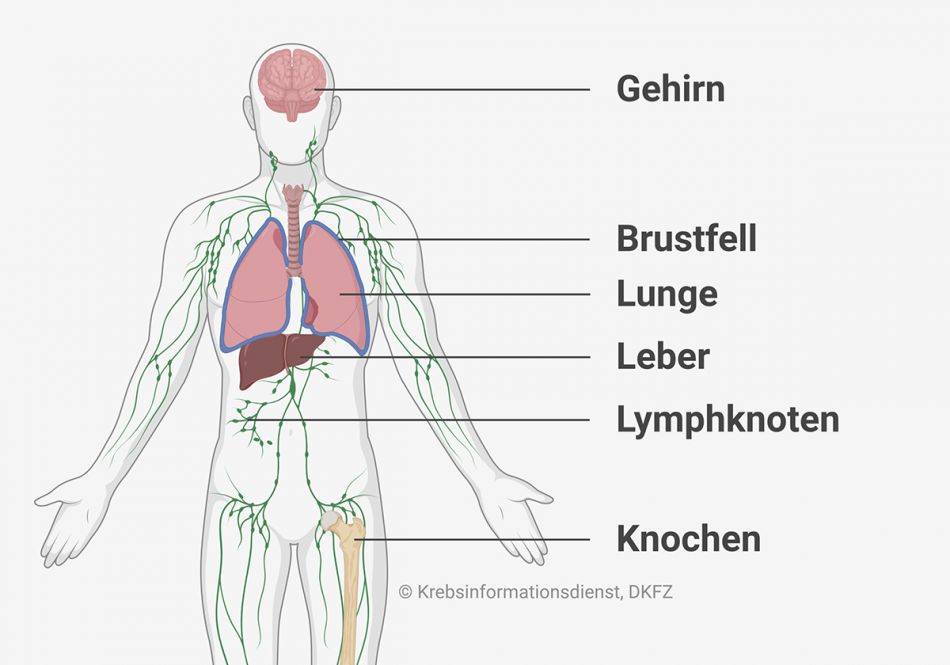
Wenn sich bei Krebs Metastasen bilden, dann entstehen sie bei vielen Krebsarten vor allem in den folgenden Geweben und Organen:
Darüber hinaus treten Metastasen beim CUP-Syndrom auch an Körperstellen auf, in die andere Krebsarten sonst eher selten streuen, wie etwa
- Brustfell
- Milz
- Magen
- Darm
- Eierstöcke
CUP-Syndrom: Risikofaktoren und Vorbeugung
Da die Ursachen des CUP-Syndroms bisher weitgehend unklar sind, sind auch Risikofaktoren für die Erkrankung größtenteils unbekannt. Fachleute vermuten jedoch, dass die folgenden Risikofaktoren beim CUP-Syndrom eine Rolle spielen:
- Rauchen
- Diabetes mellitus Typ 2
- starkes Übergewicht
- CUP-Syndrome in der Familie
- Autoimmunerkrankungen
Kann ich einem CUP-Syndrom vorbeugen? Durch die Tumorbiologie der Erkrankung, gibt es keine Maßnahmen, die einem CUP-Syndrom speziell vorbeugen können. Zur generellen Krebsvorbeugung empfehlen Fachleute unter anderem nicht zu rauchen und sich ausreichend zu bewegen. Aber auch Menschen, die beeinflussbare Risikofaktoren meiden und insgesamt gesund leben, können an Krebs oder einem CUP-Syndrom erkranken.
Gibt es eine Früherkennung beim CUP-Syndrom? Es gibt in Deutschland keine gesetzliche Früherkennung für das CUP-Syndrom. Denn: Das Krankheitsbild ist sehr vielgestaltig, wodurch keine spezifischen Empfehlungen zur Früherkennung des CUP-Syndroms möglich sind.
Zum Weiterlesen
Symptome beim CUP-Syndrom
Typische Symptome für ein CUP-Syndrom gibt es nicht.
Die Beschwerden eines CUP-Syndroms unterscheiden sich von Patient zu Patient stark. Darüber hinaus sind sie meist unspezifisch. Das bedeutet: Sie können auch bei anderen Erkrankungen auftreten.
Ausschlaggebend für die Symptome der Betroffenen ist vor allem, in welchen Organen und Geweben die Metastasen wachsen.
Da beim CUP-Syndrom der Krebs bereits ausgebreitet ist, treten meist Beschwerden einer fortgeschrittenen Krebserkrankung auf.
Folgende Symptome können auf ein CUP-Syndrom hinweisen:
- vergrößerte Lymphknoten, die sich fest anfühlen, sich nicht verschieben lassen und nicht schmerzempfindlich sind
- vergrößerter Bauchumfang, zum Beispiel durch Wasseransammlungen in der Bauchhöhle (Aszites)
- Schwellungen oder harte Knoten im Bauch oder der Brust
- Atemnot, die ungewohnt ist
- Schmerzen in Brust, Bauch oder Knochen
- Müdigkeit oder Erschöpfung, die länger andauert (Fatigue)
- Appetitlosigkeit oder Gewichtsverlust, der ungewollt ist
Besonders bei Beschwerden, die nicht mit einem Infekt zu erklären sind und länger als einige Tage oder gar Wochen anhalten, empfiehlt sich ein Arztbesuch.
Diagnose CUP-Syndrom: Untersuchungen
Die Diagnostik bei Verdacht auf ein CUP-Syndrom kann unter Umständen einige Wochen dauern. Dann beginnen die Ärzte jedoch zügig mit der Behandlung.
Nachdem eine feingewebliche Untersuchung die Krebsdiagnose festgestellt hat, folgen für Betroffene weitere Untersuchungen. Sie sollen den Primärtumor bestenfalls doch noch ausfindig machen oder zumindest so weit wie möglich eingrenzen. Dafür benötigen Patientinnen und Patienten oft viel Geduld und Ausdauer. Denn: Es kann Wochen dauern, bis alle erforderlichen Untersuchungen gemacht sind.
CUP-Syndrom: Wo finden die Untersuchungen statt?
In Deutschland gibt es keine Kliniken, die speziell Betroffene mit einem CUP-Syndrom behandeln – zertifizierte Krebszentren, wie sie für organspezifische Tumorarten existieren, gibt es für das CUP-Syndrom nicht.
interdisziplinär: Zusammenarbeit, die mehrere ärztliche Fachrichtungen mit einbezieht
Vor allem spezialisierte Krebszentren, in denen Ärztinnen und Ärzte verschiedener Fachrichtungen zusammenarbeiten, kommen für die Diagnostik und die Therapie eines CUP-Syndroms infrage. Einige größere Krebszentren bieten sogar eigene Sprechstunden für Patientinnen und Patienten mit CUP-Syndrom an – in einer sogenannten interdisziplinären Tumorambulanz.
Auch in großen Kliniken, wie etwa Universitätskliniken, gibt es in der Regel spezialisierte Fachabteilungen, die interdisziplinär eng zusammenarbeiten.
Patientinnen und Patienten können spezialisierte Zentren auch über die Internetseite der Arbeitsgruppe CUP-Syndrom der Arbeitsgemeinschaft Internistische Onkologie (AIO) suchen.
Wie können sich Patienten mit Verdacht auf ein CUP-Syndrom auf die Sprechstunde vorbereiten? Betroffene sollten alle bisherigen Untersuchungsergebnisse als Kopie mitbringen. Das hilft den Ärztinnen und Ärzten dabei, sich einen Überblick zu verschaffen.
Was wird beim CUP-Syndrom untersucht?
Bei Betroffenen mit CUP-Syndrom sollen durch die Untersuchungen vor allem Fragen geklärt werden, die für die Behandlungsplanung wichtig sind:
- Wie viele Metastasen gibt es, wo sitzen sie und wie groß sind sie? Das Muster befallener Organe, Gewebe und Lymphknoten – das sogenannte Metastasierungsmuster – kann Ärztinnen und Ärzten einen Hinweis auf den Primärtumor geben.
- Woher stammen die Krebszellen? Ärztinnen und Ärzte suchen im Rahmen der Diagnostik vor allem nach dem Ausgangstumor. Wird er nicht gefunden, versuchen sie über eine detaillierte feingewebliche Untersuchung Rückschlüsse über den Ursprung der Krebszellen zu ziehen.
- Welche biologischen Eigenschaften haben die Krebszellen? Die feingewebliche Untersuchung soll außerdem feststellen, um welche Gewebeart und, wenn möglich, um welche Zellart es sich handelt. Zudem können bestimmte biologische Merkmale untersucht werden, zum Beispiel, welche Biomarker in den Zellen vorkommen.
- Lassen sich bestimmte Tumorarten ausschließen? Ärztinnen und Ärzte untersuchen auch, ob es sich um ein Lymphom oder einen Keimzelltumor handeln könnte. Denn diese beiden Krebsarten können auf den ersten Blick wie ein CUP-Syndrom aussehen.
Wichtig zu wissen: Bei Patientinnen und Patienten, deren Ausgangstumor gefunden werden kann, ändert sich die Diagnose von "CUP-Syndrom" in die entsprechende Krebsart – zum Beispiel in Lungenkrebs.
CUP-Syndrom: Welche Untersuchungen stehen an?
Etwa 2 von 10 Patientinnen und Patienten mit Verdacht auf ein CUP-Syndrom hatten bereits Krebs. Bei ihnen ist es wichtig zu untersuchen, ob es sich bei den aktuellen Metastasen um einen Rückfall handelt.
Anamnese: Um die Krebsherde im Körper zu finden, prüfen Ärztinnen und Ärzte zunächst, ob es Hinweise auf den Sitz der Metastasen oder des Ausgangstumors gibt. Dafür befragen sie Patientinnen und Patienten unter anderem zu ihren aktuellen Beschwerden und ihrer Krankengeschichte.
Körperliche Untersuchung: Anschließend folgt eine gründliche körperliche Untersuchung, die auch klären soll, ob es sich beim Ursprungstumor um eine geschlechtsspezifische Krebsart wie etwa Prostatakrebs oder Brustkrebs handeln könnte. Frauen erhalten eine gynäkologische Untersuchung. Bei Männern werden Enddarm, Prostata und Hoden abgetastet.
Laboruntersuchungen: Bei Patientinnen und Patienten werden bestimmte Laboruntersuchungen gemacht. Dazu gehören beispielsweise Untersuchungen von Blut, Urin und Stuhl. Blut wird zum Beispiel auf Tumormarker untersucht.
Biopsie: Bei allen Patientinnen und Patienten werden Gewebeproben aus den Metastasen entnommen, damit diese anschließend feingeweblich untersucht werden können.
Bildgebende Untersuchungen: Um alle Metastasen im Körper und bestenfalls auch den Primärtumor zu finden oder zumindest die vorhandenen Metastasen genauer zu untersuchen, kommen verschiedene bildgebende Untersuchungen zum Einsatz.
- Mammographie und Brustultraschall – Bei Frauen werden die Brüste mit einer Mammographie und mit einem Ultraschall untersucht.
- Magnetresonanztomographie (MRT) oder Computertomographie (CT) – Alle Patientinnen und Patienten mit einem CUP-Syndrom bekommen eine MRT oder eine CT vom Halsbereich, dem Brustkorb, dem Bauchraum und dem Beckenbereich. Eine CT kann auch mit einer Positronen-Emissions-Tomographie (PET-CT) verbunden werden.
- Positronen-Emissions-Tomographie (PET-CT) – Bei Lymphknotenmetastasen im Kopf-Hals-Bereich wird eine PET-CT gemacht. In dieser Situation werden in der Regel die Kosten für die Untersuchung von der gesetzlichen Krankenkasse übernommen. Alle anderen CUP-Patientinnen und -Patienten – ob gesetzlich oder privat versichert – sollten vor einer geplanten PET im Zweifel bei ihren Ärzten und ihrer Krankenkasse nachfragen, ob die Kosten übernommen werden.
- transvaginaler Ultraschall – Frauen erhalten gegebenenfalls zudem einen transvaginalen Ultraschall. Dabei führt die Frauenärztin oder der Frauenarzt eine spezielle stabförmige Ultraschallsonde in die Scheide ein, um die inneren Geschlechtsorgane zu untersuchen.
Ärzte verzichten in der Regel auf zusätzliche Untersuchungen, wenn die Ergebnisse die Therapie oder den Krankheitsverlauf nicht beeinflussen.
Zusätzliche Untersuchungen: Je nachdem, was vorherige Untersuchungen ergeben haben und ob sich daraus ein konkreter Verdacht auf einen möglichen Ausgangstumor ableiten lässt, können für Patienten weitere Untersuchungen anfallen, darunter
- endoskopische Untersuchungen (Spiegelungen) – wie etwa eine Darmspiegelung, eine Lungenspiegelung, eine Magenspiegelung, eine Spiegelung des Dünndarms oder der oberen Atem- und Speisewege
- Magnetresonanztomographie – gegebenenfalls wird noch eine MRT des Kopfes oder der weiblichen Brust gemacht.
- Szintigraphie – unter anderem bei Knochenmetastasen kann eine Szintigraphie des Skeletts sinnvoll sein
- Ultraschalluntersuchungen – bei Bedarf können auch zusätzliche Ultraschalluntersuchungen gemacht werden.
Zügiger Therapiebeginn: Um so früh wie möglich mit der Behandlung zu beginnen und Patientinnen und Patienten nicht übermäßig zu belasten, suchen Ärzte nicht auf unbestimmte Zeit nach dem Ausgangstumor. Sie wägen stets ab, wie groß die Chancen sind, den Primärtumor doch noch zu finden und wie wichtig die Untersuchungsergebnisse für die Behandlungsplanung sind.
Trotz eingehender Untersuchungen wird bei den meisten Betroffenen der Ausgangstumor nicht gefunden. Er kann aber durch die feingewebliche Untersuchung möglicherweise eingegrenzt werden.
Feingewebliche Untersuchung beim CUP-Syndrom
feingewebliche Untersuchung: Gewebeproben werden mikroskopisch auf ihren Feinbau und molekular auf ihre biologischen Eigenschaften untersucht
Eine sogenannte feingewebliche Untersuchung ist beim CUP-Syndrom besonders wichtig. Sie bestätigt nicht nur den Krebsverdacht, detailliertere Untersuchungen der Gewebeproben können auch weitere Erkenntnisse über die Krebszellen liefern. Und je besser Ärztinnen und Ärzte die Metastasen charakterisieren können, desto spezifischer können sie die Therapie für die Patientin oder den Patienten auswählen.
Die feingewebliche Untersuchung beim CUP-Syndrom soll klären
- aus welchem Ursprungsorgan die Krebszellen stammen. Kann man eine organspezifische Therapie einleiten?
- um welche Gewebeart es sich handelt. Liegt ein Karzinom, ein Melanom, ein Lymphom oder Sarkom vor? Bei Karzinomen wird außerdem versucht, die Zellart zu bestimmen – handelt es sich um ein Adenokarzinom oder ein Plattenepithelkarzinom?
- ob die Tumorzellen bestimmte biologische Eigenschaften oder Merkmale haben, die man gezielt behandeln kann.

Um diese Fragen zu klären, werden die bei der Biopsie gewonnenen Gewebeproben der Metastasen verschieden untersucht:
- Mikroskopisch – wie sehen die Krebszellen aus? Weisen sie eine typische Gestalt auf und lassen sich so einem bestimmten Organ zuordnen?
- Molekularbiologisch – welche Genveränderungen und welche Biomarker sind nachweisbar? Gibt dies Hinweise auf ein bestimmtes Ursprungsorgan?
Nur selten ist es möglich, das Ursprungsorgan des Ausgangstumors ausfindig zu machen. Meist können Fachleute dann jedoch zumindest die Gewebeart und den Zelltyp der Metastasen bestimmen. Beides geht jedoch nur dann, wenn die Krebszellen noch nicht so stark verändert sind, dass sie den gesunden Zellen, aus denen sie ursprünglich entstanden sind, gar nicht mehr ähneln.
Eine feingewebliche Untersuchung kann zusätzlich noch weitere biologische Eigenschaften der Krebszellen ermitteln. Dann können Ärztinnen und Ärzte die Betroffenen gezielter behandeln.
- Hormonabhängigkeit: Manche Krebszellen haben Bindestellen für bestimmte Hormone. Bei hormonabhängigen Krebszellen, kann eine Antihormontherapie die Wirkung der Hormone und so das Wachstum der Krebszellen unterdrücken.
- Angriffspunkte für zielgerichtete Medikamente: Manche Krebszellen weisen bestimmte Merkmale auf, die notwendig dafür sind, dass sie vermehrt wachsen. Medikamente können diese Merkmale als Angriffspunkte nutzen und so verhindern, dass die Erkrankung fortschreitet.
Doch nicht immer lassen Ärztinnen und Ärzte diese Eigenschaften bei allen Patientinnen und Patienten mit CUP-Syndrom untersuchen. Die Untersuchungen kommen nur infrage, wenn sich die Mediziner durch die Erkenntnisse eine gezieltere Behandlung für die Patientinnen und Patienten erhoffen. Ist eine zielgerichtete Therapie möglich, haben Betroffene meist eine bessere Prognose.
Prognose eines CUP-Syndroms
Es sind keine pauschalen Vorhersagen zur Prognose eines CUP-Syndroms möglich.
Da es sich beim CUP-Syndrom um eine metastasierte und damit fortgeschrittene und meist aggressiv wachsende Krebserkrankung handelt, haben Betroffene in der Regel eine schlechte Prognose. Nur selten ist es möglich, Patientinnen und Patienten zu heilen.
Der wahrscheinliche Krankheitsverlauf, die Prognose, beim CUP-Syndrom unterscheidet sich von Patient zu Patient stark und hängt von folgenden Faktoren ab:
- den biologischen Eigenschaften der Krebszellen
- in welchen Organen oder Geweben sich Metastasen befinden
- wie viele Metastasen es gibt
- dem Alter der Betroffenen
- dem allgemeinen Gesundheitszustand

Patienten mit günstigerer Prognose: CUP-Patientinnen und CUP-Patienten, bei denen eine organspezifische Therapie möglich ist, haben meist eine bessere Prognose. Aber auch andere Patientinnen und Patienten mit CUP-Syndrom haben eine bessere Prognose. Dazu gehören beispielsweise Betroffene
- mit nur einer oder wenigen Metastasen, die so zugänglich sind, dass sie gut operiert oder bestrahlt werden können.
- mit Metastasen, deren biologische Eigenschaften einer bestimmten Krebsart ähneln, die auf eine Behandlung meist gut anspricht.
- mit Metastasen, die empfindlich auf eine Antihormontherapie oder eine zielgerichtete Therapie reagieren.
- mit Metastasen, gegen die eine Chemotherapie besonders gut wirkt.
Diese Patientinnen und Patienten können gezielter behandelt werden. Bei einigen können Ärzte dadurch erreichen, dass das CUP-Syndrom langanhaltend unter Kontrolle bleibt und die Betroffenen deutlich länger leben. Vereinzelt haben Betroffene sogar Aussicht auf Langzeitüberleben oder gar Heilung.
Patienten mit ungünstiger Prognose: Bei etwa 8 von 10 CUP-Patienten ist die Prognose jedoch ungünstig, denn Betroffene haben häufig bereits mehrere Metastasen an verschiedenen Stellen im Körper und/oder Metastasen, die aufgrund ihrer biologischen Eigenschaften besonders aggressiv wachsen.
Sind die Krebszellen der Metastasen stark verändert, ist es oft nicht möglich, den Ursprungstumor oder weitere Gewebeeigenschaften näher zu bestimmen. Dadurch ist die Therapie weniger gezielt. Betroffene in dieser Situation erhalten in der Regel eine nebenwirkungsarme Chemotherapie.
Therapie beim CUP-Syndrom
Bei den meisten Patientinnen und Patienten kann das CUP-Syndrom nicht geheilt werden.
Da das CUP-Syndrom bei Patientinnen und Patienten sehr unterschiedlich auftritt, ist eine Behandlung nicht für alle Betroffenen gleich – vielmehr richtet sie sich nach der individuellen Situation und den persönlichen Bedürfnissen.
In die Therapieentscheidung fließen folgende Aspekte mit ein:
- die biologischen Eigenschaften der Krebszellen
- die Anzahl, Lage und Größe der Metastasen
- der wahrscheinliche Krankheitsverlauf (die Prognose)
- der allgemeine Gesundheitszustand der Betroffenen
- mögliche Nebenwirkungen der geplanten Behandlung
- der Therapiewunsch der Patientin oder des Patienten
Patienten mit günstiger Prognose: Patientinnen und Patienten, deren Ausgangstumor noch gefunden wird, behandeln Ärzte wie für die entsprechende Krebsart üblich (organspezifische Therapie). Die Therapie orientiert sich dann an der Behandlungsleitlinie oder der üblichen Vorgehensweise der jeweiligen Krebsart im fortgeschrittenen, metastasierten Stadium.
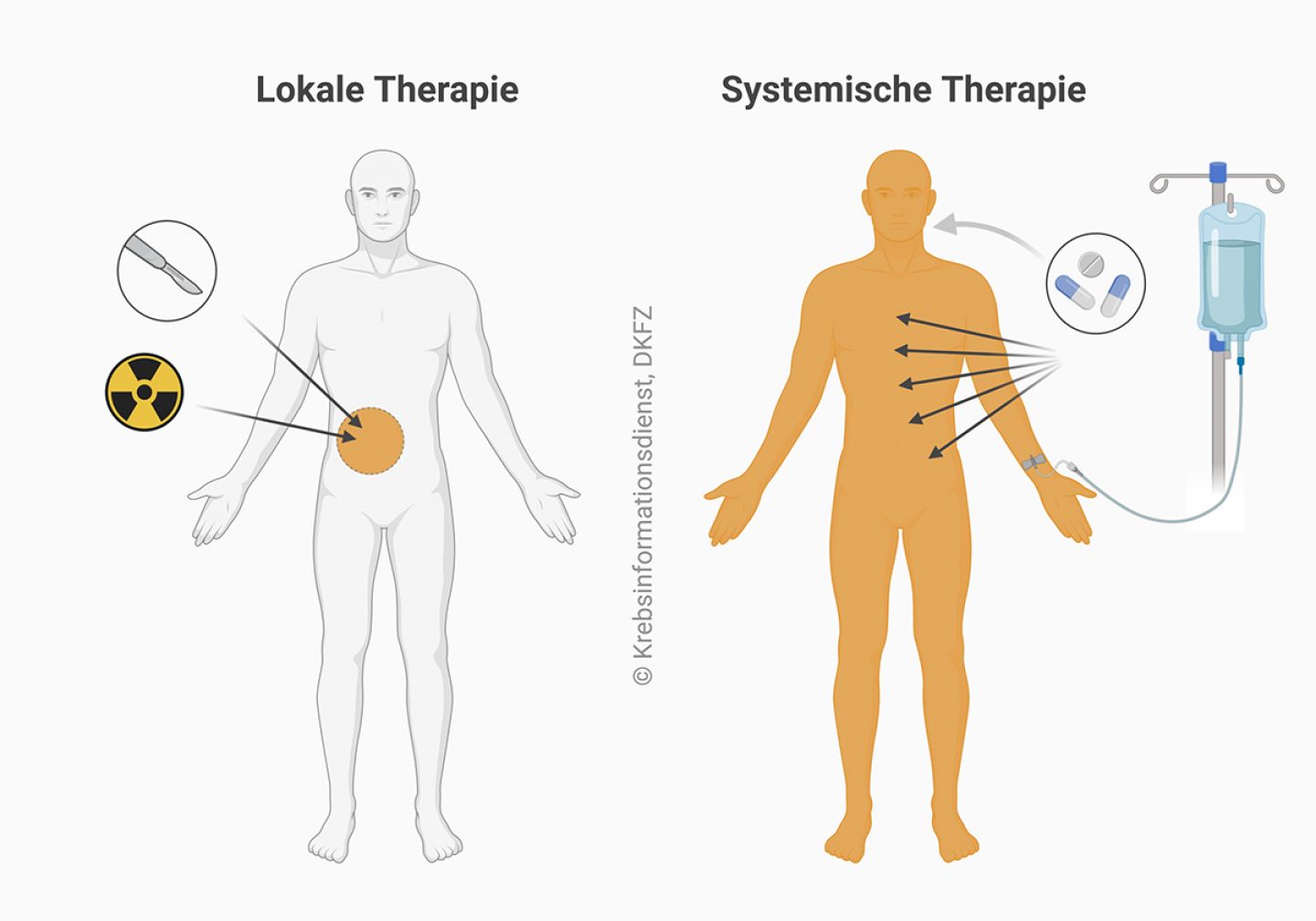
Auch wenn Mediziner anhand der feingeweblichen Untersuchung den Ursprung der Krebszellen nur vermuten, erhalten Patienten eine organspezifische Therapie der wahrscheinlichen Krebsart – obwohl kein Ausgangstumor zu finden war. Für eine organspezifische Therapie können lokale und/oder systemische Therapien infrage kommen.
Patienten mit ungünstiger Prognose: Die Therapie von Patientinnen und Patienten mit einem CUP-Syndrom und einer ungünstigen Prognose ist in der Regel palliativ. Das bedeutet, die Behandlung zielt nicht darauf ab, das CUP-Syndrom zu heilen. Ziele der palliativen Behandlung sind vielmehr
- zu verzögern, dass die Erkrankung fortschreitet,
- die Symptome zu lindern und
- die Lebensqualität zu erhalten oder zu verbessern.
Da sich die Metastasen bei den meisten CUP-Patienten mit ungünstiger Prognose bereits im Körper ausgebreitet haben, erhalten sie häufig eine Chemotherapie. Denn: Sie wirkt systemisch, also im ganzen Körper. Ärztinnen und Ärzte empfehlen in der Regel eine Chemo, die möglichst wenige Nebenwirkungen mit sich bringt und die Patientin oder den Patienten nur wenig belastet.
Um Beschwerden zu lindern, können Betroffene in einer palliativen Situation aber auch bestrahlt oder operiert werden
"Systemisch" behandeln: Krebszellen im gesamten Körper erreichen
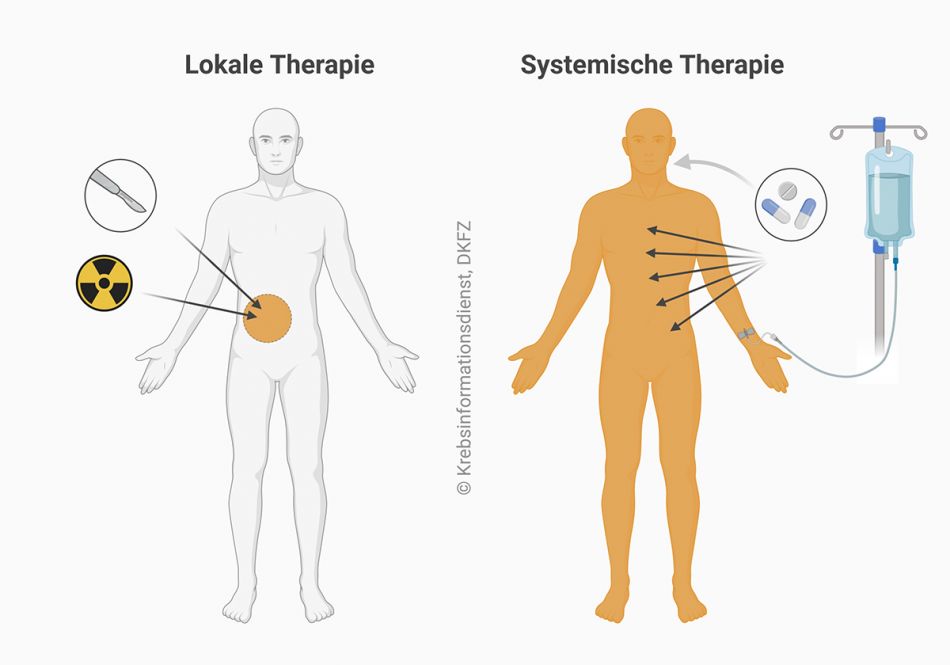
Systemische Therapie: Bei Patientinnen und Patienten mit CUP-Syndrom hat der Krebs in aller Regel bereits an mehrere Körperstellen gestreut. Deshalb sind für diese Betroffenen Therapien wichtig, die im gesamten Körper wirken, sogenannte systemische Therapien.
Patientinnen und Patienten mit CUP-Syndrom können folgende systemische Behandlungen erhalten:
- Chemotherapie – fast alle Patienten mit ungünstiger Prognose bekommen eine milde Chemotherapie
- zielgerichtete Therapien – Patienten, deren Tumorgewebe bestimmte biologische Merkmale aufweist, erhalten eine zielgerichtete Therapie
- Immuntherapie – unter bestimmten Voraussetzungen können Patientinnen und Patienten mit CUP-Syndrom auch eine Immuntherapie erhalten
- Antihormontherapie – wenn die Krebszellen Bindestellen für bestimmte Hormone haben, kommt eine Antihormontherapie infrage
Nicht alle systemischen Therapien kommen für alle Patientinnen und Patienten mit CUP-Syndrom infrage. Ärztinnen und Ärzte wägen die Therapieentscheidung stets individuell ab.
Lokale Therapie: Nur bei wenigen Patientinnen und Patienten mit CUP-Syndrom kommen Therapien zum Einsatz, die örtlich wirken – wie etwa eine Operation oder eine Strahlentherapie. Lokale Behandlungen beim CUP-Syndrom sind zum Beispiel nur sinnvoll, wenn
- durch sie eine Chance auf Heilung besteht,
- sie Beschwerden deutlich lindern können oder
- die Metastasen auf einen Bereich im Körper begrenzt sind.
Lokale Behandlungen kommen daher vor allem für CUP-Patientinnen und CUP-Patienten mit einer günstigen Prognose infrage. Aber auch Betroffene mit einer ungünstigen Prognose können lokale Therapien erhalten – beispielsweise wenn sie schmerzende Knochenmetastasen haben, erhalten sie in der Regel eine Bestrahlung gegen die Beschwerden.
Nebenwirkungen berücksichtigen
Bei der Therapieentscheidung spielen auch belastende Nebenwirkungen eine Rolle, die mit der Therapie einhergehen können. Bei allen Behandlungsmöglichkeiten wägen Behandelnde und Betroffene daher den Nutzen und mögliche Risiken gegeneinander ab.
Dazu ist es für Betroffene wichtig, sich intensiv mit den behandelnden Ärztinnen und Ärzten auszutauschen. Patientinnen und Patienten können so auch die eigenen Wünsche und Erwartungen bei der Therapieplanung mit einbringen.
Mögliche Fragen für das Arztgespräch sind:
- Welchen Unterschied macht die Therapie für den Verlauf meiner Erkrankung? Lässt sich mein Überleben verlängern? Kann die Behandlung meine Lebensqualität verbessern?
- Welche Risiken gehen mit der Behandlung einher?
- Welche Nebenwirkungen können auftreten?
- Wie lange dauert die jeweilige Therapie?
- Wie wird die Therapie durchgeführt - ambulant oder stationär?
- Sind Behandlungspausen möglich?
Bei der Behandlungswahl berücksichtigen Behandelnde und Betroffene dann gemeinsam, welches Therapieschema das CUP-Syndrom bestmöglich kontrollieren kann und dabei möglichst gut verträglich ist.
Zum Weiterlesen
Neue Verfahren und klinische Studien
Patientinnen und Patienten mit CUP-Syndrom können davon profitieren, an einer klinischen Studie teilzunehmen. So können sie beispielsweise neue Therapien erhalten, die noch nicht allgemein verfügbar sind.
Ziel von klinischen Studien ist es,
- neue Arzneimittel und Behandlungsmethoden auf ihre Wirksamkeit zu prüfen und
- herauszufinden, ob diese gegenüber herkömmlichen Medikamenten und Therapiemethoden Vorteile haben.
Patientinnen und Patienten mit CUP-Syndrom können davon profitieren, an einer klinischen Studie teilzunehmen. So können sie beispielsweise neue Therapien erhalten, die noch nicht allgemein verfügbar sind.
Wie klinische Studien ablaufen, welche Risiken damit verbunden sind und was Interessierte davon erwarten können, lesen Sie
- unter Klinische Studien oder
- im Informationsblatt: "Klinische Studien: Was muss ich wissen?" (PDF).
Spezialisierte Krebszentren nehmen meist auch an klinischen Studien teil, in denen die Behandlung von Patientinnen und Patienten mit CUP-Syndrom weiter verbessert werden soll.
CUP-Syndrom: Wo findet die Behandlung statt?

Die Versorgung von Patientinnen und Patienten mit CUP-Syndrom hängt von der individuellen Krankheitssituation ab.
Lassen die biologischen Eeigenschaften der Metastasen den Ursprung der Krebszellen vermuten, kann organspezifisch behandelt werden. Dazu können sich Betroffene an ein Krebszentrum wenden, dass auf die entsprechende Krebsart spezialisiert ist. Auf der Internetseite Oncomap kann nach solchen zertifizierten Organzentren gesucht werden.
Für Betroffene, deren Ausgangstumor nicht gefunden oder vermutet wird, ist eine organspezifische Behandlung in der Regel nicht möglich. Dann sind im Rahmen einer interdisziplinären Behandlung verschiedene Fachdisziplinen erforderlich. Wie Sie spezialisierte Krebszentren finden, lesen Sie unter Diagnose CUP-Syndrom.
Ist auch eine ambulante Behandlung möglich? Betroffene mit CUP-Syndrom müssen für die Therapie nicht unbedingt durchgehend im Krankenhaus behandelt werden – viele Behandlungen oder Verlaufskontrollen sind ambulant möglich, entweder über eine Klinikambulanz oder bei niedergelassenen Fachärztinnen und Fachärzten.
Verlaufskontrollen beim CUP-Syndrom
Von einer Nachsorge bei Krebs spricht man nur, wenn mit dem Ziel der Heilung behandelt wurde und die Therapie beendet ist. Dies ist bei CUP-Patienten jedoch nur selten
Bei den meisten Patientinnen und Patienten mit CUP-Syndrom ist eine Heilung nicht möglich. Werden Betroffene krankheitsbegleitend (palliativ) betreut, müssen sie regelmäßig zu sogenannten Verlaufskontrollen. Das bedeutet, in der Regel werden CUP-Patienten kontinuierlich betreut.
Ziel der regelmäßigen Verlaufskontrollen ist es,
- zu prüfen, ob die Therapie wirkt oder angepasst werden muss.
- belastende Symptome, die sich schnell verändern oder verschlechtern können, zu überwachen und zu lindern.
Welche Untersuchungen Ärztinnen und Ärzte im Rahmen der Verlaufskontrollen durchführen, hängt von den Beschwerden der Betroffenen und der Behandlungsart ab.
Wo finden die Verlaufskontrollen statt? Auch wenn CUP-Patienten in der Regel eine engmaschige Betreuung benötigen, müssen sie nicht die ganze Zeit im Krankhaus bleiben. Viele Behandlungen und Kontrolltermine können auch niedergelassene Fachärztinnen und Fachärzte oder die Ambulanzen spezialisierter Kliniken übernehmen.
Gut zu wissen: Auch wenn das CUP-Syndrom weiter fortschreitet und sich nicht mehr aufhalten lässt, ist es in der Regel möglich, Beschwerden durch eine gezielte Behandlung von belastenden Symptomen zu lindern. Darüber hinaus können Betroffene und ihre Angehörigen sich zu verschiedenen Unterstützungsmöglichkeiten beraten lassen. Einen Überblick zu Möglichkeiten und Ansprechpartnern bietet das Informationsblatt "Fortgeschrittene Krebserkrankung" (PDF).
Krankheitsbewältigung beim CUP-Syndrom

Teil der regelmäßigen Verlaufskontrollen ist es auch, seelische Belastungen aufzufangen. Die Situation, mit einem CUP-Syndrom konfrontiert zu sein, kann für Betroffene sehr belastend sein. Grund dafür sind die Besonderheiten eines CUP-Syndroms:
- Ein CUP-Syndrom ist eine fortgeschrittene Krebserkrankung, die in der Regel aggressiv wächst.
- Trotz zahlreicher Untersuchungen und diagnostischer Tests kann es passieren, dass sich der Ursprungstumor nicht finden lässt.
- Immer wieder müssen Ärztinnen und Ärzte Behandlungen auf ihren Nutzen und ihre Risiken hin abwägen, sodass sich die Behandlung mitunter häufig ändern kann.
- Bei manchen Betroffenen schreitet das CUP-Syndrom sehr schnell fort, sodass für Betroffene kaum Zeit bleibt, sich auf neue Situationen einzustellen.
Wo gibt es Unterstützung bei seelischer Belastung? In großen Krebszentren aber auch ambulant gibt es mehrere Beratungsangebote:
- Kliniksozialdienste der Krankenhäuser beraten zu psychosozialen Themen und helfen auch dabei, die Versorgung zu Hause zu organisieren.
- Regionale psychosoziale Krebsberatungsstellen können für Patientinnen und Patienten, die zu Hause behandelt werden, eine Anlaufstelle sein. Auch Angehörigen stehen sie offen.
- Niedergelassene psychotherapeutisch arbeitende Psychoonkologen sind Ansprechpartner, wenn eine längerfristige Begleitung und Betreuung gewünscht ist.
Quellen und Links für Interessierte und Fachkreise
Sie haben Fragen zum CUP-Syndrom? Wir sind für Sie da.
So erreichen Sie unsere Ärztinnen und Ärzte:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de (datensicheres Kontaktformular)
krebsinformationsdienst.med: Service für Fachkreise aktuell – evidenzbasiert – unabhängig
Sie betreuen beruflich Patientinnen und Patienten mit CUP-Syndrom und haben Fragen? krebsinformationsdienst.med unterstützt Sie bei Ihren Recherchen und vermittelt Informationsmaterial. Der Service steht Ihnen von Montag bis Freitag zur Verfügung:
- telefonisch von 8 bis 20 Uhr unter 0800 – 430 40 50
- per E-Mail an kid.med@dkfz.de (datensicheres Kontaktformular)
Quellen und weiterführende Informationen
Arbeitsgruppe CUP-Syndrom
Die Arbeitsgemeinschaft Internistische Onkologie (AIO) in der Deutschen Krebsgesellschaft e. V. hat eine eigene Expertengruppe zum Thema CUP-Syndrom gegründet. Mehr Informationen finden Betroffene wie Fachleute auf den Internetseiten der Arbeitsgruppe CUP-Syndrom.
Leitlinien und Empfehlungen
Leitlinie der Deutschen Gesellschaft für Hämatologie und Medizinische Onkologie e. V. (DGHO). CUP Syndrom - Krebserkrankungen mit unbekanntem Primärtumor, Stand Juni 2023. Aufgerufen am 04.10.2023.
Europäische Gesellschaft für medizinische Onkologie (European Society for Medical Oncology, ESMO). Fachempfehlungen zum CUP-Syndrom in englischer Sprache. Cancers of unknown primary site: ESMO Clinical Practice Guidelines. Aufgerufen am 04.10.2023.
Das National Comprehensive Cancer Network (NCCN), ein Zusammenschluss führender Krebszentren aus 23 Ländern, bietet eine Leitlinie zum CUP-Syndrom auf seiner Internetseite NCCN Guidelines® unter dem Stichwort "Occult Primary". Die Leitlinie ist frei zugänglich, erfordert aber eine Registrierung.
Für Menschen mit einer fortgeschrittenen Krebserkrankung kann die S3-Leitlinie "Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung" der Deutschen Gesellschaft für Palliativmedizin e. V. relevant sein.
Zur begleitenden Behandlung von Therapienebenwirkungen bietet die S3-Leitlinie "Supportive Therapie bei onkologischen PatientInnen" Unterstützung. Die folgenden Fachgesellschaften waren federführend: die Deutsche Krebsgesellschaft e. V. (DKG, vertreten durch die Arbeitsgemeinschaft Supportive Maßnahmen in der Onkologie, Rehabilitation und Sozialmedizin), die Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e. V. (DGHO) und die Deutsche Gesellschaft für Radioonkologie e. V. (DEGRO).
Bei der Versorgung betroffener Patienten und Patientinnen kann auch die
S3-Leitlinie "Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten" der Deutschen Krebsgesellschaft e. V. (DKG) vertreten durch die Arbeitsgemeinschaft für Psychoonkologie hilfreich sein.
Epidemiologie
Aktuelle statistische Daten bietet das Zentrum für Krebsregisterdaten. Eine Zusammenfassung bietet die Broschüre "Krebs in Deutschland" der epidemiologischen Krebsregister e. V. (GEKID) und des Zentrums für Krebsregisterdaten (ZfKD) im Robert Koch-Institut. In der Tabelle 3.0.1 der Broschüre für 2019/2020 ist das CUP-Syndrom unter dem Namen "ohne Angabe der Lokalisation" aufgeführt. (Aufgerufen am 08.12.2023)
Über eine Datenbankabfrage auf der Internetseite des ZfKD mit der Auswahl "sonstg., ungenau u. n. bez. Lokalisationen (C76-C80)" haben Interessierte die Möglichkeit, eigene Abfragen zu stellen.
Fachartikel (Auswahl)
Binder C, Matthes KL, Korol D, Rohrmann S, Moch H. Cancer of unknown primary – Epidemiological trends and relevance of comprehensive genomic profiling. Cancer Med. 2018;7:4814–4824. doi:10.1002/cam4.1689
Bochtler T, Krämer A. Does Cancer of Unknown Primary (CUP) Truly Exist as a Distinct Cancer Entity? Front Oncol. 2019 May 17;9:402. doi:10.3389/fonc.2019.00402
Bochtler T, Löffler H, Krämer A. Diagnosis and management of metastatic neoplasms with unknown primary. Semin Diagn Pathol. 2018;35:199–206. doi:10.1053/j.semdp.2017.11.013
Bochtler, T., Pouyiourou, M. & Krämer, A. CUP-Syndrom – die neue ESMO-Leitlinie. Radiologie 63, 329–335 (2023). https://doi.org/10.1007/s00117-023-01126-7
Boeckel GR, Pouyiourou M, Claßen L, et al. Diagnostik und Therapie von Krebserkrankungen mit unbekanntem Primärtumor (CUP-Syndrom). best practice onkologie 15, 76–84 (2020). doi:10.1007/s11654-020-00207-6
Hemminki K, Försti A, Sundquist K, Li X. Cancer of unknown primary is associated with diabetes. Eur J Cancer Prev. 2016;25:246–251. doi:10.1097/CEJ.0000000000000165
Hemminki K, Ji J, Sundquist J, Shu X. Familial risks in cancer of unknown primary: tracking the primary sites. J Clin Oncol. 2011;29:435–440. doi:10.1200/JCO.2010.31.5614
Hübner G. Tumorerkrankung mit unbekanntem Primarius. Im Focus Onkologie 20, 46–53 (2017). doi:10.1007/s15015-017-2985-8
Kaaks R, Sookthai D, Hemminki K, et al. Risk factors for cancers of unknown primary site: Results from the prospective EPIC cohort. Int J Cancer. 2014;135:2475–2481. doi:10.1002/ijc.28874
Kraywinkel K, Zeissig, SR. Epidemiologie des CUP-Syndroms in Deutschland. Onkologe 23, 966–973 (2017). doi:10.1007/s00761-017-0301-z
Pouyiourou M, Claßen L, Boeckel G, et al. Das CUP-Syndrom - Stand 2020. InFo Hämatol Onkol 23, 36–47 (2020). https://doi.org/10.1007/s15004-020-8068-6
Ross JS, Wang K, Gay L, et al. Comprehensive Genomic Profiling of Carcinoma of Unknown Primary Site: New Routes to Targeted Therapies [published correction appears in JAMA Oncol. 2019 Aug 1;5:1232]. JAMA Oncol. 2015;1:40–49. doi:10.1001/jamaoncol.2014.216.
Weitere Themen
Erstellt: 08.10.2023
Herausgeber: Deutsches Krebsforschungszentrum (DKFZ) │ Autoren/Autorinnen: Internet-Redaktion des Krebsinformationsdienstes. Lesen Sie mehr über die Verantwortlichkeiten in der Redaktion.
Aktualität: Wir prüfen alle Inhalte regelmäßig und passen sie an, wenn sich ein Aktualisierungsbedarf durch Veröffentlichung relevanter Quellen ergibt. Lesen Sie mehr über unsere Arbeitsweise.