- Bei Frauen mit Gebärmutterhalskrebs im frühen Stadium entfernen die Ärzte die Gebärmutter in einer Operation. Für manche Frauen mit Kinderwunsch kommt auch eine kleinere Operation infrage, bei der die Gebärmutter erhalten bleibt.
- Ist der Tumor bereits größer, dann schlagen die Ärzte eine Bestrahlung mit gleichzeitiger Chemotherapie vor – eine sogenannte Radiochemotherapie.
- Erfahren Sie hier, wie die Behandlung abläuft, welche Nebenwirkungen auftreten und welche weiteren Therapien Frauen mit Gebärmutterhalskrebs (Zervixkarzinom) erhalten können.
Hinweis
In diesem Text geht es um Krebs am Gebärmutterhals. Frauen mit Gebärmutterkörperkrebs finden Informationen unter Endometriumkarzinom: Krebs des Gebärmutterkörpers.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Stadienabhängige Therapie von Gebärmutterhalskrebs
Frauen mit der Diagnose Gebärmutterhalskrebs (Zervixkarzinom) sollten sich möglichst in einer spezialisierten Klinik behandeln lassen.
Zertifizierte Krebszentren
Wie Sie ein Krankenhaus finden, das sich auf die Therapie von Patientinnen mit gynäkologischen Tumoren spezialisiert hat, erfahren Sie unter Diagnose Gebärmutterhalskrebs: Untersuchungen bei Krebsverdacht im Abschnitt "Ansprechpartner bei Symptomen".
Welche Behandlung für Patientinnen mit einem Zervixkarzinom infrage kommt, hängt vom Stadium ihrer Erkrankung ab. Auch ihr Allgemeinzustand und Begleiterkrankungen spielen eine Rolle. Persönliche Faktoren berücksichtigen die behandelnden Ärzte aber ebenso:
- Möchte die Frau noch Kinder bekommen?
- Ist sie vor oder nach den Wechseljahren?
- Welche langfristigen Folgen der Therapie sind möglich und lassen sie sich vermeiden oder behandeln?
Deshalb kann die Behandlung bei der einen Patientin anders ablaufen als bei der anderen.
Zum Weiterlesen
Informationsblatt "Behandlungswahl: Was muss ich wissen?" (PDF)
Was würde ohne Behandlung passieren? Eine Heilung der Krebserkrankung ist ohne Behandlung sehr unwahrscheinlich. Wie schnell die Erkrankung tatsächlich fortschreitet, lässt sich allerdings nicht allgemein beantworten. Viele individuelle Faktoren spielen dabei eine Rolle. Vor allem für Frauen mit einer fortgeschrittenen Erkrankung gilt: Bei jeder Therapieentscheidung sollten Patientin und Ärzte Nutzen und Risiken sorgfältig gegeneinander abwägen.
Vorstufen eines Zervixkarzinoms
Frauen mit Gewebeveränderungen am Gebärmutterhals, die noch nicht als Krebs gelten, finden Informationen zu ihrer Situation unter Vorstufen von Gebärmutterhalskrebs.
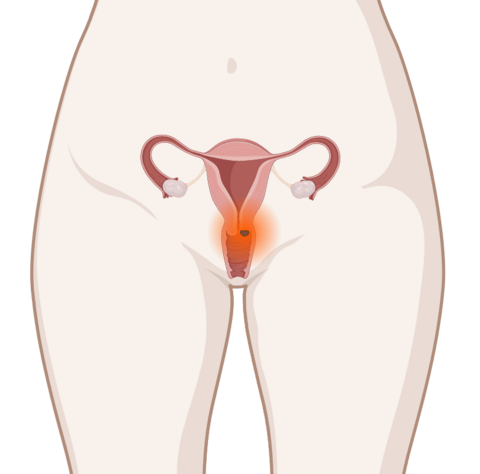
Örtlich begrenzter Tumor
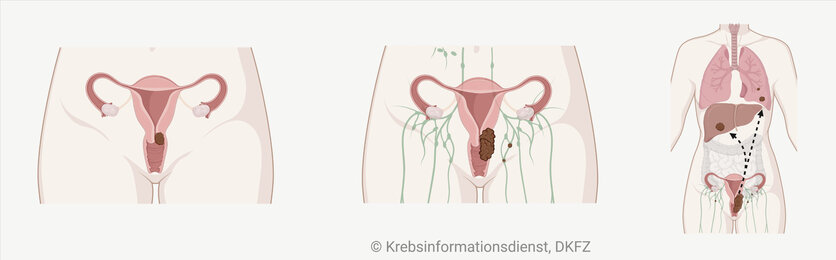
Bild: © Krebsinformationsdienst, DKFZ, erstellt mit BioRender.com
Ist der Tumor auf den Gebärmutterhals und den oberen Teil der Scheide begrenzt, dann empfehlen Ärzte den meisten Patientinnen eine Operation. Entfernen sie dabei die gesamte Gebärmutter, dann sprechen Fachleute von einer Hysterektomie.
Bei den meisten Patientinnen entfernen die Ärzte auch Lymphknoten in der Nähe des Tumors, die dann auf Krebszellen untersucht werden. Das Ergebnis entscheidet mit über die weitere Behandlung.
Frauen nach der letzten Regelblutung entnehmen die Ärzte je nach Tumorstadium auch Eileiter und Eierstöcke, weil ein gewisses Risiko besteht, dass dort Metastasen entstehen. Bei jüngeren Patientinnen bleiben sie normalerweise erhalten, damit sie weiter Hormone produzieren können.
Anhand der Befunde in den entnommenen Geweben können die Ärzte besser beurteilen, wie die Heilungsaussichten sind. Bleibt ein höheres Risiko für einen Rückfall, dann erhalten Betroffene zusätzlich zur Operation eine Kombination aus Chemo- und Strahlentherapie oder seltener eine alleinige Strahlentherapie.
Ist bereits vor der Operation klar, dass das Risiko für einen Rückfall erhöht ist, dann kommt für manche Patientinnen auch eine Chemotherapie vor der Operation infrage.
Fruchtbarkeit erhalten: Bei manchen Frauen mit Kinderwunsch kann die Gebärmutter bei der Operation erhalten bleiben. Die Ärzte entfernen nur Teile des Gebärmutterhalses und der Scheide. Diese Operation heißt Trachelektomie. Je nach Situation kommt auch eine Konisation infrage. Dabei schneiden Ärztin oder Arzt ein kegelförmiges Gewebestück aus dem Gebärmutterhals aus, das den Tumor enthält.
Örtlich fortgeschrittener Tumor
Hat sich der Tumor bereits weiter ausgebreitet, dann erhalten die meisten Patientinnen eine Radiochemotherapie. Sie bekommen also eine Chemotherapie und zeitgleich eine Bestrahlung. Bei Frauen vor den Wechseljahren kann diese Behandlung die Eierstöcke schädigen. Deshalb verlegen die Ärzte sie, wenn möglich, in einer kleinen Operation aus dem Bestrahlungsfeld.
Für wenige Frauen mit ausgedehnteren Tumoren kommt auch eine Operation infrage. Die Ärzte entnehmen dann die Gebärmutter und weitere befallene Gewebe und Organteile im Beckenbereich, zum Beispiel Teile von Scheide, Harnblase oder Darm. Diese umfangreiche Operation bezeichnen Fachleute als Exenteration.
Metastasen
Haben sich Absiedlungen in entfernteren Organen gebildet, dann ist eine langfristige Heilung unwahrscheinlich. Das bedeutet aber nicht, dass keine Therapie möglich ist. Ziel der Behandlung in dieser Situation ist es, das Tumorwachstum möglichst lange aufzuhalten und die Lebensqualität zu erhalten oder zu verbessern.
Die Ärzte passen ihre Behandlungsvorschläge sehr individuell an die Situation der betroffenen Frau an. Vielen Patientinnen bieten sie eine Chemotherapie kombiniert mit einem zielgerichteten Medikament an. Für manche Frauen kommt eine Operation der Metastase(n), eine Strahlentherapie oder eine Immuntherapie infrage. Wichtig ist es außerdem, Beschwerden möglichst gut zu lindern – zum Beispiel durch eine passende Schmerztherapie.
- Welche Behandlung für Betroffene sinnvoll ist und was eventuell zu belastend ist, sollten sie zusammen mit ihren Ärztinnen und Ärzten im Verlauf der Erkrankung immer wieder gut überlegen.
Rückfall
Kehrt der Krebs nach erfolgreicher Erstbehandlung zurück, dann kommen die gleichen Behandlungsverfahren wie bei der ersten Therapie infrage. Das kann eine Operation, eine Radiochemotherapie, eine alleinige Bestrahlung oder eine alleinige Chemotherapie sein. Auch zielgerichtete Medikamente können Teil der Behandlung sein. Das hängt davon ab, wo der Tumor sitzt und welche Therapien eine Patientin bereits vorher erhalten hat.
Gebärmutterhalskrebs in der Schwangerschaft
Eine Krebserkrankung während der Schwangerschaft ist eine besondere Situation. Auch wenn die Gebärmutter betroffen ist, bedeutet das nicht automatisch den Verlust des Kindes. Wenn möglich schieben die Ärzte die Behandlung so lange auf, bis das Kind außerhalb des Mutterleibs lebensfähig ist. Dabei müssen Ärzte und Patientin sorgfältig zwischen dem Risiko für das ungeborene Kind und dem der Mutter abwägen.
Manche Therapien sind auch während einer Schwangerschaft möglich, beispielsweise eine Konisation oder eine Chemotherapie. Ob sie infrage kommen, hängt davon ab, wie weit sich der Tumor bereits ausgebreitet hat und wie weit die Schwangerschaft fortgeschritten ist.
In dieser schwierigen Situation ist es besonders wichtig, sich an ein spezialisiertes Zentrum zu wenden, in dem Ärzte verschiedener Fachrichtungen zusammenarbeiten. Je nach Situation kann das Risiko für eine Frühgeburt erhöht sein oder ein Kaiserschnitt vor dem Geburtstermin notwendig werden. Deshalb sollten neben Krebsspezialisten auch Geburtshelfer und Ärzte mit Spezialisierung auf Neu- und Frühgeborene an der Behandlungsplanung beteiligt sein.
Gebärmutter-erhaltende Operation bei Kinderwunsch
Lexikon
Konisation: Die Ärzte schneiden ein kegelförmiges Gewebestück aus Muttermund und Gebärmutterhals (Konus = Kegel) heraus.
Trachelektomie: Die Ärzte entfernen einen Großteil des Gebärmutterhalses und ein kleinen Teil der Scheide.
Soll die Gebärmutter bei Frauen mit Kinderwunsch erhalten bleiben, dann kommen zwei Operationsmethoden infrage: die Konisation oder die Trachelektomie. Bei beiden Verfahren soll der Tumor vollständig entfernt werden.
Bei einer Konisation schneidet die Ärztin oder der Arzt einen kleinen Gewebekegel aus dem Gebärmutterhals heraus. Bei einer Trachelektomie entnehmen die Ärzte einen Großteil des Gebärmutterhalses und einen kleinen Teil der Scheide.
Konisation
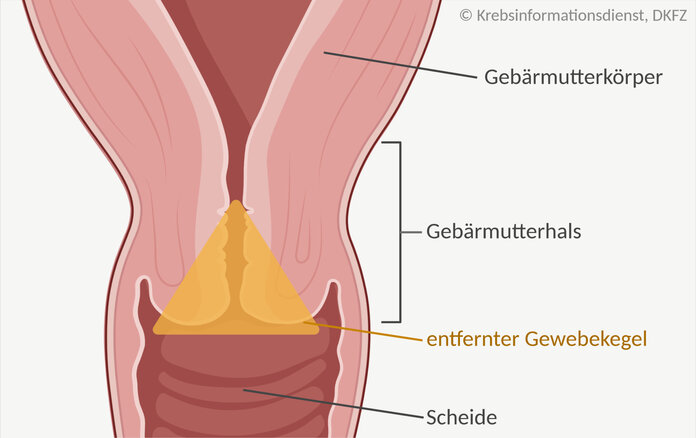
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
So läuft die Konisation ab: Für die Operation bekommen Patientinnen eine kurze Narkose oder eine örtliche Betäubung des Gebärmutterhalses. Bei manchen Frauen ist auch eine Betäubung des Rückenmarks möglich. Die Behandlung findet in der Regel ambulant statt. In Ausnahmefällen kann es sein, dass man über Nacht in der Klinik bleiben muss.
Die Konisation dauert normalerweise weniger als eine halbe Stunde. Die Ärztin oder der Arzt führen den Eingriff über die Scheide durch. Es gibt verschiedene Techniken, um den Gewebekegel zu entfernen, mehr dazu im Text Vorstufen von Gebärmutterhalskrebs im Abschnitt "Konisation: Veränderungen schonend entfernen".
Bei den meisten Frauen schaben die Ärztin oder der Arzt nach der eigentlichen Konisation noch die Schleimhaut des Gebärmutterhalses aus.
Welche Nebenwirkungen und Folgen sind möglich? Der Eingriff ist normalerweise wenig belastend. Die meisten Frauen haben nach einigen Wochen keine Probleme mehr. Sie sollten allerdings etwa 3 bis 4 Wochen lang auf Schwimmen, Vollbäder, Saunabesuche, Tampons und Geschlechtsverkehr verzichten.
Mögliche Folgen der Konisation sind leichte Schmerzen und Blutungen unmittelbar nach der Operation. Nach etwa einer Woche wird der Wundschorf abgestoßen. Dann können erneut leichte Blutungen auftreten. Selten infiziert sich die Wunde oder es entzündet sich Gebärmutter, Eileiter oder Harnblase. Frauen müssen dann Antibiotika nehmen. Auch Verengungen und Vernarbungen des Muttermundes sind möglich.
Nach eine Konisation können Frauen weiterhin Kinder bekommen. Ihre Fruchtbarkeit ist im Vergleich zu vorher nicht eingeschränkt. Das Risiko für eine Fehl- oder Frühgeburt bei einer Schwangerschaft ist allerdings leicht erhöht. Deshalb sollten Frauen in dieser Situation gut betreut werden.
Trachelektomie
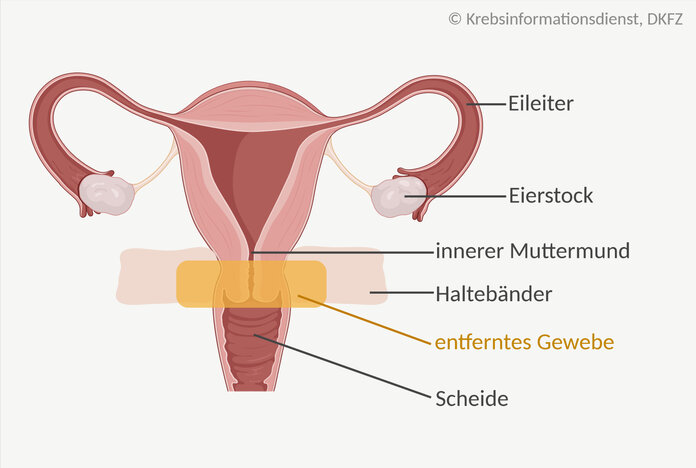
Bild: © Krebsinformationsdienst, DKFZ, erstellt mit BioRender.com
So läuft die Trachelektomie ab: Für die Operation ist ein Krankenhausaufenthalt notwendig. Sie findet unter Vollnarkose statt. Bei den meisten Patientinnen lässt sich der Eingriff als "Schlüssellochoperation" durchführen: über kleine Hautschnitte am Unterbauch und zusätzlich über die Scheide. Nur wenige Frauen erhalten einen größeren Bauchschnitt.
Bei der sogenannten einfachen Trachelektomie entfernen die Ärzte etwa zwei Drittel des Gebärmutterhalses und einen schmalen Teil der Scheide, bei der radikalen Trachelektomie zusätzlich einen Teil der Haltebänder der Gebärmutter. Den inneren Muttermund verbinden sie anschließend mit der restlichen Scheide. Mit einem Cerclage genannten Bändchen verschließen sie dann den Muttermund fast vollständig.
Bei der Operation entnehmen die Ärzte außerdem die Lymphknoten im Becken.
Welche Nebenwirkungen und Folgen sind möglich? Unmittelbar nach der Operation besteht eine gewisse Blutungs- und Infektionsgefahr. Wie die Hygiene in der Zeit der Wundheilung aussehen sollte und ab wann wieder eine normale körperliche Belastung möglich ist, müssen Betroffene mit ihren behandelnden Ärzten besprechen. Diese geben auch Auskunft darüber, wann Geschlechtsverkehr wieder erlaubt ist und wie lange Frauen mit einer Schwangerschaft warten sollten.
Zu den möglichen Spätfolgen nach einer Trachelektomie zählt eine Verengung der Scheide oder des inneren Muttermunds. Einige Patientinnen klagen auch über Sensibilitätsstörungen der Beine oder des Intimbereichs oder über Lymphödeme.
Wichtig zu wissen
Frauen können nach einer Trachelektomie schwanger werden. Ihr Risiko für eine Fehl- oder Frühgeburt ist aber erhöht.
Frauen können nach einer Trachelektomie prinzipiell Kinder bekommen. Das Risiko für eine Fehl- oder Frühgeburt ist allerdings deutlich höher als normalerweise. Daher benötigen Betroffene während der Schwangerschaft eine besonders engmaschige Betreuung. Sie sollten sich außerdem körperlich in dieser Zeit möglichst schonen. Welche weiteren Vorsichtsmaßnahmen wichtig sind, sollten Patientinnen mit ihren behandelnden Ärzten besprechen.
Die Entbindung erfolgt nach einer Trachelektomie in der Regel durch einen Kaiserschnitt. Mehr zum Kinderwunsch nach Gebärmutterhalskrebs unter Leben mit Gebärmutterhalskrebs.
Operation mit Entfernung der Gebärmutter
Lexikon
Hysterektomie: Ärzte entfernen bei diesem Eingriff die ganze Gebärmutter. Je nach Umfang können benachbarte Gewebe hinzukommen.
Exenteration: Bei diesem großen Eingriff entfernen die Ärzte ganz oder teilweise Organe und Gewebe im Becken.
Bei Frauen ohne Kinderwunsch oder mit abgeschlossener Familienplanung entfernen Ärzte die Gebärmutter vollständig. Fachleute sprechen von einer Hysterektomie. Je nach Ausbreitung des Tumors kommt Gewebe in der Umgebung der Gebärmutter hinzu.
Für wenige Frauen mit ausgedehnten Tumoren kommt eine große Operation infrage, eine sogenannte Exenteration. Dabei entfernen die Operateure weiteres Gewebe und Organe im Becken. Darunter können Gebärmutter, Eileiter und Eierstöcke, Blase, Darmanteile und Scheide sein.
Hysterektomie
Bild: © I AM NIKOM, Shutterstock
Bei der sogenannten einfachen Hysterektomie entnehmen die Ärzte nur die Gebärmutter selbst, bei einer "radikalen Hysterektomie" weiteres benachbartes Gewebe. Dazu gehören je nach Ausbreitung des Tumors die Haltebänder der Gebärmutter und Teile von Scheide, Blase oder Harnleiter.
Patientinnen hören in diesem Zusammenhang möglicherweise den Begriff "Klassifikation nach Piver": Fachleute unterteilen die Operation nach ihrem Umfang in "Piver I" bis "Piver V", wobei Piver V der umfangreichste Eingriff ist.
Bei Frauen nach den Wechseljahren entfernen Ärzte auch die Eierstöcke und Eileiter, weil sich dort Metastasen bilden können. Vor den Wechseljahren können sie je nach Situation erhalten bleiben.
Lymphknoten in der Umgebung des Tumors entfernen die Ärzte normalerweise schon zur Diagnose von Gebärmutterhalskrebs. Dieses sogenannte operative Staging kann aber je nach Situation in die eigentliche Behandlung übergehen.
So läuft die Operation ab: Für den Eingriff ist eine Vollnarkose und damit ein Krankenhausaufenthalt notwendig. Die Ärzte führen die Operation in der Regel über einen Bauchschnitt durch. Sie entfernen die betroffenen Organe und Gewebe mit einem Sicherheitsabstand. Prinzipiell ist auch eine Schlüsselloch-Operation über mehrere kleine Bauchschnitte möglich. Studien haben aber gezeigt, dass bei dieser Methode das Rückfallrisiko etwas höher ist.
Zum Weiterlesen
Welche Nebenwirkungen und Folgen sind möglich? Frauen ohne Gebärmutter können nicht mehr schwanger werden. Mussten bei Patientinnen vor den Wechseljahren die Eierstöcke entfernt werden, dann können sie keine weiblichen Geschlechtshormone mehr bilden. Diese lassen sich aber durch Medikamente ersetzen.
Für die möglichen Folgen der Operation gilt: Je umfangreicher der Eingriff, umso höher die Wahrscheinlichkeit, dass kurz- oder langfristige Probleme auftreten. Dazu gehören Nachblutungen und das Risiko von Infektionen kurz nach der Operation. Auch Probleme mit der Blasenentleerung und der Verdauung sind möglich. Bei den meisten Frauen sind sie aber nur vorübergehend.
Langfristig sind innere Narben und Verwachsungen möglich. Diese können die Funktion benachbarter Organe beeinflussen oder Schmerzen verursachen. Mögliche Nervenschäden behindern unter Umständen die Funktion von Blase oder Darm. Eine mögliche Folge der Lymphknoten-Entfernung sind außerdem Lymphödeme, vor allem an den Beinen.
- Haben Betroffene längerfristige Beschwerden, dann können sie diese bei den Nachsorgeuntersuchungen ansprechen. Einige Symptome lassen sich behandeln oder zumindest lindern.
Exenteration
Bei einer Exenteration entfernen die Ärzte neben der Gebärmutter weitere befallene Gewebe, Organe oder Organteile im Beckenbereich. Je nach Ausdehnung des Tumors gehören zum Beispiel Teile von Scheide, Harnblase und/oder Darm dazu.
So läuft die Operation ab: Für den Eingriff ist ein mehrwöchiger Krankenhausaufenthalt notwendig. Die Operation findet unter Vollnarkose statt. Die Operateure entfernen nach einem Bauchschnitt die befallenen Organe und Gewebe.
Müssen sie Blase oder Enddarm entfernen, dann schaffen sie einen künstlichen Ausgang für Harn oder Stuhl, ein sogenanntes Stoma. Zur Ableitung von Urin lässt sich alternativ aus Darmteilen eine Ersatzblase bilden.
Welche Nebenwirkungen und Folgen sind möglich? Diese große Operation ist ein sehr belastender Eingriff. Patientinnen benötigen viel Zeit, um sich davon zu erholen. Direkt nach der Operation kann es zu Nachblutungen und Infektionen kommen. Bei manchen Patientinnen bilden sich Entzündungsherde im Operationsbereich. Auch Probleme mit Verdauung, Stuhlgang oder dem Wasserlassen sind häufig.
Haben Patientinnen ein Stoma bekommen, dann müssen sie lernen, mit diesem künstlichen Ausgang umzugehen. Hilfe bekommen sie dabei bereits im Krankenhaus und bei einer Rehabilitation. Auch der Austausch mit anderen Betroffenen kann hilfreich sein.
Zum Weiterlesen
Chemotherapie und Bestrahlung bei Gebärmutterhalskrebs
Viele Patientinnen mit Gebärmutterhalskrebs erhalten Chemotherapie und Bestrahlung kombiniert. Diese Behandlung heißt auch Radiochemotherapie. Die Chemotherapie soll dabei das Gewebe für die Strahlentherapie empfindlicher machen.
Für wenige Frauen kommt auch eine alleinige Strahlentherapie infrage, zum Beispiel, wenn sie eine Chemotherapie voraussichtlich nicht vertragen. Eine alleinige Chemotherapie empfehlen die Ärzte vor allem Patientinnen mit einer fortgeschrittenen Erkrankung.
Strahlentherapie
Die Strahlentherapie besteht bei den meisten Patientinnen aus zwei verschiedenen Bestrahlungstechniken:
- Zunächst eine Bestrahlung von außen durch die Haut, die sogenannte perkutane Bestrahlung.
- Dann folgt eine Bestrahlung von innen über die Scheide, die sogenannte Brachytherapie. Der Vorteil dieser Technik: Die Strahlung wirkt sehr gezielt, dringt aber nicht sehr tief in das umliegende Gewebe ein.
Ob eine örtliche Erwärmung des Gewebes, eine Hyperthermie, kombiniert mit der Strahlentherapie deren Wirkung verstärkt, ist noch nicht abschließend untersucht. Aus diesem Grund empfehlen Fachleute, eine Hyperthermie möglichst im Rahmen einer klinischen Studie durchführen zu lassen.
Bild: © Mark_Kostich, Shutterstock
So läuft die perkutane Bestrahlung ab: Die Behandlung findet in der Regel ambulant statt. Die notwendige Strahlendosis wird auf mehrere Sitzungen verteilt. Das bedeutet: Betroffene haben über mehrere Wochen hinweg Termine an jeweils 5 Tagen pro Woche.
Während der Behandlung liegt man auf einer Liege unter dem Bestrahlungsgerät. Bestrahlt werden die Bereiche im Unterbauch, die wahrscheinlich vom Tumor befallen sind, inklusive eines Sicherheitsabstands: Dazu können der Gebärmutterhals und die Gebärmutter gehören, sowie umliegende Gewebe wie ihre Haltebänder, die Scheide und Lymphknoten. Als Patientin spürt man von der Bestrahlung selbst nichts.
So läuft die Brachytherapie ab: Die Behandlung ist ambulant möglich. Sie findet an mehreren Terminen statt, meist im Abstand von einigen Tagen bis zu einer Woche.
Bei Patientinnen mit Gebärmutterhalskrebs wenden Ärzte die sogenannte Nachladetechnik an. Dabei platzieren sie zunächst eine zylinderförmige Hülse in der Scheide oder im Gebärmutterhals. Dafür ist eine Kurznarkose notwendig. Diese Hülse dient als eine Art "Führungsschiene" für die eigentliche Strahlungsquelle. Sie bleibt bis zum Abschluss der Behandlung im Körper.
Die Strahlenquelle wird bei jeder Sitzung computergesteuert in die Hülse eingeführt. Sie bleibt nur wenige Minuten im Körper. Von der Bestrahlung selbst spüren Patientinnen nichts.
Chemotherapie
Während einer Radiochemotherapie erhalten Patientinnen üblicherweise den Wirkstoff Cisplatin, manche auch Carboplatin. Ist die Erkrankung weit fortgeschritten, dann können weitere Chemotherapie-Medikamente oder zielgerichtete Arzneimittel hinzukommen.
So läuft die Chemotherapie ab: Die Behandlung findet normalerweise ambulant statt. Die Zytostatika bekommen Patientinnen über eine Infusion. Diese dauert je nach Medikament eine halbe bis mehrere Stunden.
Die Wirkstoffe erhalten Patientinnen mehrmals mit einem Abstand zwischen den Behandlungen. Eine Radiochemotherapie dauert insgesamt etwa 8 Wochen. Die Chemotherapie bei einer fortgeschrittenen Erkrankung dauert normalerweise so lange wie die Behandlung wirkt oder bis sich zu starke Nebenwirkungen zeigen.
Nebenwirkungen und Folgen der Radiochemotherapie
Patientinnen, die Chemotherapie und Bestrahlung gleichzeitig erhalten, müssen mit stärkeren Nebenwirkungen rechnen als Betroffene mit nur einer Behandlungsform. Dazu gehören vor allem Übelkeit, Erbrechen und Durchfall. Auch eine Blutarmut ist möglich. Durch die Chemotherapie können die Haare ausfallen. Bei manchen Patientinnen entstehen Nervenschäden.
Die Bestrahlung kann kurzfristig Hautrötungen am Unterbauch auslösen, ähnlich wie bei einem Sonnenbrand. Es können Entzündungen der Schleimhaut von Darm, Scheide oder Blase entstehen. Das kann zu Reizungen und Schmerzen führen. Diese Symptome klingen nach Abschluss der Therapie relativ bald ab. Langfristig können Haut und Schleimhäute im bestrahlten Bereich aber empfindlicher sein als vorher.
Sind Lymphknoten bestrahlt worden, dann entwickeln manche Betroffene ein Lymphödem, vor allem in den Beinen.
Manche Patientinnen fühlen sich während und nach der Behandlung sehr erschöpft. Eine andauernde Müdigkeit und Erschöpfung bezeichnen Fachleute als Fatigue.
Befanden sich die Eierstöcke im Strahlenfeld? Dann kann ihre Funktion nachlassen oder ganz aufhören. Eine Folge sind vorzeitige Wechseljahre.
- Einen Teil dieser Beschwerden können die Ärzte wirksam lindern oder ihnen sogar vorbeugen. Mehr dazu lesen Sie in unseren Texten Nebenwirkungen und belastende Symptome bei Krebs.
Zum Weiterlesen
Zielgerichtete Medikamente, Immuntherapie, neue Methoden
Zielgerichtete Medikamente empfehlen die Ärzte Patientinnen mit einer fortgeschrittenen Erkrankung. In Deutschland ist bisher nur der Wirkstoff Bevacizumab zur Behandlung von Gebärmutterhalskrebs zugelassen. Er soll die Bildung neuer Blutgefäße im Tumor und damit seine Versorgung stören. Das Medikament erhalten Betroffene kombiniert mit einer Chemotherapie.
Für manche Frauen mit einer weit fortgeschrittenen Erkrankung kommt auch eine alleinige gezielte Krebstherapie infrage. Diese ist bisher in Deutschland nicht zur Behandlung von Gebärmutterhalskrebs zugelassen. Die Kostenübernahme muss vom behandelnden Arzt, der behandelnden Ärztin oder der Patientin vor Beginn der Behandlung beantragt werden. Dabei muss der Arzt beziehungsweise die Ärztin die Behandlung medizinisch gut begründen.
Patientinnen mit einer weit fortgeschrittenen Erkrankung können außerdem eine Immuntherapie bekommen. Voraussetzung ist allerdings, dass ihre Krebszellen einen Biomarker tragen, der als Angriffsziel für die Medikamente dient. Auch für diese Therapie müssen die Ärzte eine Kostenübernahme bei der Krankenkasse beantragen.
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
So läuft die Behandlung ab: Die Therapie findet ambulant statt. Die Medikamente erhalten Patientinnen als Infusion in eine Vene, regelmäßig im Abstand von mehreren Wochen. Findet gleichzeitig eine Chemotherapie statt, dann bekommen Betroffene mehrere Infusionen am selben Tag.
Welche Nebenwirkungen sind möglich? Bevacicumab kann vor allem Auswirkungen auf das auf das Herz-Kreislaufsystem haben. Dazu gehören Blutgerinnsel (Thrombosen) oder Bluthochdruck. Weitere mögliche Symptome können zum Beispiel Nervenschäden, Verstopfung oder Durchfall und Hautprobleme sein.
Die Nebenwirkungen einer Immuntherapie beruhen auf überschießenden Immunreaktionen: Dazu gehören Fieber, Ausschläge und Juckreiz an der Haut, aber auch Entzündungen des Darms, der Leber, der Nieren oder der Lunge.
Zum Weiterlesen
Klinische Studien
Weitere neue Medikamente und Verfahren zur Behandlung von Gebärmutterhalskrebs werden in klinischen Studien auf ihre Wirksamkeit geprüft. Manchen Patientinnen bieten ihre Ärzte an, an einer solchen Studie teilzunehmen.
- Was klinische Studien sind, was Sie als Patientin beachten sollten und wie Sie sich für oder gegen die Teilnahme an einer Studie entscheiden können, erfahren Sie unter Klinische Studien bei Krebs: Häufige Fragen, wichtige Antworten.
Zum Weiterlesen
Quellen und Links für Interessierte und Fachkreise
Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links, zum Beispiel zur Patientenleitlinie, sind in der Übersicht zum Thema Gebärmutterhalskrebs aufgeführt. Im Folgenden findet sich eine Auswahl weiterer Quellen:
Arzneimittel: Herstellerinformationen, Studien, Nutzenbewertungen
Als Quelle für Aussagen zu Medikamenten hat der Krebsinformationsdienst aktuelle Fachinformationen der Hersteller herangezogen (über www.fachinfo.de für Fachkreise zugänglich). Außerdem greift der Krebsinformationsdienst auf frei zugängliche Informationen zu, wie
- Arzneimittelinformationen in deutschen Datenbanken, vor allem im Arzneimittel-Informationssystem des Bundes PharmNet.Bund.
- aktuelle Hinweise des Bundesinstituts für Arzneimittel und Medizinprodukte.
- die englischen Informationen der europäischen Arzneimittelbehörde EMA.
Zu neueren Arzneimitteln werden als Quelle auch Nutzenbewertungen gemäß § 35a des SGB V herangezogen. Die bisher vorliegenden Berichte sind abrufbar beim Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) unter dem Stichwort "Projekte & Ergebnisse", dann "Publikationen".
Auch der Gemeinsame Bundessausschuss (G-BA) bietet Informationen zu Arzneimitteln. In der Regel handelt es sich dabei um Änderungen der Arzneimittel-Richtlinie.
Fachartikel (Auswahl)
Baalbergen A, Veenstra Y, Stalpers L. Primary surgery versus primary radiotherapy with or without chemotherapy for early adenocarcinoma of the uterine cervix. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD006248. DOI: 10.1002/14651858.CD006248.pub3.
Brockbank E, Kokka F, Bryant A, Pomel C, Reynolds K. Pre-treatment surgical para-aortic lymph node assessment in locally advanced cervical cancer. Cochrane Database of Systematic Reviews 2013, Issue 3. Art. No.: CD008217. doi: 10.1002/14651858.CD008217.pub3.
Chuai Y, Rizzuto I, Zhang X, Li Y, Dai G, Otter SJ, Bharathan R, Stewart A, Wang A. Vascular endothelial growth factor (VEGF) targeting therapy for persistent, recurrent, or metastatic cervical cancer. Cochrane Database Syst Rev. 2021 Mar 4;3(3):CD013348. doi: 10.1002/14651858.CD013348.pub2.
Kokka F, Bryant A, Olaitan A, Brockbank E, Powell M, Oram D. Hysterectomy with radiotherapy or chemotherapy or both for women with locally advanced cervical cancer. Cochrane Database of Systematic Reviews 2022, Issue 8. Art. No.: CD010260. doi: 10.1002/14651858.CD010260.pub3.
Nama V, Angelopoulos G, Twigg J, Murdoch JB, Bailey J, Lawrie TA. Type II or type III radical hysterectomy compared to chemoradiotherapy as a primary intervention for stage IB2 cervical cancer. Cochrane Database Syst Rev. 2018 Oct 12;10(10):CD011478. doi: 10.1002/14651858.CD011478.pub2.