- Eine Chemotherapie ("Chemo") erfordert gute Planung: Davor gibt es zahlreiche Untersuchungen und Dinge zu klären.
- Wie eine Chemotherapie genau abläuft, hängt von der Krebsart und den eingesetzten Medikamenten ab.
- Was Patientinnen und Patienten außerdem tun können, um selbst aktiv mitzuwirken, erfahren Sie in diesem Text.
Ablauf einer Chemotherapie: Wichtiges in Kürze
Gut zu wissen
In manchen Erkrankungssituationen können auch örtliche Medikamente zur Chemotherapie eingesetzt werden. Mehr dazu lesen Sie unter Chemotherapie: Mit Zytostatika gegen Krebs.
Bei einer Chemotherapie erhalten Patientinnen und Patienten Zytostatika, also Medikamente, die die Krebszellen bekämpfen. Es gibt eine Vielzahl von Zytostatika für verschiedene Erkrankungssituationen. Auch der genaue Ablauf der Therapie kann – je nach Krebsart und persönlicher Situation – unterschiedlich sein.
Die meisten Patientinnen und Patienten erhalten eine systemische Chemotherapie: Das bedeutet, die Medikamente wirken im ganzen Körper. Solche Chemotherapie-Medikamente erhalten sie üblicherweise in regelmäßigen Abständen als Infusion. In welchen Abständen und mit wie vielen Wiederholungen (Zyklen) ein Patient die Medikamente erhält, ist in einem Therapie-Schema festgelegt.
Es gibt auch Krebsarten, bei denen Patientinnen und Patienten eine sehr intensive Chemotherapie erhalten – Fachleute sprechen von einer Hochdosis-Chemotherapie. Sie kann beispielsweise bei manchen Betroffenen mit einer Leukämie infrage kommen.
Bevor eine Chemotherapie beginnen kann, stehen in der Regel noch Voruntersuchungen an. Darüber hinaus gibt es weitere Dinge, die Betroffene rund um die Therapie klären können.
Vor der Chemo
Therapieplanung
Steht die Diagnose fest, können Ärztinnen und Ärzte die Chemotherapie planen.
Therapiewahl – Welches Medikament eine Patientin oder ein Patient erhält, hängt von der Erkrankung ab: Je nach Krebsart und individueller Erkrankungssituation stehen inzwischen zahlreiche Substanzen zur Verfügung. Abhängig von zu erwartenden Nebenwirkungen können die Ärztinnen und Ärzte auch bereits Begleitmedikamente, wie zum Beispiel Mittel gegen Übelkeit, in die Therapie einplanen.
Dosisbestimmung – Die Dosis für ein Medikament bestimmen Ärztinnen und Ärzte üblicherweise anhand der Körperoberfläche. Diese können sie mit einer Formel abschätzen. Weitere Anpassungen der Dosierung sind möglich – etwa, wenn Begleiterkrankungen wie eine eingeschränkte Nierenfunktion zu berücksichtigen sind.
Behandlungsplan – Der genaue Ablauf der Behandlung wird in einem Behandlungsplan festgehalten. Darin steht nicht nur, welche Chemo-Medikamente eine Patientin oder ein Patient bekommt, sondern auch:
- welche weiteren Medikamente gegeben werden, zum Beispiel gegen die zu erwartenden Nebenwirkungen.
- welche weiteren Therapien geplant sind, wie eine Operation oder Bestrahlung.
Voruntersuchungen
Diagnostik vor der Chemo
Um eine Chemotherapie zu planen, benötigen Ärztinnen und Ärzte Informationen zur Krebsart, zur Größe und Ausbreitung, zur Bösartigkeit und zu vielen weiteren Merkmalen. Welche Untersuchungen Patientinnen und Patienten dazu vor einer Chemo erhalten, ist je nach Krebsart und Erkrankungssituation unterschiedlich. Mehr dazu lesen Sie bei den jeweiligen Krebsarten sowie unter Untersuchungen und Methoden der Diagnostik.
Es gibt verschiedene Voruntersuchungen, die vor einer Chemotherapie stattfinden sollten. Diese helfen den Ärztinnen und Ärzten zum Beispiel abzuschätzen, wie gut eine Patientin oder ein Patient die Therapie voraussichtlich vertragen wird. Dazu gehören unter anderem Blutuntersuchungen.
Nieren- und Leberfunktion: Der Körper scheidet viele Chemotherapie-Medikamente überwiegend über Urin und Stuhl wieder aus. Dafür ist eine ausreichende Funktion von Nieren und Leber notwendig: Sonst kann es zum Beispiel passieren, dass die Wirkstoffe zu lange im Körper bleiben und zu starke Nebenwirkungen auftreten.
Bei Personen mit einer eingeschränkten Nieren- oder Leberfunktion können die Ärztinnen und Ärzte die Dosis anpassen, um die Organe weniger stark zu belasten. Je nach Therapie kann auch ein Wechsel des Medikaments notwendig sein. So sollen beispielsweise Betroffene mit einer Niereninsuffizienz den Wirkstoff Irinotecan nicht oder in einer angepassten Dosis erhalten.
Gut zu wissen
Viele Untersuchungen werden auch während der Therapie wiederholt, um die Belastungen durch eine Chemo zu überprüfen.
Außerdem wird das Blutbild vor einer Chemo, aber auch währenddessen, regelmäßig untersucht. Denn: Zytostatika können die Blutbildung im Knochenmark stark beeinträchtigen:
- Weiße Blutkörperchen – Die weißen Blutkörperchen sind wichtig, um Krankheitserreger abzuwehren. Wenn ihre Anzahl zu gering ist, kann das Risiko für Infektionen während oder nach einer Chemotherapie steigen.
- Rote Blutkörperchen – Sie geben Aufschluss darüber, wie gut der Körper in der Lage ist, Sauerstoff zu transportieren. Ist ihre Zahl zu niedrig, kann es zu einer Anämie kommen.
- Blutplättchen – Ist die Anzahl der Blutplättchen zu hoch oder zu niedrig, wirkt sich dies auf die Blutgerinnung aus. Patientinnen und Patienten können bei einem Mangel an Blutplättchen zum Beispiel vermehrt zu Blutungen neigen.
Lässt sich vorab testen, ob der Tumor auf die Therapie anspricht? Bei der Auswahl der Therapie stützen sich Ärztinnen und Ärzte auf medizinische Leitlinien, Ergebnisse aus klinischen Studien und ihre klinische Erfahrung. Manchmal können auch weitere Voruntersuchungen Hinweise liefern, welche Therapie geeignet ist – zum Beispiel, wenn die Krebszellen bestimmte genetische Eigenschaften haben.
- Gut zu wissen: Sogenannte Chemosensitivitäts-Tests haben bisher keinen Stellenwert in der Therapieplanung. Bei solchen Tests wird Tumorgewebe als Probe entnommen und dann im Labor getestet, ob Zytostatika gegen das Gewebe wirksam sind. Ob diese Ergebnisse jedoch auf den Körper übertragbar sind und welchen Nutzen solche Tests haben, ist bisher nicht ausreichend untersucht. Eventuell werden solche Tests im Rahmen von klinischen Studien angeboten.
Kinderwunsch und Fruchtbarkeit
Eine Chemotherapie kann sich möglicherweise auf die Fruchtbarkeit von Patientinnen und Patienten auswirken. Deshalb ist es wichtig, sich möglichst vor der Therapie mit dem eigenen Kinderwunsch zu beschäftigen. Auch wenn das Thema "Familienplanung" noch weit weg ist, empfiehlt es sich, mit dem Behandlungsteam zu sprechen: Die Ärztinnen und Ärzte können beraten, ob und welche Möglichkeiten es gibt, die Fruchtbarkeit zu erhalten.
Wie kann eine Chemo die Fruchtbarkeit beeinträchtigen? Eine Chemotherapie wirkt gegen Zellen, die sich schnell teilen. Doch sie kann auch die Zellen in der Gebärmutterschleimhaut, Eizellen oder die Zellen in den Hoden schädigen und dadurch die Fruchtbarkeit beeinträchtigen. Ob eine Patientin oder ein Patient davon betroffen sein wird, lässt sich nicht vorhersagen.
- Mehr dazu lesen Sie im Text Ursachen für Unfruchtbarkeit im Abschnitt "Chemotherapie".
Zum Weiterlesen
Ablauf einer Chemotherapie
Gut zu wissen
Die Ärztinnen und Ärzte planen auch Begleitmedikamente in das Therapie-Schema mit ein – beispielsweise, um bekannte Nebenwirkungen eines Medikaments zu mildern.
Eine Chemotherapie verläuft in sogenannten Behandlungszyklen. Während eines Zyklus erhält die Patientin oder der Patient die Chemotherapie-Medikamente nach einem festen Schema (Therapie-Schema). Ein Zyklus kann beispielsweise 2 oder 3 Wochen dauern. Danach beginnt ein neuer Zyklus. Zwischen den Zyklen kann eine Pause liegen.
Wie viele Zyklen jemand bekommt, hängt von der individuellen Situation ab. Bei vielen Chemotherapien ist es üblich, die Therapie mehrere Monate lang durchzuführen.
Beispiele für ein Chemotherapie-Schema
Es gibt sehr viele verschiedene Chemotherapien, die sich je nach Krebsart unterscheiden. Im Folgenden sehen Sie 2 Beispiele, wie ein Chemotherapie-Schema aussehen kann. Je nach Medikamenten und individueller Erkrankungssituation kann eine Chemo ganz anders ablaufen, als in den hier ausgewählten Beispielen.
Beispiel 1: Paclitaxel und Carboplatin (wöchentlich) bei Brustkrebs
An Tag 1, 8 und 15 erhalten Betroffene zunächst Paclitaxel; 1 Stunde später erhalten sie Carboplatin.
Der Zyklus dauert 3 Wochen. An Tag 22 beginnt ein neuer Zyklus.
Beispiel 2: mFOLFOX6 bei Darmkrebs
An Tag 1 erhalten Patientinnen und Patienten nacheinander die 3 Medikamente Oxaliplatin, Calciumfolinat (Folinsäure) und Fluorouracil (5-FU). Einen Teil der 5-FU-Dosis erhalten sie in der Regel zunächst als schnelle Verabreichung (Bolus) und dann die verbleibende Menge über einen längeren Zeitraum.
Der Zyklus dauert 2 Wochen. An Tag 15 beginnt ein neuer Zyklus.
Wie kommt ein Therapie-Schema zustande? Ein Therapie-Schema beruht in der Regel auf umfangreichen wissenschaftlichen Erkenntnissen, etwa aus Studien. Die Ärztinnen und Ärzte können ein Therapie-Schema an die individuelle Erkrankungssituation anpassen.
- Gut zu wissen: Die Schemata werden üblicherweise mit Abkürzungen bezeichnet, die auch international gebräuchlich sind. Die Abkürzungen ergeben sich beispielsweise aus den ersten Buchstaben der Wirkstoffe oder Handelsnamen der eingesetzten Medikamente.
Fragen Sie uns!
Gern beantworten unsere Ärztinnen und Ärzte Ihre Fragen zur Chemotherapie:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail über ein datensicheres Kontaktformular oder an krebsinformationsdienst@dkfz.de
Ambulante oder stationäre Chemo?
Ambulante Chemotherapie: Bei vielen Chemotherapien ist es möglich, sie ambulant durchzuführen. Das bedeutet, dass Patientinnen und Patienten nur an den Tagen in die Klinik-Ambulanz kommen, an denen sie ihre Medikamente erhalten. Nach der Behandlung können sie wieder nach Hause gehen.
- Wichtig: Klären Sie bei einer ambulanten Therapie vorab, ob Sie nach der Chemotherapie selbst Auto fahren dürfen oder sich besser abholen lassen sollten.
Lexikon
Intensive Chemotherapie: besonders intensive, hochdosierte Therapie
Hochdosis-Chemotherapie: intensive Chemotherapie, der eine Stammzelltransplantation nachfolgt; Eine Hochdosis-Chemotherapie kann beispielsweise bei einer akuten Leukämie zum Einsatz kommen.
Stationäre Chemotherapie: In manchen Erkrankungssituationen erhalten Patientinnen und Patienten ihre Chemotherapie nicht ambulant, sondern müssen im Krankenhaus bleiben. Das kann beispielsweise der Fall sein, wenn Betroffene die Therapie nicht gut verkraften oder schwere Nebenwirkungen haben und daher enger überwacht werden müssen.
Bei bestimmten Krebsarten wie manchen Leukämien oder Lymphomen erhalten Erkrankte eine besonders intensive Chemotherapie, die das Immunsystem erheblich beeinträchtigt. Um sie vor Infektionen während der Behandlung zu schützen, erhalten Patientinnen und Patienten ihre Therapie dann möglicherweise in einem speziellen Isolationsbereich der Klinik.
Ob eine Chemo ambulant möglich ist oder einen stationären Krankenhausaufenthalt erfordert, hängt also davon ab, welche Krebsart jemand hat und welche Medikamente in welcher Dosierung er oder sie erhält.
Zum Weiterlesen
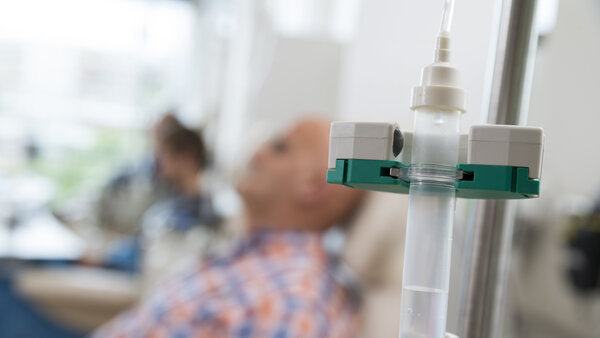
Im Detail: Ablauf einer ambulanten Behandlungssitzung

Bild: © Seventyfour, Adobe Stock
Findet die Chemotherapie ambulant statt, kommen Patientinnen und Patienten für die einzelnen Therapie-Sitzungen in die Klinikambulanz oder in die Praxis.
Bei einer ambulanten Behandlungssitzung sitzen Patientinnen und Patienten meist in einem Behandlungsstuhl oder Sessel. Dabei erhalten sie ihre Medikamente über eine Infusion ins Blut. Während der Behandlung ist Pflegepersonal anwesend, das sie bei Fragen oder Problemen ansprechen können.
Wie gelangen die Medikamente ins Blut? Den meisten Patientinnen und Patienten werden die Medikamente direkt in die Vene gegeben. Das ist mit einem Einmalzugang oder über einen sogenannten Port möglich: Bei einem Port wird in einer kleinen Operation ein Zugang fest unter die Haut gesetzt, der mehrfach für Infusionen genutzt werden kann.
- Mehr dazu lesen Sie in unserem Text Port zur Chemotherapie.
Gut zu wissen
Um sich abzulenken, können Sie während der Chemotherapie zum Beispiel etwas lesen oder Musik hören. In der Regel dürfen Angehörige Sie auch zu Ihrer Therapie begleiten.
Eine Chemotherapie-Sitzung kann zwischen etwa einer halben Stunde bis hin zu mehreren Stunden dauern. Wie lang genau, hängt von den eingesetzten Medikamenten ab.
- Manche Medikamente müssen über einen längeren Zeitraum langsam ins Blut laufen.
- Manche Medikamente können auch schnell verabreicht werden (Bolus) – Ziel ist dann oft, eine schnellere Wirkung zu erzielen.
Nach der Behandlung können die meisten Patientinnen und Patienten direkt nach Hause.
Muss man nüchtern zur Therapie kommen? Das ist normalerweise nicht erforderlich. Oft ist es sogar hilfreich, vor der Chemo bereits etwas zu essen: Einige Patientinnen und Patienten vertragen die Therapie dann besser. Außerdem kann Appetitlosigkeit eine Nebenwirkung der Chemotherapie sein. Auch dann ist es von Vorteil, bereits vor der Behandlung gegessen zu haben.
Ob etwas Spezielles bei der Ernährung beachtet werden sollte, können die Ärztinnen und Ärzte erklären.
Was passiert, wenn die Therapie nicht mehr wirkt?
Lexikon
Chemotherapie-Resistenz: Wirkt eine Chemotherapie nicht gegen Tumorzellen, sprechen Fachleute von einer Chemotherapie-Resistenz. Eine solche Resistenz kann bereits von Anfang an vorhanden sein – sie kann sich aber auch im Lauf einer Chemotherapie entwickeln.
Hat eine Chemotherapie nicht den gewünschten Erfolg und die Krankheit schreitet weiter fort, kann dies verschiedene Ursachen haben.
Ärztinnen und Ärzte können in dieser Situation möglicherweise
- ein anderes Medikament einsetzen, das zum Beispiel einen anderen Wirkmechanismus hat.
- eine andere Kombination aus Medikamenten ausprobieren.
- weitere Therapien einsetzen, wie eine zielgerichtete Therapie oder eine Immuntherapie.
Aktiv mitwirken: Was Betroffene rund um die Chemo selbst tun können
Patientinnen und Patienten können auch selbst dazu beitragen, sich auf eine Chemotherapie vorzubereiten oder diese zu begleiten.
- Impfschutz prüfen: Vor Beginn einer Chemotherapie ist es ratsam zu schauen, ob der Impfschutz vollständig ist. Besonders, wenn eine Chemotherapie möglicherweise das Immunsystem beeinträchtigen kann, ist ein guter Infektionsschutz wichtig.
- Kinderwunsch vor der Chemo ansprechen: Da manche Chemotherapien die Fruchtbarkeit beeinträchtigen können, sollten Patientinnen und Patienten vor Behandlungsbeginn mit ihren Ärztinnen und Ärzten über das Thema sprechen.
- Unterstützung organisieren: Für einige Patientinnen und Patienten ist eine Chemotherapie sehr belastend. Es kann daher sinnvoll sein, sich vor Beginn der Therapie um Unterstützung zu kümmern – beispielsweise bei Arbeiten im Haushalt oder bei Fahrten zu den Therapiesitzungen.
- Zahnarztbesuch: Eine gute Mund- und Zahngesundheit kann dabei helfen, Nebenwirkungen in diesem Bereich wie Mundtrockenheit und Entzündungen zu vermeiden oder zumindest zu verringern. Wenn genug Zeit ist, empfiehlt es sich, vor Beginn der Chemotherapie noch einmal zum Zahnarzt zu gehen und eventuell notwendige Behandlungen durchführen zu lassen.
- Hygiene beachten: Eine Chemo kann anfälliger für Infektionen machen. Auf eine gute Hygiene zu achten kann daher helfen, Infektionsrisiken zu verringern.
- Nebenwirkungen ansprechen: Wenn unter einer Therapie belastende Nebenwirkungen auftreten, wenden sich Patientinnen und Patienten am besten an ihr behandelndes Ärzteteam. Viele Nebenwirkungen lassen sich behandeln oder lindern.
Nicht auf eigene Faust handeln
Viele Patientinnen und Patienten haben das Bedürfnis, selbst etwas gegen ihre Erkrankung oder die Nebenwirkungen der Chemo zu tun – beispielsweise mit Vitaminpräparaten oder anderen Nahrungsergänzungsmitteln zu unterstützen. Wichtig ist dabei, mit den behandelnden Ärztinnen und Ärzten zu besprechen, was in der individuellen Situation sinnvoll ist.
Chemo-Medikamente: Bin ich gefährlich für andere?
Zytostatika sind starke Medikamente, die in hohen Konzentrationen selbst krebserregend oder fruchtschädigend sein können. Einige Patientinnen und Patienten machen sich daher Sorgen, ob sie durch die Medikamente belastet und "gefährlich" für andere Menschen sind.
In der Regel besteht keine Gefahr für Angehörige: Die Zytostatika werden im Körper abgebaut und mit dem Urin und Stuhl ausgeschieden. Auch in Körperflüssigkeiten wie Speichel, Schweiß oder Erbrochenem können Spuren der Medikamente enthalten sein. Die Konzentrationen sind dabei aber so gering, dass Expertinnen und Experten sie nicht als gefährlich einstufen.
Keine einheitlichen Empfehlungen
Allgemeine Leitlinien-Empfehlungen zur Hygiene beim Kontakt mit Chemo-Patienten gibt es nicht. Empfehlungen zur Hygiene finden sich daher beispielsweise in Patientenratgebern oder Fachveröffentlichungen.
Hygiene ist trotzdem wichtig: Insbesondere beim Umgang mit Ausscheidungen ist es für Patientinnen, Patienten und Angehörige wichtig, auf eine gute Hygiene zu achten – besonders während der ersten 48 Stunden nach einer Chemotherapie. Dazu gehören:
- regelmäßiges Händewaschen
- die Toilette 2-mal mit geschlossenem Deckel spülen
- Schutzhandschuhe tragen, wenn man möglicherweise mit Ausscheidungen in Kontakt kommt – etwa beim Reinigen der Toilette
- verschmutzte Kleidung möglichst getrennt waschen
- bei Sexualkontakten Kondome verwenden
In manchen Situationen kann die Konzentration der Chemotherapie-Medikamente in Ausscheidungen erhöht sein. Besonders aufpassen sollte man daher
- bei einer Hochdosis-Chemotherapie,
- bei einer sogenannten Instillations-Chemotherapie bei Blasenkrebs,
- wenn sich eine Patientin oder ein Patient kurz nach der Chemotherapie übergeben hat.
In Kürze
Eine Chemotherapie erfordert in der Regel nicht, Abstand zu Patientinnen und Patienten zu halten. Es empfiehlt sich dennoch, auf Hygieneregeln zu achten.
Nach der Chemotherapie
Zum Weiterlesen
Ist die Krebstherapie abgeschlossen, schließt sich für viele Patientinnen und Patienten eine Nachsorge an. Dabei überprüfen Ärztinnen und Ärzte durch regelmäßige Untersuchungen, ob die Behandlung erfolgreich war.
Weitere Ziele der Nachsorge nach einer Chemotherapie:
- Therapiefolgen sowie erst später auftretende Langzeit- und Spätfolgen erkennen und behandeln
- Rückfälle erkennen
- mögliche Zweitkrebs-Erkrankungen erkennen
In welchen Abständen die Nachsorge-Untersuchungen stattfinden, hängt von der persönlichen Erkrankungssituation ab. Für viele Krebsarten gibt es konkrete Empfehlungen zu den Nachsorge-Untersuchungen und -Intervallen.
- Mehr Informationen dazu finden Sie bei der jeweiligen Krebsart.
Zweitkrebs nach einer Chemo
Eine Chemotherapie erhöht möglicherweise das Risiko, erneut an Krebs zu erkranken. Dennoch überwiegt in aller Regel der Nutzen einer Chemo das mögliche Risiko einer Zweitkrebserkrankung.
Manche Zytostatika, die für eine Chemotherapie eingesetzt werden, erhöhen beispielsweise das Risiko für eine Leukämie. Betroffene, die diese Medikamente erhalten haben, haben dann ein etwas höheres Risiko für eine Leukämie als die Allgemeinbevölkerung.
Eine solche therapiebedingte Leukämie entsteht in der Regel frühestens 1 Jahr nach Abschluss einer ersten Chemotherapie – typischerweise in einem Zeitraum von 1 bis 5 Jahren nach Therapieende.
Daneben spielen verschiedene Faktoren eine Rolle. Dazu gehören die eingesetzten Medikamente, aber auch die genaue Krebsart, genetische Veranlagungen und mögliche weitere Therapien. Auch das Alter scheint eine Rolle zu spielen: So scheinen junge Menschen, die eine Chemo erhalten, etwas häufiger von therapiebedingten Zweitkrebs-Erkrankungen betroffen zu sein.
Nicht auf Therapie verzichten
Die Chemotherapie ist eine wichtige und wirksame Behandlung gegen Krebs – trotz der möglichen Nebenwirkungen und Risiken. Aus Angst vor Nebenwirkungen oder einer möglichen Zweiterkrankung sollte man daher nicht auf eine Chemotherapie verzichten.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Quellen und weiterführende Informationen
Leitlinien
Über den Stellenwert der Chemotherapie informieren die Leitlinien zu den verschiedenen Krebsarten, veröffentlicht im Leitlinienprogramm Onkologie. Zu vielen davon existieren auch Patientenleitlinien in verständlicher Sprache.
Die Deutsche Gesellschaft für Hämatologie und Onkologie (DGHO) geht auf ihren Seiten auf den Stellenwert der Chemotherapie ein. Sie stellt Fachleitlinien, Patientenleitlinien sowie Hintergrundinformationen bereit.
Fachartikel (Auswahl)
Jaehde U, Kloft C. Dosis-Individualisierung in der Krebs-Chemotherapie: Zytostatika maßgeschneidert dosieren. Pharm Unserer Zeit. 2006;35(2):150−156. doi: 10.1002/pauz.200500164.
Maurer C, Hübel K, Chemnitz J. Prinzipien der antineoplastischen Chemotherapie. in: Lehnert H, Märker-Hermann E, Marx N, Meyhöfer SM. DGIM Innere Medizin. Springer Verlag; e.Medpedia (veröffentlicht am 10.07.2015, abgerufen am 24.10.2025).
Rached L, Laparra A, Sakkal M, Danlos FX, Barlesi F, Carbonnel F, De Martin E, Ducreux M, Even C, Le Pavec J, Michot JM, M Ribeiro J, Scotte F, Ponce Aix S, Lambotte O, Baldini C, Champiat S. Toxicity of immunotherapy combinations with chemotherapy across tumor indications: Current knowledge and practical recommendations. Cancer Treat Rev. 2024 Jun;127:102751. doi: 10.1016/j.ctrv.2024.102751.
Zraik IM, Heß-Busch Y. Management von Nebenwirkungen der Chemotherapie und deren Langzeitfolgen. Urologe 2021 Jul;60(7):862−871. doi: 10.1007/s00120-021-01569-7.
Fachbücher
Engelhardt M, Mertelsmann R, Duyster J. Das Blaue Buch. Chemotherapie-Manual Hämatologie und Onkologie. Springer-Verlag GmbH; 7. Auflage, 2020.
Gaisser, Andrea, Weg-Remers, Susanne (Hrsg.). Patientenzentrierte Information in der onkologischen Versorgung – Evidenz und mehr. Springer-Verlag Berlin Heidelberg 1. Auflage, 2020. ISBN 978-3-662-60460-1. doi: 10.1007/978-3-662-60461-8.
Lüllmann H, Mohr K, Hein L. Taschenatlas Pharmakologie. Georg Thieme Verlag; 6. Auflage, 2008.