- Bei Mundtrockenheit bilden die Speicheldrüsen zu wenig Speichel. Das Fachwort dafür lautet Xerostomie. Sie ist für Betroffene mitunter sehr belastend.
- Die Krebserkrankung selbst oder eine Strahlentherapie können einen trockenen Mund verursachen. Eine Mundtrockenheit kann auch eine Nebenwirkung von Medikamenten sein, beispielsweise einer Chemotherapie.
- Wir informieren über praxisbewährte Maßnahmen und Therapien, mit denen Krebserkrankte Mundtrockenheit vorbeugen und behandeln können.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Mundtrockenheit: Wichtiges in Kürze
Ihr Mund fühlt sich trocken an?
Sprechen Sie mit Ihren behandelnden Ärztinnen und Ärzten oder den Pflegefachkräften. Sie können Ihnen helfen, die Beschwerden zu lindern und den langfristigen Folgen einer Mundtrockenheit vorzubeugen.
Xerostomie ist der Fachbegriff für Mundtrockenheit. Ein trockener Mund entsteht, wenn die Speicheldrüsen zu wenig Speichel bilden.
Krebserkrankte können aus unterschiedlichen Gründen unter Mundtrockenheit leiden, beispielsweise
- als Folge von Flüssigkeitsmangel,
- als Nebenwirkung einer Chemotherapie,
- oder als Folge einer Strahlentherapie im Kopf-Hals-Bereich.
Für Betroffene kann eine Mundtrockenheit sehr unangenehm sein und verschiedene Beschwerden verursachen, zum Beispiel:
- fühlt sich der Mund trocken und klebrig an und
- sprechen, schlucken und kauen kann schmerzhaft sein.
Man kann viel tun, um einen trockenen Mund vorzubeugen, beispielsweise viel trinken und bei einer Strahlentherapie die Speicheldrüsen schützen.
Außerdem gibt es verschiedene Möglichkeiten, eine Mundtrockenheit zu behandeln.
- Wichtig ist, viel zu trinken und den Mundraum immer feucht zu halten, beispielsweise durch kleine Schlucke Wasser, Sprays oder feuchte Tupfer.
- Man kann die Speichelbildung anregen, zum Beispiel durch Kauen von zuckerfreien Kaugummi oder durch Medikamente.
- Produzieren die Speicheldrüsen keinen Speichel mehr, können Betroffene Speichelersatzprodukte verwenden.
Mundtrockenheit bei Krebs: Das können Sie tun
Alle weiteren Videos der Reihe "Leben mit Krebs" finden Sie auf unserem YouTube-Kanal.
Symptome bei Mundtrockenheit
Wichtig zu wissen
Fachleute können messen, wie viel Speichel vorhanden ist. Wie belastend Patientinnen und Patienten einen Speichelmangel empfinden, ist aber sehr unterschiedlich.
Wenn Speichel fehlt, kann das für betroffene Personen sehr unangenehm sein und das soziale Leben beeinträchtigen:
- Der Mund fühlt sich trocken und klebrig an,
- Sprechen, schlucken und kauen kann schwerfallen oder sogar schmerzhaft sein.
- Der Geschmackssinn kann gestört sein.
- Mundgeruch kann auftreten.

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Ist der Mund über längere Zeit trocken, kann das Folgen haben. Betroffene Personen
- haben keinen Appetit,
- ernähren sich nicht ausgewogen,
- nehmen zu wenig Flüssigkeit zu sich,
- schlafen nachts schlecht
- und sind weniger belastbar.
Bei Speichelmangel können auch Entzündungen der Mundschleimhaut und des Zahnfleisches, Karies und Infektionen im Mund vermehrt auftreten.
Einem trockenen Mund vorbeugen

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Werden Sie selbst aktiv:
- Nehmen Sie durch Trinken und die Nahrung viel Wasser zu sich. Dadurch beugen Sie einen Flüssigkeitsmangel vor.
- Wichtig ist auch eine möglichst gute Zahnpflege und Mundhygiene. Diese verbessert allgemein das Mundgefühl. Sie beugt auch möglichen Spätfolgen einer Mundtrockenheit wie beispielsweise Karies und Zahnfleischproblemen vor.
Zum Weiterlesen
Viele praxisbewährte Tipps, wie Sie selber den Folgen einer Krebsbehandlung für Mundraum und Zähne vorbeugen können, finden Sie in unserem Text Zahnpflege und Mundhygiene bei Krebs.
Bei Bestrahlung im Kopf-Hals-Bereich: Schäden an den Speicheldrüsen vorbeugen
Bild: © Mark_Kostich, Shutterstock
Bei einer Bestrahlung können die Strahlen die Speicheldrüsen, die Mundschleimhaut sowie Zähne und Zahnfleisch schädigen.
So können Sie selber aktiv Zähne und Zahnfleisch schützen:
- Haben Sie metallhaltige Füllungen oder Zahnersatz, welche die Mundschleimhaut berühren? Dann sollten Sie während einer Bestrahlung im Kopf- und Halsbereich zum Schutz der Mundschleimhaut eine Strahlenschutzschiene (Weichgewebsretraktor) tragen. Eine individuell angepasste Schiene fertigt Ihre Zahnarztpraxis für Sie an.
- Nach einer Strahlentherapie sind die Zähne anfälliger für Karies. Tragen Sie zum Schutz vor Karies täglich abends nach dem Zähneputzen ein fluoridhaltiges Gel auf Ihre Zähne auf. Verwenden Sie dafür eine von Ihrer Zahnarztpraxis für Sie individuell angefertigte Fluoridierungsschiene.
Es gibt verschiedene Möglichkeiten, Schäden an den Speicheldrüsen vorzubeugen:
- Strahlendosis möglichst klein halten – Ärztinnen und Ärzte setzen nach Möglichkeit Bestrahlungstechniken ein, bei denen möglichst wenig Strahlung auf gesundes Gewebe trifft. Ein Beispiel ist die intensitätsmodulierte Strahlentherapie (IMRT). Bei dieser Technik wird die Patientin oder der Patient aus verschiedenen Richtungen bestrahlt. Dadurch trifft die volle Strahlendosis nur den Tumor, das umliegende Gewebe wird geschont.
- Medikamente – Es gibt Medikamente, die Krebserkrankte zum Schutz der Speicheldrüsen bei einer Strahlentherapie einnehmen können. Allerdings können die Wirkstoffe starke Nebenwirkungen wie beispielsweise Schwindel oder Übelkeit haben. Daher entscheiden Ärztinnen und Ärzte individuell, ob Betroffene diese Medikamente einnehmen können.
- Akupunktur kann einem trockenen Gefühl im Mund vorbeugen.
- Speicheldrüsen verlegen – Mit einer Operation können die Unterkieferspeicheldrüsen in andere Körperbereiche verlegt werden. Dort sind sie dann nicht mehr der Strahlung ausgesetzt. Allerdings ist diese Methode nur bei wenigen Patientinnen und Patienten sinnvoll. Ob Betroffene die notwenigen Voraussetzungen erfüllen, erfahren sie von ihrem behandelnden Ärzteteam.
Noch Teil der Forschung: Fachleute testen noch weitere Maßnahmen, um Mundtrockenheit vorzubeugen. Dazu gehört beispielsweise die Low Level Laser Therapie. Die Wirksamkeit dieser Maßnahmen ist jedoch bisher noch nicht wissenschaftlich nachgewiesen.
Mundtrockenheit behandeln und Beschwerden lindern

Bild: © kayakiki, iStock
Es gibt viele Möglichkeiten, wie Betroffene ihr Mundgefühl verbessern und Beschwerden durch einen trockenen Mund lindern können. Das verbessert die Lebensqualität und beugt langfristigen Folgen vor.
Probieren Sie aus, was Ihnen hilft.
Fachleute empfehlen keine bestimmten Produkte oder spezielle Inhaltsstoffe, um den Mundraum zu befeuchten. Probieren Sie einfach aus, was Ihre Beschwerden am besten lindert.
Die folgenden praxisbewährten Tipps können Ihnen helfen, die Beschwerden zu lindern:
- Ausreichend Flüssigkeit zu sich nehmen: Verringern Sie einen bestehenden Flüssigkeitsmangel, in dem Sie viel trinken. Was können Sie tun, wenn Ihnen das Trinken schwerfällt? Probieren Sie gekühlte Getränke aus oder lutschen Sie diese in Form von Eiswürfeln. Auch über die Nahrung können Sie Flüssigkeit aufnehmen, beispielsweise durch Suppen, Obst oder Speiseeis.
- Die Speichelbildung anregen: Sind bei Ihnen noch Speicheldrüsen vorhanden und können Speichel herstellen? Dann können Sie die Speichelbildung mithilfe von Geschmack oder Berührung anregen. Sie können zum Beispiel zuckerfreie Bonbons oder Lutschtabletten mit saurem Geschmack lutschen oder zuckerfreien, säurearmen Kaugummi mit milden Geschmack kauen.
- Den Mundraum feucht halten: Befeuchten Sie Ihren Mund, indem Sie regelmäßig kleine Schlucke Wasser trinken oder den Mund mit Wasser ausspülen. Sie können Mund und Lippen auch mit Sprays oder Gels feucht halten. Diese Produkte können Sie auch mit Tupfern oder Wattestäbchen auftragen. Die Raumluft beim Schlafen zu befeuchten, kann ebenfalls helfen, den Mund vor dem Austrocknen zu schützen und so besser zu schlafen
Nach Bestrahlung im Kopf-Hals-Bereich: Behandlungsmöglichkeiten
Wenn die Speicheldrüsen durch eine Bestrahlung geschädigt wurden und zu wenig Speichel bilden, gibt es verschiedene Therapien:
- Medikamente: Wenn die Speicheldrüsen noch etwas Speichel bilden, können die Medikamente Pilocarpin oder Cevimelin den Speichelfluss erhöhen. Sie können aber schwere Nebenwirkungen haben. Auch bei einigen Begleiterkrankungen dürfen Patientinnen und Patienten diese Wirkstoffe nicht einnehmen. Die behandelnden Ärzte können am besten beurteilen, ob diese Medikamente in der individuellen Situation der Betroffenen sinnvoll sind.
- Speichelersatzprodukte: Bei einem trockenen Mund kann man den fehlenden Speichel durch Speichelersatzprodukte ersetzen. Diese sollten jedoch nur für kurze Zeit verwendet werden – sie greifen möglicherweise langfristig den Zahnschmelz an und sind daher ungünstig für die Zahngesundheit.
- Akupunktur: Es ist zwar nicht nachgewiesen ist, dass Akupunktur die Speichelproduktion beeinflusst. Betroffene berichten aber, dass Akupunktur das Mundgefühl verbessert.
- Transkutane Elektrostimulation: Das Reizen der Speicheldrüsen mit kurzen elektrischen Impulsen kann die Speichelbildung verbessern.
Noch Teil der Forschung: Fachleute untersuchen noch weitere Maßnahmen, um Mundtrockenheit nach einer Strahlentherapie zu behandeln. Ein Beispiel: das Einatmen von reinem Sauerstoff mit Überdruck (hyperbare Oxygenierung). Für die Wirksamkeit dieser und weiterer Methoden gibt es aber noch keine ausreichenden wissenschaftlichen Beweise.
Die Langzeitfolgen einer Mundtrockenheit verringern
Wenn Krebserkrankte dauerhaft an Mundtrockenheit leiden, kann das Folgen haben, beispielsweise Entzündungen und Infekte der Mundschleimhaut und Schäden an den Zähnen.
So können Sie diesen selber aktiv vorbeugen:
- Versuchen Sie die Mundschleimhaut wenig zu reizen. Nehmen Sie beispielsweise beim Essen weiche, pürierte oder passierte Speisen zu sich und vermeiden Sie trockene, bröselige und säurehaltige Nahrungsmittel.
- Sehr wichtig sind eine regelmäßige und gute Zahnpflege und Mundhygiene. Lassen Sie Ihre Zähne regelmäßig durch eine Zahnärztin oder einen Zahnarzt kontrollieren. Diese Maßnahmen können Langzeitfolgen wie beispielsweise Karies verringern.
- Achten Sie auch auf an Ihre individuelle Behandlung angepasste Maßnahmen – zum Beispiel das Fluoridieren der Zähne nach einer Strahlentherapie.
In der letzten Lebensphase: Das Wohlbefinden verbessern

Bild: © Nataliya Vaitkevich, Pexels
Eine starke Mundtrockenheit kann auch in der letzten Lebensphase auftreten. Diese kann das Wohlbefinden der Betroffenen stark beinträchtigen.
Am wichtigsten ist dann, die Beschwerden zu lindern und die Bedürfnisse und Wünsche der Patientin oder des Patienten zu berücksichtigen. Man probiert aus, was am besten funktioniert und die Lebensqualität am meisten verbessert. Angehörige und Freunde können dabei wichtige Informationen liefern: Sie kennen die betroffene Person und deren Vorlieben am besten.
In dieser Situation unterstützt auch das Pflegepersonal mit Ratschlägen und praktischen Tipps, wie Betroffene Beschwerden lindern können. Auch das behandelnde Ärzteteam kann helfen. Zum Beispiel können Ärztinnen und Ärzte abwägen, ob man in der letzten Lebensphase vielleicht auf Medikamente, die Mundtrockenheit als Nebenwirkung haben, verzichten kann.
Detailwissen: Ursachen für einen trockenen Mund
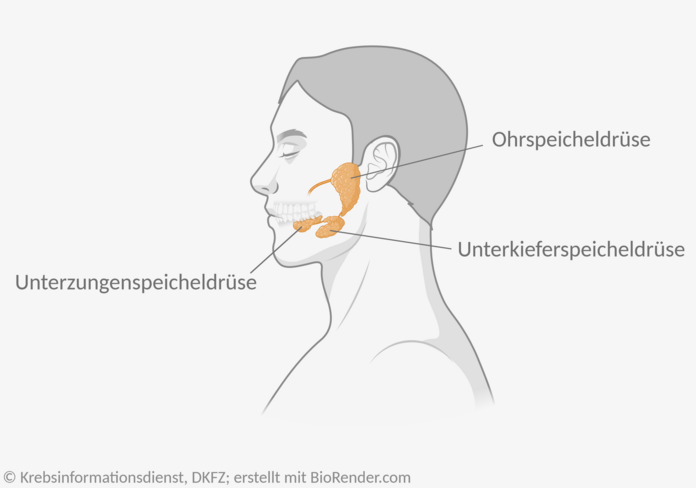
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
Der Mensch hat mehrere Speicheldrüsen. Die größte Menge Speichel bilden
- die Ohrspeicheldrüsen, welche beidseitig vor den Ohren liegen,
- die Unterkieferspeicheldrüsen an der Innenseite des Unterkiefers
- sowie die Unterzungenspeicheldrüsen unter der Zunge.
Zusätzlich bilden noch eine Vielzahl kleiner, im Mundraum verteilte Speicheldrüsen geringe Speichelmengen.
Speichel ist wichtig:
- Er reinigt die Mundschleimhaut,
- schützt und reinigt die Zähne und ist daher wichtig für die lebenslange Zahngesundheit,
- verdünnt die Nahrung
- und verhindert, dass sich Krankheitserreger vermehren.
- Auch fürs Sprechen, Schlucken und Schmecken benötigt man ausreichend Speichel.
Wie entsteht Mundtrockenheit?
Eine Mundtrockenheit (Xerostomie) entsteht, wenn die Speicheldrüsen aus verschiedenen Gründen nicht genügend Speichel bilden.
Krebserkrankte können zu unterschiedlichen Zeitpunkten einen trockenen Mund haben:
- während einer Behandlung
- kurz nach einer Behandlung
- aber auch wenn die Behandlung schon länger abgeschlossen ist
Gehen die Beschwerden von alleine weg? Das trockene Gefühl im Mund kann nur vorübergehend sein. Je nach Erkrankung oder Therapie kann eine Mundtrockenheit aber auch dauerhaft sein.
Wann ist eine Mundtrockenheit nur kurzfristig?
Krebserkrankte können vorübergehend zu wenig Speichel bilden. Mögliche Gründe dafür sind:
- Flüssigkeitsmangel – Dieser kann beispielsweise vor oder nach einer Operation auftreten, wenn man wegen einer Narkose nichts trinken darf. Auch Schwitzen, Fieber oder Erbrechen kann dazu führen, dass dem Körper Wasser fehlt. Manche Menschen trinken auch zu wenig, zum Beispiel, weil sie kein Durstgefühl haben.
- Medikamente – Mundtrockenheit kann auch eine Nebenwirkung von Medikamenten sein: beispielsweise bei einer Chemotherapie, von Schmerzmitteln wie Opioiden oder von Medikamenten gegen Übelkeit oder Depressionen. Auch radioaktive Arzneimittel – wie beispielsweise das bei Prostatakrebs eingesetzte Lutetium-PSMA – können einen trockenen Mund verursachen.
- Infektionen – Auch Infektionen im Mundraum können Mundtrockenheit auslösen.
Wie entsteht eine langfristige Mundtrockenheit?
Bei Krebserkrankten kann die Speichelbildung auch dauerhaft zu gering sein. Eine solche langfristige Mundtrockenheit entsteht durch:
- Schädigung der Speicheldrüsen – Bei der Bestrahlung von Tumoren im Kopf-Hals-Bereich können die Strahlen die Speicheldrüsen treffen und schädigen. Wie stark dies die Speichelproduktion verringert, ist abhängig von der Höhe der Strahlendosis und davon, welche und wie viele Speicheldrüsen von der Strahlung getroffen werden. Auch eine Radiojodtherapie bei Schilddrüsenkrebs kann die Speicheldrüsen schädigen.
- Entfernen der Speicheldrüsen – Haben Krebserkrankte einen Speicheldrüsentumor, müssen Ärztinnen und Ärzte unter Umständen eine oder mehrere Speicheldrüsen entfernen. Danach bilden die verbliebenen Speicheldüsen manchmal nicht mehr genügend Speichel.
- Begleiterkrankungen – Bei manchen Krebspatientinnen und Krebspatienten ist die Mundtrockenheit die Folge einer vom Krebs unabhängigen Erkrankung, zum Beispiel einem Sjögren-Syndrom oder Diabetes Mellitus.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Supportive Therapie bei onkologischen PatientInnen, Langversion 1.3, 2020, AWMF Registernummer: 032/054OL (aufgerufen am 25.01.2023)
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Diagnostik und Therapie des Mundhöhlenkarzinoms, Langversion 3.0, 2021, AWMF Registernummer: 007/100OL (aufgerufen am: 25.01.2023)
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Palliativmedizin für Patienten mit einer nicht-heilbaren Krebserkrankung, Langversion 2.2, 2020, AWMF-Registernummer: 128/001OL (aufgerufen am: 25.01.2023)
Mercadante V, Jensen SB, Smith DK, Bohlke K, Bauman J, Brennan MT, Coppes RP, Jessen N, Malhotra NK, Murphy B et al. Salivary Gland Hypofunction and/or Xerostomia Induced by Nonsurgical Cancer Therapies: ISOO/MASCC/ASCO Guideline. J Clin Oncol. 2021 Sep 1;39(25):2825-2843. doi: 10.1200/JCO.21.01208.
Patientenleitlinie
Informationen zur Vorbeugung und Behandlung von Nebenwirkungen einer Krebsbehandlung bietet auch die Patientenleitlinie Supportive Therapie des Leitlinienprogramms Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF).
Arzneimittel: Herstellerinformationen, Studien, Nutzenbewertungen
Als Quelle für Aussagen zu Medikamenten auf der Themenseite zu Mundtrockenheit hat der Krebsinformationsdienst aktuelle Fachinformationen der Hersteller herangezogen (über www.fachinfo.de für Fachkreise zugänglich). Außerdem greift der Krebsinformationsdienst auf frei zugängliche Informationen zu:
- Arzneimittelinformationen in deutschen Datenbanken, vor allem im Arzneimittel-Informationssystem des Bundes PharmNet.Bund
- aktuelle Hinweise des Bundesinstituts für Arzneimittel und Medizinprodukte und des Paul-Ehrlich-Instituts (PEI)
- die englischen Informationen der europäischen Arzneimittelbehörde (EMA)
Zu neueren Arzneimitteln werden als Quelle auch Nutzenbewertungen gemäß § 35a des SGB V herangezogen. Die bisher vorliegenden Berichte sind abrufbar beim Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) unter dem Stichwort "Projekte", dann "Projekte & Ergebnisse".
Auch der Gemeinsame Bundessausschuss (G-BA) bietet Informationen zu Arzneimitteln. In der Regel handelt es sich dabei um Änderungen der Arzneimittel-Richtlinie.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.