- Für Schmerzen bei Krebs gibt es unterschiedliche Ursachen: Fortgeschrittene Tumoren oder Metastasen können Schmerzen auslösen. Schmerzen können aber auch als Nebenwirkung einer Krebstherapie auftreten.
- Die Art, Häufigkeit und Stärke von Krebsschmerzen sind individuell verschieden. Sie hängen sehr von der Krebsart und dem Stadium, aber auch von der persönlichen Schmerzwahrnehmung ab.
- Schmerzen sind meist sehr gut behandelbar: Dabei richtet sich die Schmerztherapie stets nach der individuellen Situation einer Patientin oder eines Patienten.
Hinweis
Dieser Text informiert vor allem zu Schmerzen durch die Krebserkrankung selbst ("Tumorschmerzen"). Hinweise zu Schmerzen als Nebenwirkungen der Krebstherapien finden Sie auch in den Texten zu Behandlungsverfahren bei Krebs.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Schmerzen bei Krebs: Wichtiges in Kürze

Bild: © fizkes, Shutterstock
Krebs – damit verbinden viele Menschen Schmerzen. Vor allem die Sorge vor Schmerzen im "Endstadium" beschäftigt Betroffene und Angehörige. Doch nicht alle Krebspatientinnen und Krebspatienten haben in jeder Phase ihrer Erkrankung zwangsläufig Schmerzen oder sind gleichermaßen von Schmerzen betroffen.
Ob und in welchem Ausmaß Krebserkrankte Schmerzen haben, hängt davon ab
- in welchem Stadium die Erkrankung ist – Krebs selbst kann Schmerzen verursachen, vor allem dann, wenn der Tumor fortschreitet und größer wird oder Metastasen bildet. 7 bis 8 von 10 Krebserkrankte mit einem fortgeschrittenen Stadium sind davon betroffen. Solche Tumorschmerzen lassen sich aber bei fast allen Betroffenen lindern.
- welche Untersuchungen notwendig sind – Untersuchungen können von manchen Betroffenen als schmerzhaft empfunden werden, etwa Blutentnahmen, eine Magenspiegelung oder eine Knochenmarkbiopsie.
- welche Therapie Patienten erhalten – Krebstherapien können als Nebenwirkung Schmerzen mit sich bringen. Oft sind die Schmerzen auch Folgen anderer Therapienebenwirkungen wie Durchfall oder Schleimhautentzündung (Mukositis).
- wie die persönliche Schmerzwahrnehmung ist – Patientinnen und Patienten können Schmerzen individuell unterschiedlich wahrnehmen. Zudem kann die psychische Belastung durch die Krebserkrankung die bisherige Schmerzwahrnehmung verändern oder gar verstärken.
Die gute Nachricht
Schmerzen sind meist sehr gut behandelbar. Sie müssen Schmerzen nicht "aushalten".
Weisen Sie Ihre Ärztin oder Ihren Arzt rechtzeitig darauf hin, wenn Sie Schmerzen haben oder auch, wenn Sie Angst oder Sorgen vor Schmerzen haben.
Es gibt viele verschiedene Möglichkeiten, Schmerzen vorzubeugen oder zu lindern.
Bei Schmerzen mit den Ärzten sprechen

Bild: © ESB Professional, Shutterstock
Haben Sie als Krebspatientin oder Krebspatient Schmerzen, sollte der erste Schritt immer sein, mit Ihren behandelnden Ärzten zu sprechen.
Auch wenn Sie unsicher sind, ob Schmerzen überhaupt etwas mit der Krebserkrankung zu tun haben oder nicht, kann die Ärztin oder der Arzt die Gründe meist genauer eingrenzen, als Sie selbst. Verschiedene Untersuchungsmöglichkeiten wie die körperliche Untersuchung, Blutuntersuchungen oder bildgebende Verfahren unterstützen dabei.
Hilfreich ist, wenn Sie die Schmerzen genau beschreiben und dokumentieren: Ärzten hilft es, wenn sie wissen, wie oft, wann, wo, auf welche Art und wie stark Sie unter Schmerzen leiden. So können sie den Auslöser besser eingrenzen und die Therapie der Schmerzen individuell festlegen. Mehr dazu finden Sie in dem Abschnitt Krebsschmerzen erfassen.
Schmerzen sind ein Warnsignal: Nicht gut ist es, Schmerzen zu ignorieren oder sich mit frei verkäuflichen Schmerzmitteln selbst zu behelfen. Denn Schmerzen zeigen an, dass im Körper etwas nicht stimmt. Daher sollten Sie neu auftretende und länger anhaltende, ungewöhnliche Schmerzen abklären lassen. Das gilt für Gesunde ebenso wie für Krebserkrankte bis über das Ende der eigentlichen Krebsbehandlung hinaus.
Tumorschmerzen: Wenn der Krebs selbst Schmerzen verursacht
Die typischen Krebsschmerzen gibt es nicht – dazu unterscheiden sich die einzelnen Krebsarten und die Ursachen für die Schmerzen zu sehr voneinander.
Krebszellen wachsen in gesundes Gewebe ein und zerstören es. Davon merkt man als Patientin oder Patient zunächst lange nichts. Manchmal sind Schmerzen bei Krebserkrankten jedoch auch eines der ersten Symptome wie etwa Schmerzen im Rücken, im Oberbauch oder in der Brust.
Breitet sich der Krebs aus, können der größer werdende Tumor oder Tumorabsiedelungen (Metastasen) Schmerzen verursachen – vor allem dann, wenn Nerven oder Knochen betroffen sind. Das Tumorgewebe verdrängt dann häufig das umliegende Gewebe und dehnt die bindegewebigen Hüllen um Organe oder andere gesunde Strukturen auf. Zudem kann ein Tumor den normalen Verlauf von Lymphgefäßen, Blutbahnen oder auch Organen wie dem Darm oder der Harnröhre im Körper einengen und zu schmerzhaften Stauungen führen.
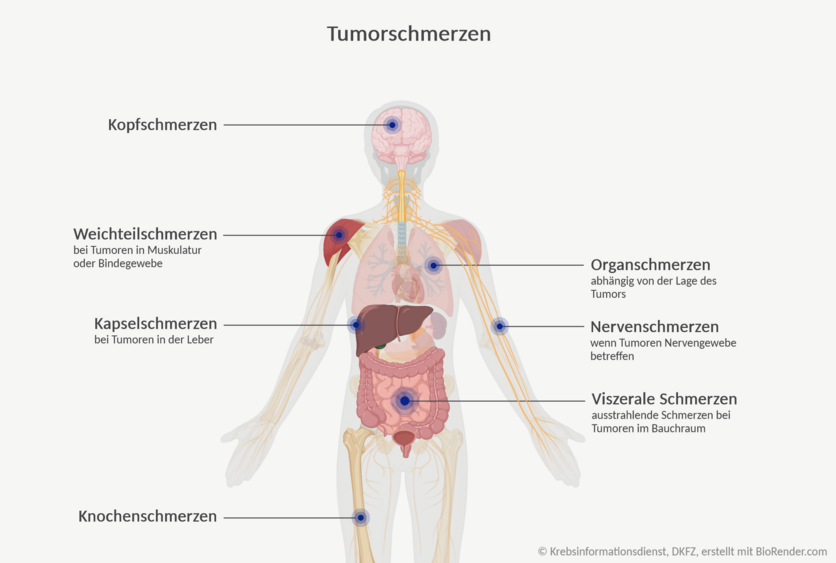
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit Biorender.com
Knochenschmerzen
Sie entstehen, wenn Knochentumoren oder Knochenmetastasen Druck auf die Schmerzrezeptoren der sehr empfindlichen Knochenhäute ausüben.
Schmerzen können auch entstehen, wenn Knochengewebe durch das Tumorwachstum zerstört wird, insbesondere dann, wenn es zu kleineren oder größeren Knochenbrüchen kommt. Diese Schmerzen bemerken Patientinnen oder Patienten zunächst oft nur bei körperlicher Belastung. Sie können sich jedoch zum belastenden Dauerschmerz entwickeln.
Weichteilschmerzen
Wächst ein Tumor in die Muskulatur oder das Bindegewebe ein, spüren die meisten Patientinnen und Patienten zunächst ein dumpfes Druck- oder Spannungsgefühl. Daraus entwickelt sich dann oft ein Dauerschmerz, der eher unabhängig von Bewegungen auftritt, sich bei Belastung aber verstärken kann.
Organschmerzen, Kapselschmerzen
Verdrängt ein Tumor Organe oder dehnt er die bindegewebige Organhülle, können die meisten Betroffenen die entstehenden Schmerzen nicht genauer lokalisieren oder exakt benennen, wo es weh tut. Beschrieben werden solche Schmerzen tiefliegend, und allgemein oft als stechend oder auch drückend.
Sogenannte Kapselschmerzen entstehen beispielsweise bei Lebertumoren und Lebermetastasen, weil der Tumor die feine Hülle um die Leber dehnt.
Hirntumoren oder Hirnmetastasen führen zum Beispiel zu Kopfschmerzen, die sich oft erst nach ein paar Tagen oder sogar Wochen durch ihre Intensität und Dauer von "normalen" Kopfschmerzen unterscheiden lassen.
Schmerzen in Bauch und Becken
Die Organe im Bauchraum liegen sehr eng beieinander. Daher können die Schmerzen auf mehrere Organe oder Gewebe im Bauch- und Beckenbereich ausstrahlen.
Als sogenannte viszerale Schmerzen bezeichnen Fachleute Beschwerden, die im weitesten Sinn den Magen-Darm-Trakt und die Organe im Becken betreffen. Betroffene bezeichnen sie oft als dumpf und eher diffus, unter Umständen kommen Übelkeit und Erbrechen oder Schweißausbrüche hinzu.
Verlegt ein wachsender Tumor nach und nach die Darmpassage, kann das zumindest anfangs zu eher unauffälligen Verdauungsbeschwerden oder Krämpfen führen. Nicht selten kommt es erst dann zu schweren und lebensbedrohlichen Beschwerden, wenn der Darm weitgehend verschlossen ist.
Nervenschmerzen oder neuropathische Schmerzen
Sie können auftreten, wenn ein Tumor Nervengewebe einengt oder in dieses hineinwächst. Intensität und Qualität der Nervenschmerzen unterscheiden sich stark von Patientin zu Patient. Wie man als Betroffener den Schmerz wahrnimmt, hängt davon ab, ob der Tumor in kleine Nervenenden oder in ein größeres Nervengeflecht einwächst, oder ob er das Rückenmark schädigt.
Allgemein beschreiben Betroffene Nervenschmerzen oft als brennend, elektrisierend oder stechend. Möglich ist aber auch Taubheit des betroffenen Bereichs, oder - im Gegenteil - eine besondere Empfindlichkeit gegenüber Berührung, Wärme oder Kälte. Ist ein größeres Nervengeflecht betroffen, strahlt der Schmerz unter Umständen über den eigentlichen Tumor hinaus aus.
Zum Weiterlesen
Lesen Sie in dem Abschnitt Medikamente zur Schmerztherapie, welche Arzneimittel bei Krebsschmerzen infrage kommen.
Schmerzen als Nebenwirkung der Krebstherapie
Bild: © National Cancer Institute, Unsplash
Auch die eigentliche Krebstherapie kann zu Schmerzen führen. Das trifft allerdings nicht für jede Behandlung zu und nicht jede Patientin oder jeder Patient ist davon gleichermaßen betroffen. Hinzu kommt: Viele dieser schmerzhaften Nebenwirkungen lassen sich wirksam vorbeugen oder behandeln.
Ursachen hinter Schmerzen durch eine Krebstherapie sind vielfältig – Beispiele:
- Manchmal steht zum Beispiel hinter den Schmerzen, dass die Therapie den Körper "verletzt" – angefangen von einer Infusionsnadel oder einem Port bis hin zu umfangreichen Operationen.
- Ein anderes Beispiel ist eine durch Chemotherapien oder Bestrahlung hervorgerufene Entzündung, die Schmerzen verursacht – beispielsweise an der Mundschleimhaut oder im Magen-Darm-Trakt.
- Auch Nervenschädigungen durch eine Chemo, die mit Schmerzen einhergehen können, sind keine Seltenheit.
Für die Behandlung dieser Schmerzen gilt: Patientinnen und Patienten erhalten dann oft nicht einfach "nur" Schmerzmittel. Ziel der Therapie ist es eher, die Ursache für den Schmerz zu bekämpfen. Es kommen also beispielsweise Medikamente gegen Entzündungen, manuelle Therapien und Physiotherapie infrage. Sind Schmerzen die Begleiterscheinung von anderen Symptomen wie zum Beispiel Bauchschmerzen bei Durchfall oder Nervenschmerzen bei Neuropathien? Dann bessern sich die Schmerzen, wenn sich diese Nebenwirkungen therapeutisch lindern lassen.
Hier finden Sie weitere Informationen
Nebenwirkungen der einzelnen Krebstherapien und was man dagegen tun kann, finden Sie in den Texten zu Behandlungsverfahren bei Krebs sowie in den Texten zu Nebenwirkungen und Spätfolgen.
Fragen Sie uns!
Sie sind nicht fündig geworden oder haben eine individuelle Frage zur Behandlung von Schmerzen durch eine Krebstherapie? Gerne unterstützen Sie unsere Ärztinnen und Ärzte kostenlos mit Hintergrundinformationen
- am Telefon kostenlos unter 0800 420 30 40, täglich von 8 bis 20 Uhr
- per Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Krebsschmerzen erfassen
Selbst für Fachleute ist nicht immer leicht zu erkennen, was genau bei Krebserkrankten Schmerzen auslöst.
Um Schmerzen gut zu erfassen und ihre Ursache besser eingrenzen zu können, helfen verschiedene Instrumente: Dazu gehören beispielsweise Schmerztagebücher, gezielte Fragen zur Art, Dauer und Stärke der Schmerzen sowie Skalen, mit denen Betroffene die Beschwerden für die Ärztin oder den Arzt leichter beschreiben können.
Sich auf ein Arztgespräch vorbereiten
Was sollten Sie als Patientin oder Patient behandelnden Ärzten mitteilen, wenn Schmerzen neu auftreten, sich verändern und über die alltäglichen Belastungen im Behandlungsalltag hinausgehen? Die folgenden Fragen können eine Hilfestellung dabei bieten, wie Sie sich auf das Arztgespräch vorbereiten können.
Den Schmerz beschreiben:
- Wo habe ich Schmerzen?
- Seit wann habe ich Schmerzen?
- Wie stark sind die Schmerzen?
- Wie fühlen sie sich an? Wie kann ich die Schmerzen beschreiben?
Werden die Schmerzen schlimmer,
- wenn ich eine bestimmte Körperhaltung einnehme, etwa liege oder stehe?
- wenn ich meine Lage verändere?
- wenn ich mich bewege oder körperlich aktiv bin?
- wenn ich esse oder trinke?
- wenn ich Stuhlgang habe?
- wenn das Wetter umschlägt oder die Temperatur sich ändert?
Fragen, die den Ärzten bei der Abgrenzung helfen können:
- Hatte ich schon vor der Krebserkrankung chronische Schmerzen, etwa Kopf-, Rücken-, Gelenk- oder Bauchschmerzen? Haben sich diese Schmerzen in letzter Zeit verändert?
- Hängen die Schmerzen mit der Behandlung zusammen, treten sie beispielsweise direkt nach einer Therapie auf?
Oder handelt es sich um Schmerzen, deren Ursache ich nicht zuordnen kann?
Wichtig
Sprechen Sie auch Belastungen und Probleme an, die scheinbar nichts mit der Krebserkrankung oder den Schmerzen zu tun haben. Nur so lässt sich die Behandlung wirklich auf Ihre Situation abstimmen.
Auf begleitende weitere Beschwerden achten: Zu starken Schmerzen können weitere gesundheitliche Probleme hinzukommen. Ganz typisch sind Schlafprobleme und Erschöpfung. Starke Schmerzen können zudem Übelkeit und Kreislaufprobleme auslösen.
Wirken sich die Schmerzen schon auf die Lebensfreude aus und machen sie Angst? Sprechen Sie all das bei Ihrer Ärztin oder Ihrem Arzt an, denn: Solche Beeinträchtigungen sollten Betroffene nicht einfach hinnehmen.
Schmerztagebuch und Schmerzskalen

Bild: © Agenturfotografin, Shutterstock
Schmerzen lassen sich schwer "messen". Fachleute haben deshalb verschiedene Verfahren entwickelt, um Schmerzart und Schmerzstärke genau zu erfassen. Der Fachbegriff dafür lautet "Schmerz-Assessment".
Das Schmerz-Assessment spielt besonders in der Palliativversorgung von Krebserkrankten eine Rolle, also dann, wenn Krebs nicht mehr heilbar ist. Ziel ist in einer solchen Situation, für eine gute Lebensqualität der Betroffenen zu sorgen. Darunter fällt beispielsweise eine gute und individuell ausgerichtete Schmerztherapie.
Beispiele für Assessment-Instrumente, die die Schmerzintensität beschreiben:
- Numerische Skalen, in denen Betroffene selbst angeben können, wie stark der Schmerz ist: Auf einer Zahlenskala steht etwa 1 für "schmerzfrei" und 10 für "unerträgliche Schmerzen".
- Umschreibende Skalen: Sie ermöglichen, dass Betroffene die Schmerzen in Worten beschreiben können, beispielsweise als keine, leichte, mäßige, starke, sehr starke und unerträgliche Schmerzen.
- Gesichterskalen mit schematischen Gesichtsausdrücken in Abstufungen von fröhlich bis traurig: Insbesondere Kindern oder älteren Menschen kann es mit diesen Skalen leichter fallen, die Intensität ihres Schmerzes zu beschreiben.
Mit dabei ist oft eine Körperzeichnung, mit denen Patientinnen und Patienten angeben können, wo die Schmerzen im Körper auftreten.
Neben der Schmerzintensität ist auch die Beschreibung der Schmerzqualität wichtig – also wie fühlt sich der Schmerz an? Und ändert er sich im Verlauf?
Schmerztagebuch führen: Fachleute empfehlen Menschen mit länger anhaltenden oder chronischen Schmerzen, fortlaufend zu dokumentieren, wo und wann Schmerzen auftreten. Dabei können Schmerztagebücher helfen. Solche Schmerztagebücher gibt es auch als Apps für Handys oder Computer. Ist man stationär im Krankenhaus, helfen Pflegefachleute dabei, die Schmerzen zu beschreiben, und dokumentieren sie in der Krankenakte.
Was, wenn Patienten sich nicht selbst äußern können?
Beispiele sind ältere Erkrankte, die bereits vor der Krebsdiagnose an einer Demenz erkrankt waren oder Menschen mit geistiger Behinderung. Auch bei Schwerkranken, die sich nicht mehr selbst äußern können, ist das sogenannte Schmerz-Assessment nicht einfach.
Mit einiger Aufmerksamkeit können Angehörige, Ärzte und Pflegefachleute aber trotzdem erkennen, ob ein Krebspatient unter Schmerzen leidet:
Blick und Gesichtsausdruck sind wichtig. Unruhe, Stöhnen und Schwitzen können Hinweise auf Schmerzen sein. Achten sollte man auch auf die Reaktion auf Berührung oder auf Lagewechsel, oder das Verhalten während der Körperpflege. Zeigt der Patient auffallende Schonhaltungen, oder bewegt er sich anders als bisher? Beides deutet unter Umständen ebenfalls darauf hin, dass Schmerzen ein Problem sind.
Fachleute achten außerdem auf weitere Faktoren, die sich konkret messen lassen: Dazu gehören Veränderungen der Pulsfrequenz sowie auffällige Veränderungen des Blutdrucks, etwa beim Umbetten oder beim Abtasten.
Medikamente zur Schmerztherapie: Wirkstoffe und Nebenwirkungen
Ärztinnen und Ärzte können zur Schmerztherapie heute auf eine ganze Bandbreite von sehr wirksamen Arzneimitteln zurückgreifen. Sie reicht von frei verkäuflichen Schmerzmitteln über stärkere und rezeptpflichtige Medikamente bis hin zu Mitteln, die in Deutschland unter das Betäubungsmittelgesetz fallen.
Fachleute unterscheiden ganz allgemein zwischen
- opioidhaltigen Schmerzmitteln (Opioidanalgetika) und
- Schmerzmitteln, die keine Opioide enthalten (Nicht-Opioidanalgetika).
Hinzu kommen weitere Medikamente, die nicht direkt als Schmerzmedikamente gelten, die Schmerztherapie aber unterstützen. Man bezeichnet sie als Co-Medikamente (Koanalgetika). Auch nicht-medikamentöse Maßnahmen können die Schmerztherapie unterstützen.
Nicht-opioide Schmerzmittel
Zu den Nicht-Opioiden zählen Schmerzmittel, die fast jeder auch unabhängig von einer Krebserkrankung schon einmal verwendet hat. Einige dieser Schmerzmittel sind frei verkäuflich. Andere müssen von einer Ärztin oder einem Arzt verordnet werden. Keines dieser Arzneimittel fällt unter das Betäubungsmittelgesetz.
Nichtsteroidale Antirheumatika (NSAR): Das sind Arzneimittel, die entzündungshemmend, fiebersenkend und schmerzlindernd wirken. Dazu gehören beispielsweise Wirkstoffe wie Ibuprofen, Diclofenac und die Acetylsalicylsäure (ASS, "Aspirin").
Metamizol und Paracetamol: Diese Stoffe wirken ebenfalls schmerzlindernd, aber in geringerem Maß entzündungshemmend. Metamizol ist außerdem krampflösend. Beide Arzneimittel haben einen anderen Wirkmechanismus als NSAR.
Opioide Schmerzmittel
Zum Weiterlesen
Ausführliche Informationen zu Wirkung und Nebenwirkungen von Opioiden finden Sie auch in der Patientenleitlinie Palliativmedizin des Leitlinienprogramms Onkologie.
Opioide enthalten opiumartige Wirkstoffe, die im Schlafmohn natürlicherweise vorkommen, aber auch künstlich hergestellt werden können. Sie beeinflussen vor allem die Weiterleitung von Schmerzreizen und die Verarbeitung von Schmerzen im Gehirn.
Fachleute unterscheiden bei den Opioiden zwischen
- schwach wirksamen Opioiden, beispielsweise Codein, Tilidin und Tramadol und den
- stark wirksamen Opioiden. Dazu zählen zum Beispiel Oxycodon, Morphin, Hydromorphon, Buprenorphin, Methadon oder Fentanyl.
Wichtig zu wissen
Opioide sind stets verschreibungspflichtig – für einige Wirkstoffe braucht man ein sogenanntes Betäubungsmittelrezept. Dann gelten besondere Bestimmungen bei der Abgabe der Schmerzmittel.
Ergänzende Medikamente zur Schmerzlinderung: Koanalgetika
Nervenschmerzen (neuropathische Schmerzen) sind mit Opioiden nicht gut behandelbar. Hier haben sich Medikamente als wirksam erwiesen, die
- sonst zur Behandlung von Depression eingesetzt werden (Antidepressiva) oder
- die gegen Krampfanfälle wirken (Antiepileptika).
Schmerzen bei Knochenmetastasen lassen sich sehr gut mit Bisphosphonaten oder dem zielgerichteten Antikörper Denosumab lindern. Sie greifen in den Knochenstoffwechsel ein.
Kortikosteroide mit ihrer abschwellenden Wirkung können bei Schmerzen helfen, die durch Flüssigkeitsansammlungen im Gewebe aufgrund von Entzündungsreaktionen verursacht werden.
Krampflösende oder muskelentspannende Medikamente, sogenannte Muskelrelaxanzien, sind ebenfalls wichtige Koanalgetika: Sie helfen je nach Schmerzursache gegen Muskelschmerzen, kolikartige Magen-Darm-Beschwerden oder Schmerzen in den Harn- oder Gallenwegen.
Angstlösende, beruhigende und antidepressive Mittel: Krebs belastet nicht nur den Körper, sondern auch die Seele. Angst, Sorgen und Schlaflosigkeit können Schmerzen verstärken, und stärkere Schmerzen machen ihrerseits Angst und können Schlafstörungen hervorrufen. Um diesen Teufelskreis zu durchbrechen, können Medikamente sinnvoll sein, die stimmungsaufhellend, angstlösend oder schlafregulierend wirken.
Nebenwirkungen der Schmerztherapie
Nicht-opiode Schmerzmittel können bei hoher Dosierung oder längerfristiger Anwendung zu Nebenwirkungen führen, die auch schwer verlaufen können. Beispiele:
- Acetylsalicylsäure (ASS) birgt vor allem ein gesteigertes Blutungsrisiko.
- Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Diclofenac können zu Magenproblemen wie beispielsweise Sodbrennen, Bauchschmerzen oder Übelkeit führen. Sehr selten bis selten kann es zu einer entzündeten Magenschleimhaut oder einem Magengeschwür kommen. Zur Vorbeugung dieser Beschwerden kann die Ärztin oder der Arzt ein "Magenschutzmittel" verordnen.
- Auch neuere Arzneimittel aus der Gruppe der NSAR sind nicht ganz ohne Risiko: Beobachtet wurde ein Ansteigen des Thrombose- und Herzinfarktrisikos, vor allem bei Menschen, die wegen anderen Erkrankungen von vornherein gefährdet waren.
- Die Schmerzmittel Metamizol und Paracetamol haben vergleichsweise wenige Nebenwirkungen. Paracetamol kann allerdings in höherer Dosierung Leberschäden verursachen. Selten verursacht Metamizol einen Rückgang der weißen Blutkörperchen. Blutdruckabfall und allergische Reaktionen sind ebenfalls selten, aber möglich.
Nebenwirkungen der Opioide lindern
Typische Nebenwirkungen von Opioiden sind unter anderem:
- Verstopfung – Ärzte berücksichtigen das schon bei der Verordnung und verschreiben fast immer zusätzliche Abführmittel.
- Übelkeit und Erbrechen – Oft lassen diese Beschwerden nach einer gewissen Zeit wieder nach oder verschwinden ganz. Sind die Probleme sehr belastend, können Mittel gegen Übelkeit schützen, die der Arzt oder die Ärztin zusätzlich verordnet.
- Störungen des zentralen Nervensystems – Insbesondere zu Beginn einer Opioidtherapie kann die Reaktionsfähigkeit eingeschränkt sein. Häufig leiden Patientinnen und Patienten unter Schwindel, Schläfrigkeit, Benommenheit sowie Kopfschmerzen und Stimmungsschwankungen.
Machen Opioide abhängig oder süchtig? Nehmen Patientinnen und Patienten Opioide über einen Zeitraum von mehr als 4 Wochen ein, kann es zu einer körperlichen Abhängigkeit (Gewöhnung) kommen. Diese ist jedoch nicht gleichbedeutend mit einer Sucht. Sucht ist dadurch gekennzeichnet, dass Menschen eine Substanz unkontrolliert, unsachgemäß und zwanghaft nutzen. Das Risiko süchtig zu werden, ist bei medizinisch verschriebenen Opioiden jedoch vergleichsweise gering.
- Wichtig zu wissen: Sollten Sie Opioide plötzlich absetzen, können Entzugserscheinungen auftreten. Beispiele sind Unruhe, Nasenlaufen oder Durchfall. Um dies zu verhindern raten Fachleute dazu, Opioide schrittweise und in Absprache mit dem behandelnden Arzt oder der behandelnden Ärztin auszuschleichen.
Zu Arzneimittel-Nebenwirkungen informieren
Sie können sich im Beipackzettel zu möglichen Nebenwirkungen Ihres Medikaments informieren. Was dabei Angaben wie "sehr häufig", "häufig", "gelegentlich" oder "selten" bedeuten, erläutern wir in dem Text Mehr wissen über Arzneimittel: Tipps für Krebspatienten.
Auch Ihre Ärztin, Ihr Arzt oder Fachpersonal in der Apotheke informiert zu Nebenwirkungen. Gerne können Sie sich für Hintergrundinformationen auch kostenfrei an die Ärztinnen und Ärzte des Krebsinformationsdienstes wenden:
- am Telefon unter 0800 – 420 30 40 täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Zusätzliche Hilfe: Nicht-medikamentöse Schmerztherapie
Wichtig zu wissen
Die hier genannten Verfahren können die medikamentöse Schmerztherapie unterstützen, aber nicht ersetzen. Sprechen Sie auch mit Ihren behandelnden Ärzten darüber, was in Ihrer persönlichen Situation als Ergänzung sinnvoll ist.
Neben der medizinischen Schmerztherapie gibt es weitere Methoden, die Krebspatientinnen und Krebspatienten helfen können, Schmerzen zu lindern.
Zur Ergänzung der Schmerztherapie kommen je nach individueller Situation beispielsweise körperliche Therapien wie Massagen, Bäder oder spezielle Behandlungen wie Lymphdrainagen bei einem Lymphödem infrage.
Die seelische Unterstützung spielt ebenfalls eine große Rolle im Umgang mit Schmerzen. Psychosoziale Angebote können dabei helfen, Ängste und Anspannung zu verringern und so dazu beitragen, Schmerzen zu lindern.
Helfen können unter Umständen auch komplementäre Therapien wie Akupunktur. Für manche Schmerzpatientinnen und -patienten kann sich der Versuch einer zusätzlichen Anwendung lohnen.
Zum Weiterlesen
Informationen zu verschiedenen Entspannungstechniken bietet der Text Psychologische Unterstützung bei der Krankheitsverarbeitung.
Am Ende dieses Textes sind auch Ansprechpersonen aufgeführt, die dabei helfen können, Schmerzen psychisch zu bewältigen.
Tumorschmerzen behandeln: Ablauf der Schmerztherapie
Am schnellsten und wirksamsten lassen sich Krebsschmerzen mit Medikamenten lindern. Sie helfen dabei, die Zeit zu überbrücken, bis eine Behandlung der Tumorerkrankung greift, das Tumorwachstum gestoppt oder gebremst wird und die Schmerzen nachlassen.
Lässt sich die Erkrankung nicht dauerhaft in Schach halten, sorgen Schmerzmittel dafür, dass Patientinnen und Patienten durch die Beschwerden nicht unnötig an Kraft und Lebensqualität verlieren.
Wichtig zu wissen: Andere Verfahren können die medikamentöse Tumorschmerztherapie nur ergänzen, aber nicht vollständig ersetzen. Fachleute raten dazu, bei Krebsschmerzen nicht auf Schmerzmittel zu verzichten.
Fragen Sie uns!
Wir können in den folgenden Abschnitten nur einen Überblick zur Schmerztherapie bei Krebs geben. Sie brauchen Hintergrundinformationen zu Ihrer persönlichen Situation, zu Details die Medikamente betreffend oder haben andere Fragen, die der Text nicht beantwortet? Dann können sie sich gerne kostenfrei an unsere Ärztinnen und Ärzte wenden:
- am Telefon unter 0800 420 30 40 täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
WHO-Stufenschema: Grundlage für die Schmerztherapie
Die Weltgesundheitsorganisation (WHO) hat für die medikamentöse Behandlung von Tumorschmerzen eine Leitlinie entwickelt. Sie ist evidenzbasiert, das bedeutet: Sie beruht auf den besten, verfügbaren Studiendaten.
Dieses sogenannte Stufenschema ist international die Grundlage für eine individuell angepasste Schmerztherapie bei erwachsenen Krebserkrankten: Für jede Schmerzstufe (schwach, mittelstark, stark) werden dabei ganz bestimmte Medikamente empfohlen.
- Stufe 1: Bei leichten Tumorschmerzen erhält man zunächst nicht-opioide Schmerzmittel, also nichtsteroidale Antirheumatika und vergleichbare Medikamente wie Metamizol.
- Stufe 2: Bei mittelstarken Tumorschmerzen setzen Ärzte schwache opioide Schmerzmittel ein. Das sind beispielsweise Tramadol, die Kombination Tilidin/Naloxon oder Oxycodon und Morphin in niedrigen Dosierungen.
- Stufe 3: Bei starken Tumorschmerzen kommen starke Opioide infrage. Beispiele sind die vergleichbar stark wirkendenden Schmerzmittel Oxycodon, Morphin und Hydromorphon in höheren Dosierungen.
Reicht eine Stufe der Schmerzbehandlung nicht aus, wird die nächst höhere gewählt. Bei Bedarf können die Stufen 2 und 3 mit Stufe 1-Medikamenten kombiniert werden.
Ist die alleinige Behandlung mit Schmerzmitteln nicht ausreichend wirksam? Dann wird die Ärztin oder der Arzt weitere Medikamente (sogenannte Koanalgetika) oder weitere Maßnahmen empfehen. Diese ergänzenden Behandlungen sind in allen 3 Behandlungsstufen möglich.
Individuelle Situation zählt
Welches Medikament in welcher Stufe zum Einsatz kommt, hängt von der individuellen Situation der Patientin oder des Patienten ab.
Wichtig zu wissen: Das Stufenschema ist kein starrer Plan, der unbedingt von oben nach unten durchlaufen werden muss. Es ist nicht sinnvoll, sehr starke Schmerzen zunächst nur mit schwachen Schmerzmitteln zu behandeln – als Krebspatientin oder -patient erhält man die Medikamente, die in der jeweiligen Situation am besten wirken.
Anwendung von Opioiden
Wenn es geht, nehmen Betroffene opioide Schmerzmedikamente "oral" über den Mund ein, beispielsweise als Tabletten, Kapseln oder Tropfen. Ist das nicht möglich – etwa, weil Betroffene nicht schlucken können oder anhaltend erbrechen – gibt es Alternativen.
Alternative: Schmerzpflaster – Die Opioide Fentanyl und Buprenorphin kann man über ein sogenanntes Schmerzpflaster erhalten. Diese geben ihren Wirkstoff über mehrere Tage über die Haut ab.
Wichtig zu wissen
Auf keinen Fall dürfen Pflaster geteilt oder durchschnitten werden.
Und: Pflaster sind nicht für plötzlich einsetzende akute Schmerzen geeignet.
Vorteil der Pflaster ist die einfache Handhabung. Nachteil ist, dass sich ein einmal geklebtes Pflaster nicht verändern lässt und kaum individuell an schwankende Schmerzstärken im Tagesverlauf angepasst werden kann.

Bild: © Evgeniy Kalinovskiy, Shutterstock
Alternativen: Injektionen und Schmerzpumpen – Kommt auch kein Pflaster infrage? Dann können Opioide auch gespritzt werden:
- Normalerweise werden die Opioide Morphin oder Hydromorphon unter die Haut gespritzt (subcutane, s.c.-Gabe).
- Ist das Spritzen unter die Haut nicht möglich, etwa wegen Gerinnungsstörungen oder sollen Schmerzen schnell gelindert werden? Dann spritzen Ärzte oder Pflegepersonal die Opioide bei Bedarf auchdirekt in eine Vene (intravenöse, i.v.-Gabe).
- Eine Schmerzpumpe oder Spritzenpumpe kommt dann infrage, wenn Schmerzmittel oral eingenommen nicht ausreichend wirken: Diese spritzen die Opioide kontinuierlich in die Vene oder seltener unter die Haut und ermöglichen es Betroffenen so, sehr gleichmäßig ihre Medikamente zu erhalten.
Alternative: rückenmarknahe Gabe von Schmerzmitteln –Wenn sich in seltenen Fällen Schmerzen nicht auf anderem Weg lindern lassen, erhalten Krebspatientinnen und -patienten die Schmerzmittel in die Nähe der Wirbelsäule: Dafür legen Ärzte entweder einen dünnen Plastikschlauch (Katheter) in den sogenannten Periduralraum der Wirbelsäule (peridural) oder direkt in das Rückenmark (intrakethal). Mit einer Schmerzpumpe kann die Behandlung dann fortgesetzt werden.
Schnell wirkende Alternativen: Nasenspray, Lutsch- und Schmelztabletten – Solche Verabreichungsformen für Opioide kommen bei plötzlich auftretenden starken Schmerzen, sogenannten Durchbruchschmerzen, infrage. Sie wirken schnell, sind aber eher eine Ergänzung in der Schmerztherapie und kein Ersatz für eine grundlegende Behandlung gegen Schmerzen: Ihre Wirkung lässt auch schnell wieder nach.
Alternative: Zäpfchen – Schmerzmittel in Form von Zäpfchen werden in den Enddarm (rektal) eingeführt. Sie können beispielsweise vorübergehend helfen, wenn Betroffenen aufgrund von Übelkeit und Erbrechen die Einnahme von Tabletten und Tropfen nicht möglich ist. Allerdings sind Zäpfchen nicht die Verabreichungsform der ersten Wahl, da der Körper so unterschiedliche Wirkstoffmengen aufnimmt und sich Wirkungen und Nebenwirkungen schwieriger vorhersehen lassen.
Was tun bei Durchbruchschmerzen?
Wichtig zu wissen
Schmerzattacken bedeuten nicht unbedingt, dass sich eine Krankheit verschlimmert, sondern können auch ohne einen klaren Grund auftreten.
Durchbruchschmerzen sind plötzliche, starke Schmerzen, die Patientinnen und Patienten erleben können, selbst wenn ihre übliche Schmerzbehandlung die meiste Zeit über gut funktioniert.
Diese Schmerzen können ohne jede Vorwarnung auftreten oder durch alltägliche Handlungen wie Bewegen, Lachen oder Husten ausgelöst werden.
Schmerztherapie prüfen und gegebenenfalls anpassen: Ärzte überprüfen dann die aktuelle Schmerztherapie genau. So können sie entscheiden, ob sie die Behandlung anpassen müssen oder zusätzliche Medikamente nötig sind, um die Schmerzen besser in den Griff zu bekommen. Oft verschreiben sie dann schnell wirkende Opioide etwa als Nasenspray, als Lutschtabletten oder als Spritzen und Infusionen, vor allem wenn die Betroffenen im Krankenhaus behandelt werden.
Fachleute empfehlen außerdem: Patientinnen und Patienten, die wissen, wann ihre Schmerzen wahrscheinlich auftreten, sollten ein schnell wirkendes Schmerzmittel etwa 20 bis 30 Minuten vorher einnehmen. Das hilft ihnen, den Schmerzen wirksam vorzubeugen und ihre Lebensqualität zu verbessern.
Wichtig zu wissen: Die Auswahl des Schmerzmittels und die Art, wie es verabreicht wird, hängt von den individuellen Bedürfnissen der Betroffenen und ihrer spezifischen Situation ab. Eine enge Absprache zwischen der Patientin oder dem Patienten und dem Behandlungsteam ist daher entscheidend, um Durchbruchschmerzen erfolgreich zu begegnen.
Schmerztherapie unterstützen: Was Sie selbst tun können und sollten
Im Folgenden haben wir zusammengefasst, was Sie als Krebspatient oder Krebspatientin tun können, um Ihre Schmerztherapie zu unterstützen:
- Sprechen Sie mit Ihren Ärzten: Das hilft dabei, die für Sie richtige Schmerztherapie zu finden und vor allem gut reagieren zu können, wenn sich Ihre individuellen Voraussetzungen verändern. Haben Sie Vorbehalte gegenüber Opioiden? Dann besprechen Sie Ihre Sorgen mit Ihrer Ärztin oder Ihrem Arzt.
- Halten Sie sich an die von Ihrer Ärztin oder Ihrem Arzt verordnete Therapie. Versuchen Sie nicht Schmerzmittel zu "sparen"– das kann Ihnen eher schaden als nützen. Die Medikamente wirken besser, wenn man sie regelmäßig einnimmt: So wird immer ein gewisser Wirkstoffspiegel im Blut aufrechterhalten und Sie sind besser vor plötzlichen Schmerzattacken geschützt.
- Eine gute Dokumentation hilft: Lassen Sie sich einen Einnahmeplan von Ihrer Ärztin oder Ihrem Arzt mitgeben, in dem vermerkt ist, wie Sie Ihre Medikamente einnehmen sollen. Es kann hilfreich sein, ein Schmerztagebuch zu führen, um den Verlauf Ihrer Schmerzen zu dokumentieren.
- Verhalten Sie sich im Alltag vorausschauend: Die meisten stärkeren Schmerzmedikamente sind nur auf Rezept erhältlich. Damit Sie an Wochenenden und Feiertagen nicht plötzlich ohne Versorgung dastehen, ist eine gute Vorplanung sinnvoll.
Für Ferienzeiten sollten Sie auch klären, wer zur Not ein Rezept ausstellen oder die Therapie begleiten kann, wenn Ihre Ärztin oder Ihr Arzt im Urlaub ist.
Hinzu kommt: Betäubungsmittel sind nach Ausstellung nur 7 Tage gültig: Achten Sie darauf, Ihr Rezept rechtzeitig einzulösen. - Finden Sie heraus, was Ihnen noch hilft, Schmerzen zu lindern: Das kann individuell ganz verschieden sein. Den einen helfen Entspannungstechniken, für andere kann es hilfreich sein, sich durch angenehme Dinge ablenken zu lassen, etwa durch Freunde oder ein Haustier. Auch "Hausmittel" wie beispielsweise heiße oder kalte Wickel, Massagen oder Einreibungen können infrage kommen.
Was tun, wenn trotz individueller Planung stärkere Beschwerden auftreten? Dann sollten Sie umgehend mit dem Behandlungsteam Rücksprache halten. Setzen Sie nicht ohne Absprache weitere Medikamente ein und erhöhen Sie nicht eigenständig die Dosis.
Mit Betäubungsmitteln verreisen
Wichtige Tipps hat das Bundesinstitut für Arzneimittel und Medizinprodukten (BfArM) auf seinen Internetseiten zusammengestellt
Darf man unter opioiden Schmerzmitteln Auto fahren oder arbeiten?
Opioide können die Fahrtauglichkeit beeinträchtigen, da sie das zentrale Nervensystem beeinflussen. Die Folge sind Nebenwirkungen wie Schläfrigkeit, verminderte Reaktionsfähigkeit und eingeschränkte Konzentrationsfähigkeit.
Es gibt keine pauschale Regelung, die das Fahren unter Opioid-Medikation generell verbietet oder erlaubt. Es gibt allerdings Dinge, die wichtig zu wissen sind:
- Eigenverantwortung: Wer Auto fährt, dazu aber körperlich nicht in der Lage war und andere gefährdet oder ihnen schadet, muss mit rechtliche Konsequenzen rechnen: je nach Situation von einer Geldstrafe bis hin zur Freiheitsstrafe. Hinzu kommt, dass die KFZ-Haftplicht-Versicherung nicht unbedingt einen entstandenen Schaden übernimmt. Das bedeutet: Wer Opioide nimmt, ist selbst dafür verantwortlich, kritisch zu prüfen, ob er oder sie fahrtauglich ist oder besser auf das Fahren verzichten sollte.
- Anpassungsphase: Besonders zu Beginn einer opioiden Schmerztherapie oder bei Dosiserhöhungen ist die Fahrtüchtigkeit oft eingeschränkt. Viele Patienten haben in dieser Zeit verstärkte Nebenwirkungen.
- Stabilität der Dosierung: Wenn sich die Patientin oder der Patient in einer stabilen Dosisphase befindet, sich an die Medikamente gewöhnt hat und keine beeinträchtigenden Nebenwirkungen erfährt, kann die Fahrtüchtigkeit gegeben sein.
- Ärztlichen Rat ernst nehmen: Ärzte sind verpflichtet, die Fahrtauglichkeit ihrer Patientinnen und Patienten zu beurteilen und sie darüber aufzuklären, inwieweit die Medikamente und die individuelle Reaktion darauf das Autofahren beeinflussen. Eine entsprechende Warnung lässt sich die Ärztin oder der Arzt in der Regel von dem oder der Betroffene schriftlich bestätigen.
Wichtig
Patientinnen und Patienten sind verpflichtet, ihre Fahrtauglichkeit selbstkritisch einzuschätzen.
Angst vor Schmerzen
Schmerzen sind nicht unausweichlich
Nicht jeder ist tatsächlich von Schmerzen betroffen oder hat gleichermaßen Schmerzen. Zudem gibt es sehr wirkungsvolle Behandlungsmöglichkeiten gegen Schmerzen.
Sei es der Gedanke an anstehende Untersuchungen und Therapien oder der Gedanke daran, was passiert, wenn die Erkrankung fortschreiten sollte – es ist nachvollziehbar, dass Krebsbetroffene Angst vor Schmerzen haben. Doch die Sorge sollte nach Möglichkeit nicht den Alltag von Krebspatientinnen und -patienten bestimmen.
Wenn Sie die Sorge vor Schmerzen beschäftigt, sollten Sie das auf jeden Fall mit Ihren Ärzten besprechen. Diese können anhand der geplanten Behandlung und des aktuellen Krankheitsstadiums abschätzen, womit Sierechnen müssen – und womit nicht. Außerdem können sie aufzeigen, wie Schmerzen behandelt werden können, wenn sie auftreten.
Ärzte können auch Ansprechpersonen vor Ort nennen, die beim Umgang mit Ängsten und krankheitsbedingen Belastungen unterstützen. Dazu zählen beispielsweise psychosoziale Krebsberatungsstellen oder auch Psychotherapeutinnen und -therapeuten mit Erfahrung in der Begleitung von Krebserkrankten.
- Anlaufstellen finden Sie folgenden Abschnitt "Schmerztherapie: Spezialisten, Ansprechpartner und Unterstützung".
Schmerztherapie: Spezialisten, Ansprechpartner und Unterstützung
Verschiedene Experten können an der Behandlung von Schmerzen bei einer Krebserkrankung beteiligt sein.
Bei einem stationären Aufenthalt sind in der Regel die onkologisch behandelnden Ärztinnen und Ärzte die ersten Ansprechpartner. In vielen Kliniken haben diese die Möglichkeit, bei Bedarf Schmerzmediziner hinzuziehen. Auch weitere Fachärzte können eingebunden sein, außerdem können physiotherapeutische Behandlungen oder eine psychoonkologische Begleitung zur Schmerzbehandlung gehören.
Ebenso gibt es im ambulanten Bereich verschiedene Ansprechpersonen für Krebsbetroffene mit Schmerzen. Dazu gehören:
- Hausärztinnen und -ärzte mit einer anerkannten Zusatz-Weiterbildung für Schmerztherapie und entsprechender Erfahrung
- Onkologinnen und Onkologen
- niedergelassene Schmerztherapeutinnen und -therapeuten
- Schmerzzentren
- Schmerzambulanzen an Kliniken
- Neurologinnen und Neurologen
- Psychoonkologinnen und Psychoonkologen
Grundsätzlich gilt: Wenn sich Schmerzen nicht zufriedenstellend beherrschen lassen oder andere schwierige Situationen wie etwa sehr starke Medikamentennebenwirkungen bestehen, sollten Betroffene nicht zögern, ihre behandelnden Ärzte darüber zu informieren.
Ist die Krebserkrankung nicht mehr heilbar, haben Patientinnen und Patienten je nach Situation auch die Möglichkeit einer spezialisierten ambulanten palliativmedizinischen Versorgung (SAPV). Haben ambulant betreute Palliativpatienten trotz fachärztlicher Behandlung weiterhin starke Schmerzen, können sie auch ins Krankenhaus aufgenommen werden, um dort die Schmerzen bestmöglich behandeln zu lassen.
Ansprechpartner und Spezialisten finden
Ärzte mit schmerztherapeutischer Zusatzausbildung
Die Deutsche Gesellschaft für Schmerzmedizin e.V. bietet auf ihren Internetseiten eine Übersicht über sogenannte regionale Schmerzzentren. Hierüber lassen sich niedergelassene Schmerztherapeuten finden, die in Einzel- oder Gemeinschaftspraxen oder so genannten medizinischen Versorgungszentren (MVZ) arbeiten.
Liegen Schmerzen im Verlauf einer schweren, nicht mehr heilbaren Krebserkrankung vor, können Betroffene oder ihre Angehörigen bei der Deutschen Gesellschaft für Palliativmedizin nach in der Schmerztherapie erfahrenen Ärzten suchen.
Schmerzambulanzen sind meist in große Universitätskliniken integriert, aber auch andere Krankenhäuser bieten diese ambulante Anlaufstelle für Schmerzpatienten. Oftmals arbeiten dort mehrere in der Schmerztherapie ausgebildete Ärzte mit anderen Fachärzten zusammen, um eine optimale Behandlung für Patientinnen und Patienten mit chronischen Schmerzen zu finden.
Fragen Sie uns!
Unsere Ärztinnen und Ärzte helfen Ihnen gerne bei der Suche nach geeigneten Ansprechpartnern
- kostenfrei am Telefon unter 0800 420 30 40 täglich von 8 bis 20 Uhr
- per E-Mail über unser datensicheres Kontaktformular oder an krebsinformationsdienst@dkfz.de
Psychoonkologische Unterstützung bei Schmerzen
Wichtig zu wissen
Die Psyche hat einen gewissen Einfluss darauf, wie wir Schmerzen wahrnehmen und verarbeiten.
Wer über eine gewisse Zeit unter Schmerzen leidet, weiß: Diese können die Lebensqualität sehr beeinträchtigen. Andererseits erleben viele Betroffene, dass sich ihre Lebensqualität wiederum auf die Schmerzstärke auswirkt: An guten Tagen gelingt es besser, die Schmerzen zurückzudrängen. An schlechten Tagen nehmen die Beschwerden überhand – obwohl die medizinische Situation sich nicht verändert hat.

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Gespräche mit psychoonkologisch geschulten Fachleuten können an Krebs erkrankte Menschen entlasten. Vielen hilft dies dabei, Schmerzen und Leid nicht mehr als ganz so erdrückend zu empfinden. Zudem gibt es besondere "Techniken" und Angebote, die dabei helfen können, Anspannung und Schmerzen zu vermindern. Dazu gehören:
- Entspannungstechniken wie das autogene Training oder Übungen, bei denen man die Muskeln bewusst entspannt.
- Yoga
- Hypnose
- kreative Therapien wie Musik-, Tanz- oder Maltherapie
Wo findet man psychoonkologische Hilfe?
- In großen Krankenhäusern und den Reha-Kliniken gibt es fast immer psychoonkologische Ansprechpartner: Patientinnen und Patienten können sich bei der Stationsleitung oder den behandelnden Ärzten nach einem Termin erkundigen.
- Eine Anlaufstelle für ambulant behandelte Krebserkrankte und ihre Familie sind die psychosozialen Krebsberatungsstellen. Die Mitarbeiterinnen und Mitarbeiter können auch auf weitere Angebote vor Ort verweisen.
- Wenn die Belastung ausgeprägt ist, kann eine ambulante Psychotherapie helfen. Dafür gibt es Praxen mit Fachleuten, die auf die Begleitung von Krebsbetroffenen spezialisiert sind. Einige davon bieten explizit auch psychologische Schmerztherapie an.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Quellen und weiterführende Informationen
Linktipps für Patientinnen und Patienten
Die Patientenleitlinie "Palliativmedizin für Patientinnen und Patienten mit einer nicht heilbaren Krebserkrankung" des Leitlinienprogramms Onkologie enthält ein Kapitel zur Behandlung von Schmerzen bei Menschen mit fortgeschrittener Krebserkrankung (Stand 2021).
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Palliativmedizin für Patienten mit einer nicht-heilbaren Krebserkrankung, Langversion 2.2, 2020, AWMF-Registernummer: 128/001OL (abgerufen am 06.06.2024)
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatient*innen, Langversion 2.1, 2023, AWMF-Registernummer: 032-051OL (abgerufen am 06.06.2024)
WHO (2018): WHO guidelines for the pharmacological and radiotherapeutic management of cancer pain in adults and adolescents. ISBN 978-92-4-155039-0
Rechtlicher Rahmen
Relevant für die Opioid-Therapie sind das Betäubungsmittelgesetz (BtMG) und die Betäubungsmittel-Verschreibungsverordnung (BtMVV).
Die Bundesopiumstelle im Bundesinstitut für Arzneimittel (BfArM) bietet Informationen zum Thema Schmerztherapie mit Opioiden für Ärzte, andere Fachleute und auch Patientinnen und Patienten.
Institutionen und Fachgesellschaften
Die folgende Auswahl erhebt keinen Anspruch auf Vollständigkeit. Die aufgeführten Gesellschaften bieten nicht nur evidenzbasierte Leitlinien, sondern auch praktische Empfehlungen, die eher auf Erfahrungswissen basieren. Wie die jeweiligen Organisationen finanziert sind, und mit wem sie kooperieren, ist für die Einschätzung der vermittelten Informationen ebenfalls hilfreich.
Deutsche Schmerzgesellschaft e.V.: Sie fungiert als Fachgesellschaft und Ansprechpartner für Mediziner, Pflegekräfte und Schmerztherapeutinnen und -therapeuten aus anderen Berufsgruppen. Sie ist verantwortlich für die Entwicklung von Leitlinien zur Schmerzbehandlung. Auf ihren Internetseiten bietet sie aber auch für Betroffene Informationen zur Schmerzdiagnostik und Schmerztherapie. Diese sind allerdings nicht auf Krebs bezogen. Wie sich die Fachgesellschaft finanziert finden Sie in den Transparenzangaben.
Deutsche Schmerzliga e.V.: Sie wurde von Patienten und Ärzten gegründet. Ziel ist die Verbesserung der Lebensqualität von Menschen mit Schmerzen, insbesondere mit chronischen Schmerzen. Auf der Internetseite gibt es Hintergrundinformationen, Selbsthilfeangebote und Adresslisten von Therapeuten, allerdings nur solchen, die Mitglied in der Schmerzliga sind. Ein Forum bietet die Möglichkeit zum Austausch. Informationen zur finanziellen Förderung durch Mitgliedsbeiträge, Spender und industrielle Sponsoren finden in den Transparenzangaben.
Deutsche Gesellschaft für Schmerzmedizin e.V. (DGS): Ihre Ziele sind, schmerzmedizinisch relevante Forschung zu unterstützen, Wissensaustausch zwischen Fachleuten zu fördern, Standards für die Aus-, Fort- und Weiterbildung in der Schmerzmedizin zu erarbeiten und weiterzuentwickeln. In den DGS-PraxisLeitlinien finden Interessierte Stellungnahmen zum "Tumorschmerz" und zu "Tumorbedingten Durchbruchschmerzen". Der Verein finanziert sich über Mitgliedsbeiträge und industrielle Fördermitgliedschaften.
Deutsche Gesellschaft für Palliativmedizin e.V. (DGP): Sie fungiert als Fachgesellschaft für die Berufsgruppen, die sich mit der Palliativmedizin befassen, also der Behandlung, Beratung und Pflege schwer und chronisch Kranker. Zu ihren Aufgaben zählen unter anderem wissenschaftliche Untersuchungen im Bereich Palliativmedizin sowie der Aufbau eines nationalen und internationalen Netzwerkes zum Wissensaustausch.
Die DGP finanziert sich durch Mitgliedsbeiträge von Privatpersonen und industrielle Fördermitgliedschaften.
The International Association for the Study of Pain (IASP) (in englischer Sprache): Dabei handelt es sich um ein Netzwerk aus Wissenschaftlerinnen und Wissenschaftlern, Medizinern und Entscheidern in Gesundheitswesen und -politik. Ziel ist es, weltweit die Erforschung von Schmerz und seiner Linderung zu unterstützen.
Arzneimittel: Herstellerinformationen, Studien, Nutzenbewertungen
Als Quelle für Aussagen zu Medikamenten hat der Krebsinformationsdienst aktuelle Fachinformationen der Hersteller herangezogen (über www.fachinfo.de/ für Fachkreise zugänglich). Außerdem greift der Krebsinformationsdienst auf frei zugängliche Informationen zu, wie
- Arzneimittelinformationen in deutschen Datenbanken, vor allem im Arzneimittel-Informationssystem des Bundes PharmNet.Bund.
- aktuelle Hinweise des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) und des Paul-Ehrlich-Instituts (PEI).
- die Informationen der europäischen Arzneimittelbehörde EMA.
Zu neueren Arzneimitteln werden als Quelle auch Nutzenbewertungen gemäß § 35a des SGB V herangezogen. Die bisher vorliegenden Berichte sind abrufbar beim Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) unter dem Stichwort "Projekte", dann "Projekte & Ergebnisse". Auch der Gemeinsame Bundessausschuss (G-BA) bietet Informationen zu Arzneimitteln. In der Regel handelt es sich dabei um Änderungen der Arzneimittel-Richtlinie.
Systematische Reviews und Fachartikel (Auswahl)
Caraceni A, Hanks G, Kaasa S, Bennett MI, Brunelli C, Cherny N, Dale O, De Conno F, Fallon M, Hanna M et al. G; European Palliative Care Research Collaborative (EPCRC); European Association for Palliative Care (EAPC). Use of opioid analgesics in the treatment of cancer pain: evidence-based recommendations from the EAPC. Lancet Oncol. 2012 Feb;13(2):e58-68. doi: 10.1016/S1470-2045(12)70040-2.
Cuthbert C, Twomey R, Bansal M, Rana B, Dhruva T, Livingston V, Daun JT, Culos-Reed SN. The role of exercise for pain management in adults living with and beyond cancer: a systematic review and meta-analysis. Support Care Cancer. 2023 Apr 11;31(5):254. doi: 10.1007/s00520-023-07716-4.
Derry S, Wiffen PJ, Moore RA, McNicol ED, Bell RF, Carr DB, McIntyre M, Wee B. Oral nonsteroidal anti-inflammatory drugs (NSAIDs) for cancer pain in adults. Cochrane Database Syst Rev. 2017 Jul 12;7(7):CD012638. doi: 10.1002/14651858.CD012638.pub2.
Fu Q, Han N, Li N, Gui L, Shi C, Rong P, Zeng F, Rao H, Chen Y; Cancer Rehabilitation and Palliative Treatment Professional Committee of Hubei Anti Cancer Association. Guidelines for Rational Clinical Use of Fentanyl Transdermal Patch. Drug Des Devel Ther. 2024 Feb 1;18:233-255. doi: 10.2147/DDDT.S414318.
Häuser W, Welsch P, Radbruch L, Fisher E, Bell RF, Moore RA. Cannabis-based medicines and medical cannabis for adults with cancer pain. Cochrane Database Syst Rev. 2023 Jun 5;6(6):CD014915. doi: 10.1002/14651858.CD014915.pub2.
Li Y, Ma J, Lu G, Dou Z, Knaggs R, Xia J, Zhao S, Dong S, Yang L. Hydromorphone for cancer pain. Cochrane Database Syst Rev. 2021 Aug 5;8(8):CD011108. doi: 10.1002/14651858.CD011108.pub3.
Nicholson AB, Watson GR, Derry S, Wiffen PJ. Methadone for cancer pain. Cochrane Database Syst Rev. 2017 Feb 8;2(2):CD003971. doi: 10.1002/14651858.CD003971.pub4.
Paley CA, Johnson MI, Tashani OA, Bagnall AM. Acupuncture for cancer pain in adults. Cochrane Database Syst Rev. 2015 Oct 15;2015(10):CD007753. doi: 10.1002/14651858.CD007753.pub3.
Peters M, Butson G, Mizrahi D, Denehy L, Lynch BM, Swain CTV. Physical activity and pain in people with cancer: a systematic review and meta-analysis. Support Care Cancer. 2024 Feb 6;32(3):145. doi: 10.1007/s00520-024-08343-3.
Plinsinga ML, Singh B, Rose GL, Clifford B, Bailey TG, Spence RR, Turner J, Coppieters MW, McCarthy AL, Hayes SC. The Effect of Exercise on Pain in People with Cancer: A Systematic Review with Meta-analysis. Sports Med. 2023 Sep;53(9):1737-1752. doi: 10.1007/s40279-023-01862-9.
Schmidt-Hansen M, Bennett MI, Arnold S, Bromham N, Hilgart JS, Page AJ, Chi Y. Oxycodone for cancer-related pain. Cochrane Database Syst Rev. 2022 Jun 9;6(6):CD003870. doi: 10.1002/14651858.CD003870.pub7
Trigueros-Murillo A, Martinez-Calderon J, Casuso-Holgado MJ, González-García P, Heredia-Rizo AM. Effects of music-based interventions on cancer-related pain, fatigue, and distress: an overview of systematic reviews. Support Care Cancer. 2023 Jul 24;31(8):488. doi: 10.1007/s00520-023-07938-6.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.