- Ist eine Hautstelle auffällig, so entnimmt die Hautärztin oder der Hautarzt eine Gewebeprobe (Biopsie) und entfernt den veränderten Bereich dabei bereits möglichst vollständig.
- Es kann sein, dass mit der Biopsie die Therapie bereits abgeschlossen ist. Manchmal kann es aber notwendig sein, dass nochmal zusätzliches Gewebe entfernt werden muss.
- Bei Verdacht auf fortgeschrittenen Hautkrebs folgen bildgebende Untersuchungen, um das Krankheitsstadium zu bestimmen und die Therapie zu planen.
Hinweis
Bei einem Verdacht auf Hautkrebs können Sie sich an Ihre Hausarztpraxis wenden. Letztendlich kann nur eine Hautärztin oder ein Hautarzt nach einer feingeweblichen Untersuchung einer Gewebeprobe die Diagnose Hautkrebs stellen.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Diagnose Hautkrebs: Wichtiges in Kürze
Ist eine Hautstelle auffällig, untersucht eine Hautärztin oder ein Hautarzt die gesamte Haut auf sichtbare oder tastbare Anzeichen für Hautkrebs. Dabei kann eine beleuchtete Handlupe unterstützen.
Besteht der Verdacht auf Hautkrebs, ist eine Gewebeprobe (Biopsie) der auffälligen Hautstelle sehr wichtig.
Der Grund: Verdächtig aussehende Veränderungen der Haut können auch gutartig sein. Erst die nähere Untersuchung der Hautprobe unter dem Mikroskop kann die Diagnose Hautkrebs sichern.
Mithilfe der Gewebeprobe lässt sich zudem klären,
- um welche Art von Hautkrebs es sich handelt und
- wie tief der Krebs durch die verschiedenen Hautschichten in die Umgebung gewachsen ist.
Ist der Tumor noch sehr klein und örtlich begrenzt, kann er in der Regel mit der Biopsie bereits vollständig entfernt werden. Viele Patientinnen und Patienten benötigen in so einer Situation weder weitere Untersuchungen noch eine weitere Behandlung. Die Therapie ist mit der Biopsie abgeschlossen.
Besteht der Verdacht oder das Risiko, dass der Hautkrebs nicht mehr örtlich begrenzt ist, sind weitere Untersuchungen notwendig. In der Regel erfolgen diese nicht mehr in der Hautarztpraxis, sondern in Krankenhäusern, Kliniken oder Krebszentren.
Mit bildgebenden Verfahren lässt sich klären, ob und wie weit der Hautkrebs
- in naheliegende Hautbereiche oder Lymphknoten gewachsen ist.
- in weiter entfernte Organe oder Gewebe gestreut hat.
Die Informationen aus den verschiedenen diagnostischen Untersuchungen sind wichtig, damit Ärztinnen und Ärzte das Krankheitsstadium bestimmen können. Damit lässt sich der Krankheitsverlauf einschätzen und eine geeignete Therapie planen.
Anlaufstellen bei Hautkrebs
Zum Weiterlesen
Die Hautärztin oder der Hautarzt sind für viele Menschen die erste Anlaufstelle bei einer auffälligen Hautstelle. Sie können sich aber auch an ihre Hausärzte wenden. Haben Hausärzte den Verdacht auf Hautkrebs, überweisen sie zur Abklärung an eine Hautarztpraxis.
- Eine Suche nach Hautarztpraxen in der Umgebung bietet der Berufsverband Deutscher Dermatologen, sowie die Kassenärztliche Vereinigung der jeweiligen Bundesländer.
Bei Verdacht auf fortgeschrittenen Hautkrebs können weitere Untersuchungen in einer Klinik notwendig sein. Dafür kommen sowohl Kliniken mit Zulassung für die ambulante Diagnostik und Therapie von Krebserkrankungen als auch für Hautkrebs zertifizierte Zentren infrage. In solchen Zentren können Patientinnen und Patienten nach den diagnostischen Untersuchungen auch eine Behandlung erhalten.
- Eine Suche nach Hautkrebs-Zentren bietet die Internetseite OncoMAP unter der Suchmaske Tumore "Haut".
Es gibt auch Zentren ohne Zertifizierung, die über sehr viel Erfahrung mit Hautkrebserkrankungen verfügen – beispielsweise große Krankenhäuser mit hautärztlichen (dermatologischen) Abteilungen oder Universitätshautkliniken.
- Eine Suche nach Hautkliniken unabhängig von einer Zertifizierung bietet die Deutsche Dermatologische Gesellschaft.
Anlaufstellen bei Verdacht auf Berufskrankheit
Das Plattenepithelkarzinom sowie seine Vorstufen können als Berufskrankheit anerkannt werden. In der Regel melden Ärztinnen und Ärzte das dem Unfallversicherungsträger.
Aber auch Betroffene selbst oder ihre Angehörigen können sich formlos bei ihrer Berufsgenossenschaft oder Unfallkasse melden. Anschließend wird dann geprüft, ob tatsächlich eine Berufskrankheit vorliegt.
Anamnese und körperliche Untersuchungen bei Hautkrebs
Zum Weiterlesen
Bei einem Verdacht auf Hautkrebs findet zunächst ein ärztliches Gespräch statt (Anamnese). Dabei erkundigt sich die Hautärztin oder der Hautarzt unter anderem nach
- dem allgemeinen gesundheitlichen Zustand,
- derzeitigen Hautbeschwerden oder ungewöhnlichen Veränderungen der Haut,
- Hautkrebs-Vorerkrankungen – auch von anderen Personen in der Familie.
Auch weitere Fragen sind möglich – zum Beispiel zum Beruf und Freizeitgewohnheiten oder zur Einnahme von Medikamenten.
Gut zu wissen
Meist tastet die Hautärztin oder der Hautarzt die Haut zudem ab – beispielsweise nach geschwollenen Lymphknoten unter der Haut.
Anschließend untersucht die Hautärztin oder der Hautarzt die betroffene Person körperlich. Dabei prüft er oder sie nicht nur die verdächtige Hautstelle, sondern die gesamte Haut – auch die Schleimhäute.
Dermatoskop: Die Hautärztin oder der Hautarzt kann für die körperliche Untersuchung eine beleuchtete Handlupe zur Hilfe nehmen. Dieses Auflichtmikroskop bezeichnen Fachleute auch als Dermatoskop. Durch die Vergrößerung der Haut können gutartige (harmlose) von bösartigen Hautveränderungen besser unterschieden werden.
Die Untersuchung mit dem Dermatoskop ist schmerzfrei. Es besteht kein Risiko für Nebenwirkungen.
- Weitere Informationen zur körperlichen Untersuchung (mit Dermatoskop) finden Sie im Text Hautkrebsscreening und Hautkrebs-Früherkennung.
Wie geht es danach weiter? Die körperliche Untersuchung und Anamnese reichen allein nicht aus, um einen Verdacht auf Hautkrebs endgültig zu sichern.
Bewertet die Hautärztin oder der Hautarzt die Hautstelle als verdächtig, folgt ein weiterer Termin, um von der verdächtigen Hautstelle eine Gewebeprobe (Biopsie) zu entnehmen.
Zusätzliche Untersuchungen?
In seltenen und unklaren Situation können Ärzte weitere Untersuchungsmethoden einsetzen:
- Konfokale Laserscanningmikroskopie (CLSM)
- Optische Kohärenztomographie (OCT)
Diese und weitere, neue Verfahren sind in gewöhnlichen Hautarztpraxen nicht üblich. In der Regel übernehmen Krankenkassen nicht die Kosten solcher Zusatzuntersuchungen.
Biopsie und histologischer Befund bei Hautkrebs
Diagnostik und Therapie zugleich?
In der Regel entfernt die Hautärztin oder der Hautarzt die gesamte verdächtige Stelle. Damit ist bereits auch die wichtigste Behandlungsmaßnahme bei Hautkrebs erfolgt.
Besteht der Verdacht auf Hautkrebs, entnimmt die Hautärztin oder der Hautarzt das Gewebe der auffälligen Hautstelle. Fachleute bezeichnen diesen Eingriff als Biopsie.
Dann wird die Gewebeprobe zu Fachleuten der Pathologie geschickt. Diese untersuchen die Probe feingeweblich unter dem Mikroskop.
- Erst damit lässt sich endgültig sicherstellen, ob es sich bei der auffälligen Stelle tatsächlich um Hautkrebs handelt.
Zum Weiterlesen
So läuft die Biopsie ab: Die Patientin oder der Patient bekommt zunächst eine Spritze für eine örtliche Betäubung. So bleibt der Eingriff schmerzfrei. In der Regel dauert der Eingriff selbst nur kurz.
Gut abgrenzbare oder kleine Veränderungen entfernt die Hautärztin oder der Hautarzt bereits möglichst komplett mit einem kleinen Messer. Fachleute bezeichnen diese Art der Biopsie auch als Exzisionsbiopsie.
- Bei Verdacht auf schwarzen Hautkrebs wird die Stelle stets bis zum Fettgewebe (Unterhaut) entfernt.
- Bei Verdacht auf weißen Hautkrebs reicht es manchmal auch schon, die Hautstelle nur oberflächlich zu entfernen. Fachleute bezeichnen dieses Vorgehen als Shave-Exzision.
Sind die Veränderungen größer oder sind die Veränderungen an Gesicht, den Händen oder Füßen, sodass die komplette Entnahme schwierig ist? Dann entnimmt die Hautärztin oder der Hautarzt eventuell nur einen Teil der auffälligen Hautstelle. In der Regel kommt dafür eine feine Hohlnadel zum Einsatz (Stanzbiopsie) – das gilt sowohl für weißen als auch schwarzen Hautkrebs.
- Wird nur einen Teil entfernt, dokumentieren die Ärzte, wie die gesamte Hautstelle aussieht, wie groß diese ist und wo genau die Probe entnommen wurde.
Melanom: Randbereich?
Bei Verdacht auf schwarzen Hautkrebs (Melanom) entfernt die Hautärztin oder der Hautarzt rund um die auffällige Stelle zusätzlich etwas normal aussehendes Gewebe. Fachleute empfehlen einen seitlichen Randbereich von 1 bis 2 Millimetern.
Warum? Damit lässt sich eine erste Einschätzung abgeben, ob die normal aussehenden Randbereiche wirklich tumorfrei sind. Die Lymphbahnen bleiben weitgehend intakt. Das ist entscheidend für weitere Untersuchungen, aber auch wichtig für die nachfolgende Therapie.
Histologischer Befund bei Hautkrebs
Das Ergebnis der mikroskopischen Untersuchung fassen die Fachleute der Pathologie im sogenannten histologischen Befund zusammen. Dieses Ergebnis erhalten die Patientinnen und Patienten in der Regel nach circa 1 – 2 Wochen.
Ist das Ergebnis und damit die Diagnose "Hautkrebs"? Dann enthält der histologische Befund nähere Angaben zu der Hautkrebserkrankung. Zum Beispiel zur:
- Hautkrebsart: Basalzellkarzinom, Plattenepithelkarzinom oder Melanom. Auch Angaben zur Unterart können vorliegen.
- Tumordicke (in der Regel nach Breslow, kurz TD): Diese Angabe ist in der Regel in Millimetern.
- Geschwür: Manche Hauttumore bluten, nässen oder bilden Krusten. Solche geschwürige Gewebsveränderungen oder -schädigungen heißen in der Fachsprache Ulzeration.
- Schnittränder/Resektionsränder: Fachleute beurteilen dabei, ob in den seitlichen und unteren Schnitträndern der Gewebeprobe Tumorzellen vorhanden sind.
- Vorläufiges Krankheitsstadium: Fachleute schätzen anhand der Gewebeprobe die Größe und Ausbreitung des Tumors ein. Die Einschätzung geben sie mithilfe des TNM-Tumorklassifikationssystems an.
Fragen Sie uns!
Im histologischen Befund können weitere Informationen stehen. Haben Sie Fragen zu Ihrem Befund, helfen Ihnen unsere Ärztinnen und Ärzte gerne kostenfrei weiter:
- am Telefon täglich von 8 bis 20 Uhr unter 0800 420 30 40
- über ein datensicheres Kontaktformular oder per E-Mail an krebsinformationsdienst@dkfz.de
Wie geht es nach dem histologischen Befund weiter?
Die Hautärztin oder Hautarzt informiert auch über das weitere Vorgehen:
- Es kann sein, dass die Therapie mit der Gewebeentnahme bereits abgeschlossen ist. Voraussetzung ist, dass bei der Biopsie die gesamte verdächtige Hautstelle entfernt wurde und der Krebs in einem frühen Stadium ist.
- Es kann sein, dass ein Nachschnitt erforderlich ist. Das ist dann notwendig, wenn noch Krebszellen im Randbereich der Gewebeprobe zu sehen waren oder die Tumordicke ein bestimmtes Maß überschreitet. Dabei entfernt die Hautärztin oder der Hautarzt zusätzliches Gewebe um die betroffene Stelle, um zu erreichen, dass die Randbereiche als tumorfrei beurteilt werden. In der Regel wird ein Sicherheitsabstand von 1 bis 2 Zentimetern eingehalten.
- Es kann sein, dass weitere diagnostische Untersuchungen erforderlich sind. Damit möchten die Ärzte klären, ob der Tumor bereits weiter fortgeschritten ist und wenn ja, wie weit.
Zum Weiterlesen
Im Text Arztbrief, Diagnose, Befund: Inhalte und Bedeutung bei Krebs finden Sie einen Überblick über bei Krebs häufig verwendete Abkürzungen und medizinische Fachbegriffe. Diese können Ihnen helfen, Ihren Befund zu verstehen.
Auch die Webseite Was hab' ich? bietet Hilfe. Unter "Befundübersetzung" können Sie Ihren Befund von Fachleuten in allgemein verständliche Sprache übersetzten lassen.
Untersuchungen bei Verdacht auf fortgeschrittenen Hautkrebs
Wichtig zu wissen
Hautkrebs wächst zunächst örtlich begrenzt. Wenn er jedoch unentdeckt oder unbehandelt bleibt, kann sich die Erkrankung weiter ausbreiten – auch beim weißen Hautkrebs.
Um zu klären, ob die Erkrankung bei einer Hautkrebs-Patientin oder einem Patienten bereits weiter fortgeschritten ist, folgen weitere diagnostische Verfahren – vor allem bildgebende Methoden. Damit lässt sich die Hautkrebserkrankung einem bestimmten Krankheitsstadium zuordnen und eine geeignete Therapie planen.
- Dies ist bei schwarzem Hautkrebs (Melanom) ab einer bestimmten Tumordicke erforderlich. Denn diese Hautkrebsart breitet sich schneller in umliegende Gewebe aus als weißer Hautkrebs. Fachleute empfehlen daher schon ab einem frühen Krankheitsstadium weitere Untersuchungen.
In der Regel müssen Patientinnen und Patienten für die nachfolgenden diagnostischen Untersuchungen in ein spezialisiertes Zentrum.
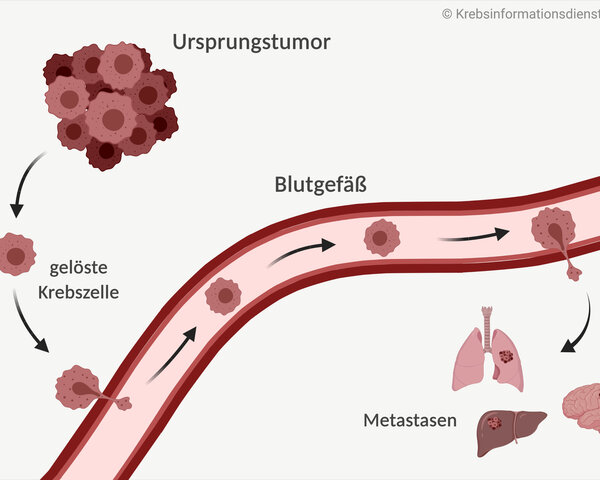
- Die meisten Betroffenen erhalten zunächst eine Ultraschalluntersuchung. Damit klären Ärzte, ob es regionale Metastasen in der umliegenden Haut oder nahegelegenen Lymphknoten gibt.
- Viele Melanom-Patientinnen und -Patienten erhalten zusätzlich eine Wächterlymphknotenbiopsie.
- Ergänzend können weitere bildgebende Verfahren folgen. Damit klären Ärzte, ob es Fernmetastasen im Körper gibt. Bei einem Melanom kommen Fernmetastasen vor allem im Bereich der Lunge, der Leber oder dem Gehirn vor.
Gut zu wissen
Auch die Bestimmung von sogenannten Biomarkern gehört zu den nachfolgenden Untersuchungen bei einer Melanom-Erkrankung – nicht aber bei einer Plattenepithel- oder Basalzellkarzinom-Erkrankung.
Ultraschalluntersuchung (Sonographie)
Zum Weiterlesen
Mithilfe einer Ultraschalluntersuchung (Sonographie) klären Ärztinnen und Ärzte, ob sich Metastasen in unmittelbarer und nächster Nähe zum ursprünglichen Tumor befinden. Diese örtlichen Metastasen können sich in der Haut oder in den Lymphknoten befinden.
Gut zu wissen
- Es gibt keine Strahlenbelastung bei einem Ultraschall.
- Die Untersuchung ist schmerzfrei.
- Die meisten Untersuchungen dauern zwischen wenigen Minuten und einer halben Stunde.
So läuft die Untersuchung ab: Je nach zu untersuchender Hautregion sitzt oder liegt die Patientin oder der Patient in Rücken- oder Seitenlage auf einer Liege. Die Ärztin oder der Arzt gibt dann etwas Gel auf den sogenannten Ultraschallkopf oder direkt auf den zu untersuchenden Hautbereich und fährt dann mit dem Ultraschallkopf darüber. Die Schallwellen machen die Strukturen unter der Haut auf einem angeschlossenen Monitor sichtbar.
Gibt es örtliche Metastasen in der Haut oder in den Lymphknoten? Dann kann es sein, dass noch weitere bildgebende Verfahren notwendig sind, bevor das Ärzteteam eine geeignete Therapie planen kann.
Wächterlymphknotenbiopsie
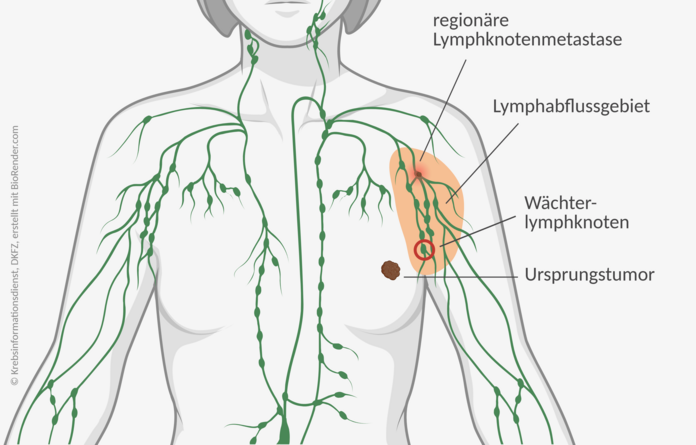
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
Mithilfe einer Wächterlymphknotenbiopsie können Ärztinnen und Ärzte feststellen, ob in den zum Tumor nächstgelegenen Lymphknoten bereits Krebszellen oder kleine Metastasen zu finden sind.
- Die Untersuchung kommt bei schwarzem Hautkrebs (Melanom) häufig zum Einsatz – auch wenn im Ultraschall keine örtlichen Metastasen sichtbar waren.
Gut zu wissen
- Die Spritze der radioaktiven Substanz kann etwas wehtun. Die meisten Menschen vertragen sie aber gut.
- Es gibt eine gewisse Strahlenbelastung bei dieser Untersuchung. Diese schätzen Fachleute aber als gering ein.
Eine Wächterlymphknotenbiopsie läuft in 3 Schritten ab:
- Zunächst bekommt die Patientin oder der Patient eine radioaktiv markierte Substanz in die umliegende Haut des Tumors gespritzt. Über die abfließende Lymphe gelangt der Marker in die Wächterlymphknoten. Die Ärztin oder der Arzt kann dann mithilfe eines stabförmigen Geräts (Sonde) die Position der Wächterlymphknoten und Lymphgefäße bestimmen. Diese wird auf der Haut mit einem Stift markiert.
- Danach entfernt die Ärztin oder der Arzt alle markierten Lymphknoten. Je nach Position und Anzahl der markierten Lymphknoten ist ein kleiner oder größerer operativer Eingriff notwendig. Betroffene erhalten dafür eine örtliche Betäubung. Es kann zu leichteren Komplikationen, wie Infektionen der Wunde, Blutergüssen und Ansammlungen von Wundflüssigkeit kommen. Schwerere Komplikationen sind selten.
- Die entfernten Wächterlymphknoten werden – wie bei der Gewebeprobe des Tumors – von Fachleuten der Pathologie feingeweblich auf Tumorzellen untersucht. Das Ergebnis findet sich im histologischen Befund.
Befinden sich bereits Krebszellen in den Wächterlymphknoten? Dann kann es sein, dass noch weitere bildgebende Verfahren notwendig sind, bevor das Ärzteteam eine geeignete Therapie planen kann. Welche das sind, hängt davon ab, welche, wie viele und wie stark die Wächterlymphknoten befallen sind.
Befinden sich keine Krebszellen in den Wächterlymphknoten? Dann hat der Tumor wahrscheinlich noch nicht gestreut. Es folgen keine weiteren Untersuchungen.
Weitere bildgebende Verfahren: CT, MRT oder PET-CT
Gut zu wissen
Berichten Patienten von Knochenschmerzen, können Ärztinnen und Ärzte auch eine Skelettszintigraphie durchführen. Mehr dazu erfahren Sie in unserem Text Szintigraphie: Bilder durch radioaktive Substanzen.
Mithilfe weiterer bildgebender Verfahren klären Ärztinnen und Ärzte, ob sich Metastasen in entfernten Geweben und Organen befinden. Fachleute bezeichnen solche Metastasen als Fernmetastasen.
Als Verfahren kommen bei Hautkrebs infrage:
- Computertomographie (CT)
- Positronenemissionstomographie (PET-)CT
- Magnetresonanztomographie (MRT) – vor allem zur Abklärung von Hirnmetastasen
Bildgebende Verfahren
Welches Verfahren Ärztinnen und Ärzte einsetzen, ist von der individuellen Fragestellung und der Verfügbarkeit der Geräte abhängig.
Gut zu wissen
- Bildgebende Verfahren verursachen keine Schmerzen. Bei einer PET-CT erhalten die Patienten vorab eine Spritze.
- Eine (PET-)CT dauert nur wenige Minuten. Ein MRT kann dagegen zwischen 20 und 50 Minuten dauern.
Gut zu wissen
Eine (PET-)CT erzeugt Bilder mittels Röntgenstrahlen. Daher ist sie mit einer gewissen Strahlenbelastung verbunden.
Beurteilt das Ärzteteam die Untersuchung als notwendig, bewerten Experten das Gesundheitsrisiko als vertretbar.
So läuft eine CT ab: Die Patientin oder der Patient liegt in Rückenlage auf einer Liege. Sollen nur bestimmte Körperregionen untersucht werden, werden andere zum Schutz abgedeckt. Für die Untersuchung selbst fährt die Liege durch das ringförmige CT-Gerät. Sie bewegt sich in diesem "kurzen Tunnel" hin und her. Dadurch befindet sich der Großteil des Körpers außerhalb des Geräts. Während der Aufnahmen empfiehlt es sich, möglichst ruhig zu liegen.
- PET-CT: Kombinieren Ärzte die CT mit einer Positronenemissionstomographie (PET), erhält die Patientin oder der Patient vor oder während dem CT ein Kontrastmittel. Diese schwach radioaktiv markierten Substanzen werden über eine Spritze oder als Infusion in eine Vene an der Hand oder dem Unterarm verabreicht. Kontrastmittel sind grundsätzlich gut verträglich. Mithilfe der CT-Bilder lassen sich die Bilder der Stoffwechselvorgänge aus der PET leichter bestimmten Organen oder eine Körperregion zuordnen.
Gut zu wissen
Vor einer MRT müssen alle metallischen Gegenstände abgelegt werden, wie Schlüssel, Schmuck, Armbanduhr oder Handy.
Bei Patienten mit Metall im Körper – zum Beispiel durch Implantate, Herzschrittmacher, Insulinpumpen oder feste Zahnspangen – muss vorab abgeklärt werden, ob eine MRT möglich ist.
So läuft ein MRT ab: Die Patientin oder der Patient liegt in Rückenlage auf einer Liege. Für die Untersuchung selbst fährt sie in das röhrenförmige MRT-Gerät. Dadurch befindet sich der gesamte Körper in der relativ engen "Röhre". Während der Untersuchung ist es wichtig, dass sich die Patientin oder der Patient nicht bewegt. Zudem verursacht das MRT Gerät sehr laute Geräusche.
Was Patientinnen und Patienten helfen kann:
- Lärmschutz oder Kopfhörer mit Musik gegen den Lärm.
- Beruhigungsmittel – allerdings darf der Patient oder die Patientin dann nach der Untersuchung nicht selbst Auto oder Fahrrad fahren und sollte sich abholen lassen.
Biomarker Hautkrebs: Tumormarker und Krebs-Gene
Bei schwarzem Hautkrebs (Melanom) können Ärztinnen und Ärzten sogenannte Biomarker im Blut oder Gewebe der Patienten messen.
- Die Tumormarker S100B und LDH können sich bei einer Melanom-Erkrankung nachweislich im Blut erhöhen. Die Blutwerte können dem Ärzteteam ergänzende Information liefern, um den Krankheitsverlauf einzuschätzen. Grundsätzlich gilt: Je niedriger der Wert, desto besser schätzen Fachleute den Krankheitsverlauf ein.
- Die Krebsgene BRAF, NRAS und c-KIT können bei einer Melanom-Erkrankung im Tumorgewebe nachweislich verändert sein. Die Information darüber kann dem Ärzteteam wichtige Hinweise für die Therapieplanung geben. Der Grund: Gegen manche dieser Genveränderungen gibt es zielgerichtete Krebsmedikamente.
Stadieneinteilung bei Hautkrebs
Haben Ärztinnen und Ärzte alle erforderlichen diagnostischen Untersuchungen durchgeführt, können sie
- die Behandlung planen und
- den voraussichtlichen Krankheitsverlauf einschätzen.
Bei einem Melanom oder einem Plattenepithelkarzinom bestimmen die Ärztinnen und Ärzte dafür zunächst das Krankheitsstadium. Dafür nutzen sie ein weltweit einheitliches System zur Einteilung von Krebserkrankungen – die sogenannte TNM-Klassifikation. Damit können sie Tumor in Größe und Ausbreitung bestimmten Kategorien zuordnen.
Bei einem Basalzellkarzinom spielen für die Behandlungsplanung die Krankheitsstadien und die TNM-Klassifikation keine Rolle. Ärztinnen und Ärzte orientieren sich stattdessen an dem jeweiligen Risiko für einen Krankheitsrückfall (Rezidiv).
Zum Weiterlesen
Im Text Arztbrief, Diagnose, Befund: Inhalte und Bedeutung bei Krebs finden Sie einen Überblick über bei Krebs häufig verwendete Abkürzungen und medizinische Fachbegriffe. Diese können Ihnen helfen, Ihren Befund zu verstehen.
Auch die Webseite Was hab' ich? bietet Hilfe. Unter "Befundübersetzung" können Sie Ihren Befund von Fachleuten in allgemein verständliche Sprache übersetzten lassen.
TNM-Klassifikation und Stadieneinteilung beim Melanom
Fragen Sie uns!
Hier erklären wir die Bedeutung der TNM-Klassifikation und Krankheitsstadien beim Melanom.
Haben Sie Fragen zu der TNM-Klassifikation und Krankheitsstadien beim Plattenepithelkarzinom, helfen Ihnen unsere Ärztinnen und Ärzte gerne kostenfrei weiter:
- am Telefon täglich von 8 bis 20 Uhr unter 0800 420 30 40
- über ein datensicheres Kontaktformular oder per E-Mail an krebsinformationsdienst@dkfz.de
Im Arztbrief finden sich die Angaben zur TNM-Klassifikation als eine Folge von Buchstaben und Zahlen.
- T steht für Tumor. Die Ziffern hinter dem T beschreiben, wie weit der Hautkrebs in tiefere Hautschichten vorgedrungen ist. Es gilt: Je höher die Zahl, desto tiefer ist der Krebs bereits gewachsen. Der Buchstabe hinter der Zahl gibt in der Regel an, ob der Tumor geschwürartig ist – das heißt, nach außen hin geöffnet (Ausnahme: T1b).
- N steht für Lymphknoten (lateinisch: nodus = Knoten). Eine 0 nach dem N bedeutet, dass keine Lymphknoten nachweisliche befallen sind. Eine andere Zahl als 0 hinter dem Buchstaben bedeutet dagegen, dass Lymphknoten in der direkten Umgebung des ursprünglichen Hautkrebses befallen sind (regionäre/örtliche Lymphknotenmetastasen). Es gilt: Je höher die Zahl, desto mehr Lymphknoten sind befallen. Der Buchstabe hinter der jeweiligen Zahl gibt an, um welche Art von Lymphknotenmetastasen es sich handelt. Diese verschiedenen Arten unterscheiden sich in ihrer jeweiligen Größe und Lage zum Ursprungstumor. Es gibt In-transit-, Satelliten- und/oder Mikrosatelliten-Metastasen.
- M steht für Metastasen: Eine 0 nach dem M bedeutet, dass keine Fernmetastasen nachzuweisen sind. Eine 1 hinter dem Buchstaben bedeutet dagegen, dass der Tumor Metastasen in entfernten Organen oder Geweben gebildet hat. Der Buchstabe hinter der 1 gibt an, wo sich die Fernmetastasen im Körper befinden. Manchmal kann es sein, dass nach den Buchstaben noch eine Zahl in Klammern folgt. Das gibt an, ob der LDH-Wert – ein prognostischer Tumormarker normal oder erhöht ist.
Kleines p oder kleines c?
In Ihrem Arztbrief finden Sie vor dem T in der Regel ein kleines p. Das p bedeutet, dass sich die Einteilung auf Ergebnissen der mikroskopischen Untersuchung der entnommenen Gewebeprobe von Fachleuten der Pathologie stützt.
Dagegen kann vor dem N auch ein kleines c oder ein kleines sn stehen. Das c bedeutet dagegen, dass sich die Einteilung auf Ergebnissen körperlicher Untersuchungen (beispielsweise abtasten der Lymphknoten) oder bildgebenden Verfahren (Ultraschall, CT, MRT, PET/CT) stützt. Das sn bedeutet, dass die Beurteilung allein auf der Untersuchung des Wächterlymphknotens beruht.
Vor dem M steht immer ein kleines c.
Im Arztbrief ist das Krankheitsstadium in Form römischer Ziffern beschrieben. Großbuchstaben werden genutzt, um die Stadien noch weiter zu unterteilen. Beim Melanom erfolgt die Einteilung nach Vorgaben des US-amerikanischen Expertenkomitees AJCC (American Joint Comittee on Cancer) aus dem Jahr 2016.
Das Melanom lässt sich grob in 5 Krankheitsstadien unterteilen (AJCC 2016):
- Stadium 0: Es ist ein Melanom "in situ". Das heißt: Der Tumor wächst auf die Oberhaut begrenzt. Es gibt keine Tumorabsiedlungen.
- Stadium I: Es ist ein Melanom im frühen Anfangsstadium. Der Tumor ist noch sehr klein, aber ist nicht mehr auf die Oberhaut begrenzt. Der Tumor kann geschwürartig sein. Es gibt aber keine Tumorabsiedlungen. Patienten mit einem Melanom im Stadium I haben ein geringes Risiko für eine Ausbreitung des Tumors (örtliche Metastasen).
- Stadium II: Es ist ein Melanom im Anfangsstadium, aber ist schon in tiefere Hautschichten eingedrungen. Es gibt dennoch keine Tumorabsiedlungen. Der Tumor kann geschwürartig sein. Bei Patienten mit einem Melanom im Stadium II steigt das Risiko für eine Ausbreitung des Tumors (örtliche Metastasen).
- Stadium III: Es ist ein Melanom im fortgeschrittenem Stadium. Der Tumor hat sich bereits in benachbarte Hautbereiche oder Lymphknoten ausgebreitet (regionäre oder örtliche Metastasen). Der Tumor kann noch klein oder schon größer sein. Er kann geschwürartig sein. Bei Patienten mit einem Melanom im Stadium III steigt das Risiko für eine Ausbreitung des Tumors in entfernte Körperbereiche (Fernmetastasen).
- Stadium IV: Es ist ein Melanom im metastasiertem Stadium – auch häufig als Endstadium beschrieben. Entfernte Hautbereiche, Lymphknoten oder andere Gewebe und Organe, wie beispielsweise die Lunge, sind vom Tumor befallen. Der Ursprungstumor kann noch klein oder schon größer sein. Er kann geschwürartig sein.
![Krankheitsstadien beim Melanom, © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com, angepasst nach " Melanoma Staging" von BioRender.com (2025), abgerufen von https://app.biorender.com/biorender-templates ] Infografik zum Verlauf einer Melanom-Erkrankung. Zu sehen ist der Ursprungstumor, der mit weiterem Krankheitsverlauf größer wird. Auch der Prozess der Tumorabsiedlung in Blutgefäße und/oder Lymphgefäße ist abgebildet.,](/fileadmin/_processed_/1/6/csm_krankheitstadien-melanom_386d94375e.png)
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com, angepasst nach " Melanoma Staging" von BioRender.com (2025), abgerufen von https://app.biorender.com/biorender-templates ]
Quellen und Links für Interessierte und Fachkreise
Zum Herunterladen und Ausdrucken
- Broschüre "ABC der Fachbegriffe und Fremdwörter in der Krebsmedizin" (PDF)
- Informationsblatt "Arzt- und Kliniksuche: Gute Ansprechpartner finden" (PDF)
- Informationsblatt "Diagnose Krebs: Tipps für die erste Zeit" (PDF)
- Informationsblatt "Befunde verstehen: Begriffe und Abkürzungen" (PDF)
- Informationsblatt "Krebsverdacht: Wie geht es jetzt weiter?" (PDF)
Quellen und weiterführende Informationen
Patientenleitlinien
Das "Leitlinienprogramm Onkologie" der Deutschen Krebsgesellschaft, der Deutschen Krebshilfe und der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AMWF) bietet
- eine Gesundheitsleitlinie zur Prävention von Hautkrebs (Stand: 2/2022, abgerufen am 24.07.2025). Hier finden Sie ausführliche Informationen zu dem Risikofaktor UV-Strahlung sowie Maßnahmen, um das eigene Hautkrebsrisiko zu senken.
- eine Patientenleitlinie “Plattenepithelkarzinom der Haut und Vorstufen” (Stand: 12/2022, abgerufen am 24.07.2025). Hier finden Sie Informationen zu einer Art des weißen Hautkrebses – das Plattenepithelkarzinom sowie dessen bekannten Krebsvorstufen.
- eine Patientenleitlinie “Melanom” (Stand: 1/2021, abgerufen am: 24.07.2025). Hier finden Sie ausführliche Informationen zur gutartigen Hautveränderungen (Muttermalen, Sommersprossen, Alterswarzen) und zum Melanom.
Leitlinien und Fachempfehlungen
- Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie "Prävention von Hautkrebs", Langversion 2.1, 2021, AWMF Registernummer: 032/052OL (Stand 9/2021, abgerufen am 24.07.2025).
- Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie "Aktinische Keratose und Plattenepithelkarzinom der Haut", Langversion 2.01, 2022, AWMF-Registernummer: 032/022OL (Stand 12/2022, abgerufen am 24.07.2025).
- Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Diagnostik, Therapie und Nachsorge des Melanoms, Langversion 3.3, 2020, AWMF Registernummer: 032/024OL (Stand 7/2020, abgerufen am 24.07.2025).
- S2k-Leitlinie Basalzellkarzinom der Haut (Deutsche Dermatologische Gesellschaft e.V.), Langversion 9.0, Aktualisierung 2023, AWMF Registernummer: 032/021 (Stand 1/2024, abgerufen am 24.07.2025).
- Weitere Leitlinien zum Thema Hautkrebs finden sich auf der Seite der Arbeitsgemeinschaft Dermatologische Onkologie (ADO, Stichwort: "Leitlinien").
Fachbücher (Auswahl)
WHO Classification of Skin Tumours (2023) editor: International Agency for Research on Cancer 5th edition, vol. 12, 2023 Online-Version
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.