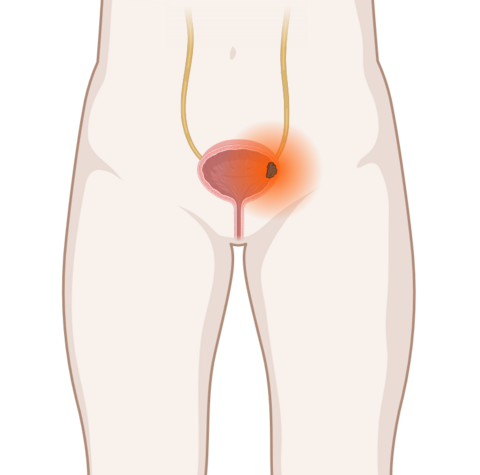
- Beim muskelinvasiven Blasenkrebs ist der Tumor in die Muskelschicht der Blasenwand eingewachsen, unter Umständen auch in umliegendes Gewebe.
- Meist müssen Ärzte dann die Harnblase in einer Operation vollständig entfernen. Zusätzlich erhalten die Patienten noch eine Chemotherapie oder Immuntherapie.
- Wurde die Harnblase entfernt, bekommen die Betroffenen eine künstliche Harnableitung, beispielsweise eine Neoblase oder ein Stoma.
Hinweis
In diesem Text finden Sie Informationen zur Therapie von Blasenkrebs, der sich schon weiter augebreitet hat. Einen vollständigen Überblick zur Erkrankung finden Sie auf der Übersichtsseite zu Blasenkrebs.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Therapie bei muskelinvasivem Blasenkrebs: Wichtiges in Kürze
Fachleute empfehlen...
... sich für die Behandlung von muskelinvasivem Blasenkrebs an spezialisierte und erfahrene Zentren zu wenden.
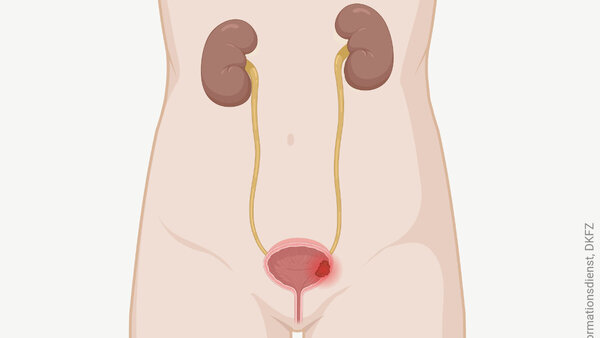
Ist der Blasenkrebs bereits in die Muskelschicht der Harnblase eingewachsen, sprechen Fachleute von "muskelinvasivem Harnblasenkrebs". Welche Behandlung Ärzte dann vorschlagen, hängt von folgenden Faktoren ab:
- wie weit sich der Tumor bereits ausgebreitet hat
- dem Alter und der körperlichen Leistungsfähigkeit der oder des Betroffenen
- mögliche Begleiterkrankungen
- der Nierenfunktion
Blasenkrebs ohne Metastasen
Ist der Tumor noch nicht in die Becken- oder Bauchwand gewachsen und hat er nicht gestreut (metastasiert)? Dann ist in der Regel das Ziel, den Tumor vollständig zu entfernen: Dazu entfernen die Ärzte die gesamte Blase (radikale Zystektomie).
Während der Zystektomie schafft die Chirurgin oder der Chirurg einen dauerhaften neuen Weg, über den der Körper Urin ausscheiden kann.
Ergänzend zur Blasen-OP empfehlen Fachleute eine Chemotherapie oder Immuntherapie, um den Therapieerfolg weiter zu festigen.
Alternativ zur Entfernung der Harnblase, können Ärzte auch die Blase erhalten und nur den Blasentumor behandeln: Dann kombinieren sie eine operative Entfernung des Blasentumors mit einer Chemo-Strahlentherapie.
Lässt der allgemeine Gesundheitszustand der Patientin oder des Patienten eine operative Entfernung der Harnblase nicht zu oder lehnen Betroffene sie ab, ist auch eine alleinige Strahlentherapie möglich.
Fortgeschrittener Blasenkrebs oder Blasenkrebs mit Metastasen

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Hat sich der Blasenkrebs schon weiter ausgebreitet oder zusätzlich Tumorabsiedlungen (Metastasen) gebildet? Dann ist eine Heilung von Blasenkrebs in der Regel nicht möglich.
In dieser Situation können Krebsmedikamente dazu beitragen, die Beschwerden der Betroffenen zu lindern, ihre Lebensqualität zu verbessern und ihre Lebenszeit zu verlängern. Dazu gehören verschiedene Chemotherapie-Medikamente (Zytostatika), eine Immuntherapie mit sogenannten Immun-Checkpoint-Hemmern und eine zielgerichtete Therapie.
Eine alleinige Strahlentherapie kann Beschwerden lindern.
Entfernung der Harnblase: Zystektomie
Wenn sich der Blasenkrebs tief in die Blasenwand ausgebreitet hat oder wenn er aggressiv wächst, entfernen Ärztinnen und Ärzte die Blase komplett. Das bezeichnen Fachleute als "radikale Zystektomie".
Gelingt es dabei, das Tumorgewebe vollständig zu entfernen, kann die Operation zur einer langfristigen Heilung führen. Um den Behandlungserfolg zu sichern, bekommen Betroffene zusätzlich zur Zystektomie eine Chemotherapie oder Immuntherapie.
Radikale Zystektomie: Wie läuft die OP ab?
Bei einer radikalen Zystektomie entfernt die Chirurgin oder der Chirurg die gesamte Harnblase sowie mehrere Lymphknoten im Becken und Organe, die an die Blase angrenzen. Beim Mann ist das die Prostata, bei der Frau die Gebärmutter, Eileiter, Eierstöcke und Anteile der vorderen Scheidenwand.
Wie belastend ist der Eingriff? Für die Zystektomie bekommt die Patientin oder der Patient eine Vollnarkose. Wie lange die OP dauert, hängt davon ab, wie umfangreich operiert und welche künstliche Harnableitung gemacht wird. Mit mehreren Stunden müssen Betroffene und ihre Angehörigen aber rechnen. Bis zur Entlassung aus dem Krankenhaus dauert es für die meisten Patienten etwa 2 bis 3 Wochen.
Wie läuft der Eingriff ab? In der Regel öffnen die Chirurgen bei der Operation die Bauchhöhle mit einem Längsschnitt. Sie durchtrennen zunächst die Harnleiter, entnehmen davon Gewebeproben und entfernen Lymphknoten, die in der Nähe der Harnblase liegen. Dabei versuchen sie, wichtige Nerven möglichst nicht zu verletzen, die für die Sexualfunktion und die Kontinenz wichtig sind. Das verhindert mögliche langfristige Folgen.
- Ist die Harnröhre befallen? Das können Ärzte mitunter noch während der Operation anhand einer Gewebeuntersuchung prüfen. Die Operierenden entscheiden dann, ob die Harnröhre zusammen mit der Blase entnommen werden muss. Über diese Möglichkeit werden Patienten aber vorab aufgeklärt.
Bei der OP legen die Ärzte außerdem einen dauerhaften neuen Weg an, über den Betroffene den Urin ausscheiden können. Die verschiedenen Möglichkeiten sind im Abschnitt Künstliche Harnableitung dargestellt. Die Patientin oder der Patient bekommt außerdem vorübergehend eine Magensonde gelegt. Das ist ein feiner Schlauch durch die Nase, durch den der Mageninhalt abgeleitet werden kann.
Im Labor untersucht eine Pathologin oder ein Pathologe nach der Operation, ob das entnommene Gewebe und die Lymphknoten Tumorzellen enthalten. Enthalten die Schnittränder Krebszellen oder sind viele Lymphknoten befallen, ist dies ein Hinweis darauf, dass der Blasenkrebs bereits fortgeschritten ist und sich der Tumor über die Blase hinaus ausgebreitet hat.
"Schlüsselloch-Operation": Laparoskopische Zystektomie
Die Harnblase und das umgebende Gewebe kann alternativ zum großen Bauchschnitt auch über eine Bauchspiegelung (Laparoskopie) entfernt werden. Wegen der kleinen Operationswunden wird dieses Verfahren oft als "Schlüsselloch"-OP bezeichnet.
Auch die laparoskopische Zystektomie ist mittlerweile etabliert. Deren Erfolg und damit auch die Heilungschancen hängen aber von der Behandlungserfahrung der Klinik und der operierenden Ärzte ab. Welche Erfahrung ein Krankenhaus bei der Behandlung einer Krebsart oder bei bestimmten Therapieverfahren hat, können Interessierte durch die Behandlungszahlen der Einrichtung für sich klären.
Weiterentwicklung – Roboter-Chirurgie ("da Vinci®"-Laparoskopie): Bei dieser Form der laparoskopischen Operation überträgt die Chirurgin oder der Chirurg die eigenen Handbewegungen auf ein System von Roboterarmen. So kann sie oder er in der Regel sicherer agieren und auch kleinste Strukturen operieren, trotz des eingeschränkten Sichtfelds bei einer Bauchspiegelung.
Fragen Sie nach
Lassen Sie sich über die Vor- und Nachteile der unterschiedlichen OP-Methoden für Ihre persönliche Situation aufklären.
Gerne können Sie uns kontaktieren und sich bei der Frage nach der Behandlungszahl einer Klinik von unseren Ärztinnen und Ärzten unterstützen lassen.
Kurzfristige Nebenwirkungen der Zystektomie
Insgesamt ist die radikale Zystektomie ein belastender Eingriff. Verbesserte Operationstechniken haben aber dazu geführt, dass Nebenwirkungen und Risiken der Zystektomie geringer ausfallen als früher. Dennoch sind manche nicht immer vermeidbar. Dazu gehören etwa:
- Blutungen
- Wundinfektionen
- Infektionen der verbleibenden Harnwege bis hin zu den Nieren
Infektionen können Ärztinnen und Ärzte gut behandeln. Bei älteren Patienten oder Betroffenen mit weiteren gesundheitlichen Problemen können sie aber ein Risiko für Komplikationen darstellen.
Patientinnen und Patienten benötigen im Anschluss an die Zystektomie ausreichend Erholungszeit.
Das sogenannte Fast-Track-Konzept soll Betroffenen möglichst gut durch diese Zeit helfen: Es trägt dazu bei, nach einem operativen Eingriff die Belastungen der Patienten möglichst geringzuhalten und den allgemeinen Gesundheitszustand so gut wie möglich wiederherzustellen. Bestandteil des Fast-Track-Konzepts bei Blasenkrebs ist zum Beispiel:
- möglichst innerhalb von 24 Stunden nach der Operation die Magensonde zu entfernen und auf eine künstliche (parenterale) Ernährung zu verzichten. Stattdessen wird auf Ernährungsberatung gesetzt.
- Narkoseverfahren individuell abzustimmen. Zusätzlich soll eine gute Schmerztherapie ermöglichen, sich so früh wie möglich nach dem Eingriff wieder selbstständig bewegen zu können.
- eine angepasste Physiotherapie, die dazu beiträgt, Komplikationen durch langes Liegen vorzubeugen.
Das soll ermöglichen, dass sich Patientinnen und Patienten bereits im Krankenhaus erholen, nicht erst in der Rehabilitationsphase. Fachleute sprechen auch von "Frührehabilitation".
Langfristige Folgen der Zystektomie
Wichtig zu wissen
Ihre Ärztin oder Ihr Arzt klärt sie über alle Nebenwirkungen und Folgen der OP auf. Wenn Sie etwas nicht verstehen, fragen Sie nach.
Neben den kurzfristigen Nebenwirkungen einer Zystektomie, hat der Eingriff auch langfristige Folgen. Dazu gehört vor allem, dass Betroffene zukünftig mit einer künstlichen Harnableitung leben müssen. Mehr dazu lesen Sie im Abschnitt Künstliche Harnableitung: Neoblase, Conduit und Stoma.
Weitere langfristige Folgen hängen vom Umfang der Operation ab. Dazu gehören beispielsweise
- Lymphödeme: Bei der Zystektomie werden meist mehrere Lymphknoten entfernt. Dadurch kann die Gewebeflüssigkeit nicht mehr ausreichend abtransportiert werden. Sie sammelt sich im Gewebe an, sodass etwa beide Füße und Knöchel anschwellen. Bei einem ausgeprägten Lymphödem sind die gesamten Beine und der Unterleib betroffen.
- Operationsfolgen bei Frauen: Wenn neben der Blase die Gebärmutter entfernt wurde, können Frauen keine eigenen Kinder mehr austragen. Bei jüngeren Frauen versuchen die Ärzte, einen Eierstock bei der Zystektomie zu belassen. Das stellt zumindest sicher, dass die Hormonproduktion anhält und die Wechseljahre nicht verfrüht einsetzen. Lässt es sich nicht vermeiden, die Scheide mit zu operieren, können Chirurgen die Vagina rekonstruieren.
- Operationsfolgen bei Männern: Wurden die Prostata und die Samenblasen mit entfernt, fehlt die Samenflüssigkeit. Deshalb sollten sich Männer, die noch Kinder zeugen möchten, vor der Operation nach Möglichkeiten erkundigen, Sperma einzulagern.
Ob Männer noch eine Erektion oder einen Orgasmus bekommen können, hängt vor allem von der jeweils notwendigen Operationstechnik ab. Es ist jedoch nie ganz ausgeschlossen, dass Nerven und Blutgefäße verletzt werden, die die Gliedsteife ermöglichen. Betroffene Männer können sich dann eventuell mit Medikamenten behelfen oder medizinische Hilfsmittel nutzen. Wie hoch das Risiko für sexuelle Beeinträchtigungen ist und was sich dagegen konkret tun lässt, hängt jedoch von der individuellen Situation ab: Ansprechpartner sind daher die behandelnden Ärzte.
Künstliche Harnableitung: Neoblase, Conduit und Stoma
Es gibt verschiedene Wege, Urin aus dem Körper auszuleiten, wenn die Harnblase fehlt. Zudem gibt es Möglichkeiten, den Urin zu sammeln und somit die Speicherfunktion der Blase zumindest teilweise zu ersetzen.
Link-Tipp
In der Patientenleitlinie Blasenkrebs sind alle Möglichkeiten der künstlichen Harnableitung mit Infografiken anschaulich und ausführlich erklärt
Möglichkeiten der künstlichen Harnableitung sind:
"Trockene" Harnableitung – Betroffene können den Urinabgang im besten Fall weiter selbst kontrollieren, also den Urin willentlich entleeren.
"Nasse" oder "inkontinente" Harnableitung – Dabei fließt der Urin aus einer Öffnung in der Bauchdecke kontinuierlich ab und wird in einem Sammelbeutel aufgefangen.
Welche künstliche Harnableitung möglich ist, hängt davon ab,
- wie weit fortgeschritten der Blasenkrebs ist und wie umfangreich operiert werden muss. Beispielsweise, ob die Harnleiter erhalten bleiben können.
- wie die Ärzte den Allgemeinzustand der oder des Betroffenen einschätzen.
- was sich die Patientin oder der Patient wünscht.
Sie entscheiden mit
Wichtig ist, was Sie sich selbst für ein System der Harnableitung wünschen und womit Sie im Alltag voraussichtlich am besten leben können. Ihre Ärzte werden Sie über alle Vor- und Nachteile aufklären.
"Trockene" Harnableitungen
Neoblase: Hierbei handelt es sich um eine Ersatzblase, in der sich der Urin sammelt. Sie wird aus einem längeren Stück Dünn- oder Dickdarm gebildet, sitzt an der Stelle der früheren Harnblase und wird an die verbliebene Harnröhre angeschlossen.
- Betroffene können damit nach einer gewissen Zeit wieder auf die Toilette gehen.
- Allerdings spüren Betroffene nicht, wenn die Ersatzblase voll ist. Sie müssen daher die Neoblase in regelmäßigen Abständen entleeren, je nach Flüssigkeitsaufnahme mindestens alle 3 bis 4 Stunden.
- Auch läuft der Urin nicht ohne Weiteres ab, man muss mit der Bauchmuskulatur pressen, um die Neoblase möglichst vollständig zu entleeren. Zur Sicherheit lernen Patientinnen und Patienten, wie sie sich selbst einen Katheter einführen und den Urin ablaufen lassen können, wenn die Entleerung nicht klappt.
- Das Pressen und das Setzen eines Katheters kann den Schließmuskel der Blase belasten. Daher besteht ein Restrisiko, doch leicht inkontinent zu werden: Etwa 8 bis 10 von 100 Patientinnen und Patienten mit einer Neoblase verlieren tagsüber ungewollt Urin. Nachts sind es etwa 20 bis 30 von 100 Patienten.
Lexikon
Kontinenz: Kontrolle über Harn- und Stuhlausscheidung
Stoma: künstliche Körperöffnung
Urostoma: künstlicher Blasenausgang über eine Öffnung in der Bauchdecke
Pouch: Bei dieser Form der Harnableitung haben die Patienten ebenfalls eine Art Ersatzblase (Reservoir) aus Darmteilen im Bauchraum. Der Harn wird aber nicht über die Harnröhre, sondern über einen künstlichen Blasenausgang (Stoma) in der Bauchdecke abgeleitet. Fachleute bezeichnen dieses System als "trockenes" Urostoma.
- Auch wenn Betroffene bei einem Pouch einen künstlichen Blasenausgang haben, benötigen etwa 93 von 100 Betroffenen keinen Urinbeutel zum Auffangen des Urins.
- Den Pouch entleeren Betroffene selbst über ein Auslassventil im Bereich des Nabels mit einem Einmalkatheter. Das erfordert etwas Geschick, Übung und gute Hygiene, um ungewollte Verletzungen und Infektionen zu vermeiden. Wie bei der Neoblase fehlt allerdings das Gefühl, wie voll das Reservoir ist. Deshalb ist es notwendig, den Harn regelmäßig abfließen zu lassen.
"Nasse" Harnableitungen
Conduit: Bei einem "Conduit" wird der Urin aus den Harnleitern direkt zu einer Öffnung in der Bauchdecke (Stoma) geleitet. Um Harnleiter und Bauchwand zu verbinden, setzen Chirurgen ein Darmstück ein und vernähen es an beiden Seiten. Am künstlichen Blasenausgang in der Bauchdecke wird ein abnehmbarer Beutel angebracht, der sogenannte Stomabeutel. Darin sammelt sich kontinuierlich Urin.
- Die tägliche Versorgung eines "nassen" Stomas fällt vielen Patienten insgesamt leichter als das Entleeren eines Pouch ("trockenes" Stoma) mit einem Katheter.
Harnleiter-Haut-Fistel: Das ist die einfachste Form der Harnableitung. Die Urologin oder der Urologe näht dafür einen oder beide Harnleiter direkt in die Bauchdecke ein. Der Urin wird in einem Stomabeutel aufgefangen. Die Methode kommt vor allem für Patientinnen und Patienten infrage, deren Blasenkrebs bereits weit fortgeschritten ist oder für die aufwändigere OPs zu belastend wären.
Schulung und Versorgung im Alltag
Noch im Krankenhaus werden Patientinnen und Patienten darin geschult, mit der künstlichen Harnableitung richtig umzugehen. Ansprechpersonen sind die Pflegefachkräfte auf der Station, die in spezialisierten Kliniken und Reha-Einrichtungen oft auch eine Weiterbildung als "Stomatherapeut/Stomatherapeutin" absolviert haben.
Ist absehbar, dass Betroffene zu Hause Unterstützung beim Umgang mit einem Urostoma oder einer Neoblase benötigen? Dann können auch pflegende Angehörige darin geschult werden. Angehörige sollten sich in dieser Situation allerdings nicht scheuen, wenn nötig, nach professioneller Hilfe durch einen Pflegedienst zu fragen. Bei der Organisation können die Kliniksozialdienste helfen.
Kostenübernahme: Die gesetzlichen Krankenkassen übernehmen Kosten, die für notwendige Hilfsmittel für die Versorgung einer künstlichen Harnableitung anfallen, wenn die Ärztin oder der Arzt sie auf einem Rezept verordnet. Dazu gehören beispielsweise Produkte zur Stomaversorgung, Katheter und Kontinenz-Hilfsmittel.
- Versicherte müssen dennoch eine Zuzahlung leisten, es sei denn, sie sind von der Zuzahlung befreit.
- Erhältlich sind Hilfsmittel in Sanitätshäusern und bei Vertrieben für Hilfsmittel und Medizinprodukte (Homecare-Unternehmen).
- Wie der Ablauf der Kostenübernahme ist und welche Kosten genau erstattet werden, kann sich zwischen einzelnen Krankenkassen unterschieden. Versicherte können sich hierzu entweder direkt bei ihrer Krankenkasse informieren oder bei dem zuständigen Sanitätshaus oder Homecare-Unternehmen.
- Wichtig zu wissen: Nicht alle Produkte zur Pflege der Stomaversorgung sind Hilfsmittel. Beispielsweise Kompressen, Tupfer, Salben, Lotionen und weiteres Zubehör müssen Patientinnen und Patienten selbst bezahlen.
Pflege des Stomas
Pflegefachleute und Stomatherapeuten helfen beim Umgang mit der künstlichen Harnableitung und erklären, wie diese richtig versorgt werden muss. Auch Selbsthilfegruppen können unterstützen.
Langfristige Risiken einer künstlichen Harnableitung
Wichtig zu wissen
Sprechen Sie Ihre Ärztin oder Ihren Arzt an, wenn Sie Probleme haben, den Urin vollständig zu entleeren, eine Entzündung vermuten oder beispielsweise Ihr Urin ungewöhnlich riecht.
Bei der "trockenen" Harnableitung besteht ein gewisses Risiko, dass vorübergehend oder auch langfristig doch Urin unkontrolliert abgeht. Patienten mit einer Neoblase oder einem Pouch können außerdem Probleme bekommen, die Ersatzblase aus Darmteilen ausreichend zu entleeren.
- Ansprechpersonen sind die behandelnden Ärzte. Sie können prüfen, ob dahinter körperliche Veränderungen stehen, die sich behandeln lassen.
Patientinnen und Patienten mit einer künstlichen Harnableitung sind besonders anfällig für Keime. Zudem nehmen sie sonst übliche Warnzeichen von Harnwegsinfekten wie Brennen oder leichte Schmerzen nicht mehr wahr. Deshalb ist es wichtig, auf Anzeichen für eine Infektion zu achten. Beispiele sind:
- ungewöhnlicher Geruch des Urins
- Unwohlsein
- Fieber
Es können außerdem Harnsteine auftreten und der Salzhaushalt des Körpers gestört werden. Wurden größere Anteile des Dünndarms für die künstliche Harnableitung verwendet, kann das die Aufnahme von Vitamin B12 aus der Nahrung beeinträchtigen.
Das können Sie selbst tun:
- Um Infektionen und Harnsteine vorzubeugen, hilft es, viel zu trinken. Dafür eignet sich Wasser oder Kräutertee. Der Urin sollte hellgelb sein.
- Nehmen Sie möglichst keine Hausmittel gegen Entzündungen oder Nahrungsergänzungsmittel mit Vitamin B12 "auf eigene Faust" ein. Was jeweils hilft, hängt von der individuellen Situation ab. Sprechen Sie vorab mit Ihrer Ärztin oder Ihrem Arzt darüber.
Den Therapieerfolg sichern: Chemo und Immuntherapie
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Blasenkrebs spricht gut auf eine Chemotherapie an. Deshalb empfehlen Fachleute Patientinnen und Patienten mit muskelinvasivem Blasenkrebs zusätzlich zur Blasenentfernung (Zystektomie) eine Chemo. Eine Cisplatin-haltige Kombinationstherapie gilt als die wirksamste Chemotherapie bei Blasenkrebs.
Ziel der Chemo ist:
- zu verhindern, dass sich der Tumor weiter ausbreitet und
- die Lebenszeit der Patientin oder des Patienten zu verlängern.
Betroffene können die Chemotherapie vor der OP (neoadjuvant) oder nach der OP (adjuvant) bekommen.
Die neoadjuvante Chemotherapie hat dabei Vorteile gegenüber der adjuvanten Chemo:
- Kleinste, unerkannte Metastasen werden frühzeitig zerstört.
- Die Chemo kann den Tumor verkleinern oder Lymphknotenmetastasen entfernen, was die Operation erleichtert.
- Die Ärzte erkennen frühzeitig, ob der Tumor auf eine Chemotherapie anspricht.
- Eine Chemotherapie ist vor der Operation in der Regel besser verträglich als danach.
Zum Weiterlesen
Wie eine Chemotherapie abläuft und welche Nebenwirkungen möglich sind, lesen Sie in dem Text Chemotherapie-Medikamente: Wirkstoffe und Nebenwirkungen.
Immuntherapie: Alternative zur adjuvanten Chemotherapie
Für 3 bis 5 von 10 Patientinnen und Patienten mit muskelinvasivem Blasenkrebs ist eine Chemotherapie mit Cisplatin ungeeignet. Bei ihnen sprechen medizinische Gründe dagegen, beispielsweise:
- ein schlechter Allgemeinzustand und/oder Begleiterkrankungen
- der Harn kann wegen der Erkrankung nicht abfließen
- die Funktion der Nieren ist eingeschränkt
- der obere Harntrakt ist chronisch entzündet
Für sie kann im Anschluss an die Blasenentfernung eine Immuntherapie infrage kommen. Dafür zugelassen ist der sogenannte Immun-Checkpoint-Hemmer Nivolumab. Voraussetzung für die Immuntherapie ist, dass die Tumorzellen vermehrt den Biomarker PD-L1 auf ihrer Oberfläche tragen. Das untersuchen die Ärzte vorab im Rahmen der Diagnostik.
- Wichtig zu wissen: Eine Immuntherapie vor der Entfernung der Blase durchzuführen, hat sich in Studien bislang als nicht wirksam erwiesen.
Zum Weiterlesen
Wie eine Immuntherapie mit Immun-Checkpoint-Hemmern abläuft und welche Nebenwirkungen möglich sind, lesen Sie in dem Text Immuntherapie gegen Krebs.
Blase erhalten: OP, Chemo und Strahlentherapie
Als Alternative zur Entfernung der Blase (Zystektomie) können Patientinnen und Patienten auch so behandelt werden, dass die Blase erhalten bleibt. Fachleute sprechen von einer "blasenerhaltenden Therapie". Patientinnen und Patienten bekommen dafür 3 verschiedene Therapien miteinander kombiniert:
- ein oberflächliches Abtragen des Tumors (TUR-B) und im Anschluss
- eine Chemotherapie gleichzeitig mit einer Strahlentherapie
Die blasenerhaltende Behandlung kann zu einer vollständigen Heilung führen, sie gilt jedoch insgesamt als belastend.
Wie ist die Wirksamkeit im Vergleich zu einer Zystektomie? Bisher wurde in keinen Studien die Wirksamkeit einer vollständigen Blasenentfernung direkt mit einer blasenerhaltenden Therapie verglichen. Indirekte Vergleiche von Studien, die diese Therapien einzeln untersucht haben, lassen jedoch vermuten: Abhängig von der Erkrankungssituation sind beide Behandlungsansätze gleich wirksam.
Transurethrale Resektion der Blase (TUR-B)
Bei der sogenannten transurethralen Elektroresektion von Blasengewebe (TUR-B) entfernt die Urologin oder der Urologe den Blasentumor möglichst vollständig mit einer Elektroschlinge durch die Harnröhre. Dieses Verfahren wird auch bei Patientinnen und Patienten mit oberflächlichen Blasentumoren eingesetzt.
Strahlentherapie und Chemotherapie kombiniert
2 bis 4 Wochen nach der TUR-B bekommen die Patienten eine Kombination aus Strahlen- und Chemotherapie (Radiochemotherapie).
Die Chemo-Medikamente (Zytostatika) machen den Blasentumor gegenüber einer Bestrahlung empfindlicher.
Die Chemotherapie erhalten Betroffene über einen Tropf in die Vene. Sir wirkt im ganzen Körper. Als Wirkstoff kommt entweder Cisplatin oder eine Kombination von 5-Fluoruracil und Mitomycin C infrage.
So wird der Behandlungserfolg kontrolliert
Entweder schon während der Radiochemotherapie oder nach Abschluss der blasenerhaltenden Therapie kontrollieren die Ärzte den Therapieerfolg.
Dafür entnehmen sie bei einer erneuten Blasenspiegelung Gewebeproben und lassen sie unter dem Mikroskop untersuchen. Denn: Auch, wenn die Schleimhaut an der Stelle des ursprünglichen Tumors bei der Spiegelung unauffällig erscheint, schließt das Tumorreste in der Tiefe nicht sicher aus.
- Ist unter dem Mikroskop kein Resttumor mehr erkennbar, erhalten Betroffene im weiteren Verlauf eine lebenslange Nachsorge mit Kontroll-Blasenspiegelungen.
- Ist mikroskopisch ein Resttumor nachweisbar, empfehlen Fachleute, die Blase nun doch sicherheitshalber komplett zu entfernen. Das Fachwort dafür heißt "Salvage-Zystektomie" (salvage engl. für "Rettung"). Eine Heilung ist dann immer noch möglich, allerdings können mehr Komplikationen auftreten, als wenn die Blase direkt entfernt worden wäre.
Metastasen behandeln: Immuntherapie und Chemotherapie
Hat der Blasenkrebs bei Patientinnen oder Patienten gestreut, versuchen die Ärzte, das Fortschreiten der Tumorerkrankung hinauszuzögern und Beschwerden zu lindern. Eine Heilung ist dann nicht mehr möglich. Fachleute sprechen von einer palliativen Therapie.
Systemische Krebstherapie: Chemotherapie und Immuntherapie
Hat die Patientin oder der Patient Metastasen, setzen Ärzte Krebsmedikamente ein, die im ganzen Körper wirken – eine sogenannte systemische Therapie. Infrage kommen eine Chemotherapie oder eine Immuntherapie.
Wichtig zu wissen
Die Behandlung sollte in einem erfahrenen Zentrum von Urologen, Chirurgen, Radiologen und Onkologen gemeinsam geplant werden.
Ansprechpartner an spezialisierten Kliniken finden Sie in der Blasenkrebs-Übersicht.
Chemotherapie: Wenn möglich, bekommen Betroffene eine Cisplatin-haltige Kombinationstherapie. Um das zu entscheiden, untersuchen Ärzte vorab den allgemeinen Gesundheitszustand und die Herz-, Nerven- und Nierenfunktion sowie das Hörvermögen. All das sind Körperfunktionen, die Cisplatin durch Nebenwirkungen besonders beeinträchtigen kann.
Kommt Cisplatin aus medizinischen Gründen nicht infrage, gibt es noch andere Chemotherapie-Medikamente. Alternativ ist auch eine Immuntherapie mit einem Immun-Checkpoint-Hemmer möglich.
Immuntherapie: Bei Blasenkrebs mit Metastasen können Ärzte Immun-Checkpoint-Hemmer bislang nur verordnen, wenn die Betroffenen Cisplatin nicht erhalten können. Darüber hinaus muss im Tumor der Biomarker PD-L1 vermehrt nachweisbar sein. Als Wirkstoffe stehen bislang Pembrolizumab und Atezolizumab zur Verfügung.
Wird die Blase entfernt, wenn schon bei der Diagnose Metastasen gefunden werden? In der Regel wird die Harnblase dann nicht entfernt. Wenn der Blasenkrebs aber Beschwerden verursacht, wie beispielsweise Schmerzen oder Blutungen, kann das Behandlungsteam den Betroffenen eine operative Entfernung der Blase anbieten.
Überwachung der Therapie: Eine medikamentöse Chemo- oder Immuntherapie wirkt in der Regel nur für einen begrenzten Zeitraum. Deshalb empfehlen Fachleute, den Krankheitsverlauf während der Behandlung regelmäßig durch bildgebende Verfahren zu überwachen. So können Ärzte die Therapie, wenn nötig, anpassen.
Zum Weiterlesen
Mehr Informationen zur Chemotherapie, möglichen Nebenwirkungen und wie man sie lindern kann, finden Sie auf der Seite Chemotherapie-Medikamente: Wirkstoffe und Nebenwirkungen.
Informationen zur Immuntherapie und zu typischen Nebenwirkungen von Immun-Checkpoint-Hemmern lesen Sie unter Immuntherapie gegen Krebs.
Zum Herunterladen und Ausdrucken:
Informationsblatt Immuntherapie gegen Krebs: Die körpereigene Abwehr nutzen (PDF)
Informationsblatt Fortgeschrittene Krebserkrankung: Behandlung, Pflege und Betreuung (PDF)
Unterstützende Behandlung und palliative Versorgung

Auch wenn keine Therapie mehr gegen Blasenkrebs wirkt, gibt es für Patientinnen und Patienten weitere Behandlungsmöglichkeiten.
Dann sind die Ziele,
- Beschwerden der Krebserkrankung zu lindern, wie beispielsweise Schmerzen.
- Belastungen zu vermeiden: Es finden keine weiteren Behandlungen mehr statt, die das Tumorwachstum bremsen, aber schwere Nebenwirkungen haben.
- Unterstützung zu bieten: Sowohl den Patientinnen und Patienten als auch ihren Angehörigen kann eine pflegerische und psychosoziale Begleitung helfen.
Wo Unterstützung finden?
Für Betroffene mit einer metastasierten Krebserkrankung, aber auch für ihre Angehörigen ist es wichtig, sich rechtzeitig Unterstützung zu suchen:
- Eine Hilfe für Betroffene und Angehörige bieten die entsprechenden Texte der Rubrik Krebs und Psyche.
- Mögliche Ansprechpartner haben wir im Informationsblatt Psychoonkologische Hilfe bei Belastungen (PDF) zusammengestellt.
Wie man alles Notwendige organisiert und wer dabei hilft, erläutert eine Übersicht unter Häusliche Krankenpflege.
Quellen und Links für Interessierte und Fachkreise
Der Krebsinformationsdienst hat zur Erstellung des Textes im Wesentlichen auf die S3-Behandlungsleitlinie deutscher Fachgesellschaften zurückgegriffen. Diese und weitere Quellen sowie nützliche Links sind in der Übersicht zum Thema Blasenkrebs aufgeführt.
Reviews und Leitlinien
Witjes JA, Babjuk M, Bellmunt J, Bruins HM, De Reijke TM, De Santis M, Gillessen S, James N, Maclennan S, Palou J et al. EAU-ESMO Consensus Statements on the Management of Advanced and Variant Bladder Cancer-An International Collaborative Multistakeholder Effort†: Under the Auspices of the EAU-ESMO Guidelines Committees. Eur Urol. 2020 Feb;77(2):223-250. doi: 10.1016/j.eururo.2019.09.035.
Fachartikel
Boeri L, Soligo M, Frank I, Boorjian SA, Thompson RH, Tollefson M, Quevedo FJ, Cheville JC, Karnes RJ. Cigarette smoking is associated with adverse pathological response and increased disease recurrence amongst patients with muscle-invasive bladder cancer treated with cisplatin-based neoadjuvant chemotherapy and radical cystectomy: a single-centre experience. BJU Int. 2019 Jun;123(6):1011-1019. doi: 10.1111/bju.14612.
Chu AT, Holt SK, Wright JL, Ramos JD, Grivas P, Yu EY, Gore JL. Delays in radical cystectomy for muscle-invasive bladder cancer. Cancer. 2019 Jun 15;125(12):2011-2017. doi: 10.1002/cncr.32048.
Dunst J. Organerhaltende Therapie des Harnblasenkarzinoms. Strahlenther Onkol. 2020 Jun;196(6):576-578. doi: 10.1007/s00066-020-01608-w.
Grimm MO et al. Therapie des muskelinvasiven und fortgeschrittenen Harnblasenkarzinoms. Onkologe. 2021. 27:291–302. doi: 10.1007/s00761-021-00898-8.
Grivas P, Yu EY. Role of Targeted Therapies in Management of Metastatic Urothelial Cancer in the Era of Immunotherapy. Curr Treat Options Oncol. 2019 Jun 28;20(8):67. doi: 10.1007/s11864-019-0665-y.
Jiang DM, Chung P, Kulkarni GS, Sridhar SS. Trimodality Therapy for Muscle-Invasive Bladder Cancer: Recent Advances and Unanswered Questions. Curr Oncol Rep. 2020 Feb 1;22(2):14. doi: 10.1007/s11912-020-0880-5.
Vashistha V, Wang H, Mazzone A, Liss MA, Svatek RS, Schleicher M, Kaushik D. Radical Cystectomy Compared to Combined Modality Treatment for Muscle-Invasive Bladder Cancer: A Systematic Review and Meta-Analysis. Int J Radiat Oncol Biol Phys. 2017 Apr 1; 97(5): 1002-1020. doi: 10.1016/j.ijrobp.2016.11.056.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.