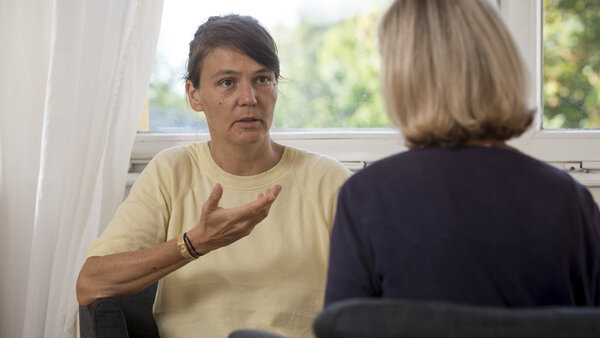- Ein Lymphödem kann als Symptom während oder nach einer Krebserkrankung auftreten und die Lebensqualität Betroffener stark beeinträchtigen.
- Professionelle Ansprechpartner, aber auch Selbsthilfegruppen unterstützen Krebspatienten im Umgang mit einem Lymphödem im Alltag.
- Für einige Lebensbereichen sind im folgenden Text Antworten auf häufige Fragen Betroffener mit einem Lymphödem zusammengefasst: vom Blutdruckmessen über Ernährung und Massagen bis hin zu Urlaubsreisen.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Welche Ansprechpartner helfen bei einem Lymphödem weiter?
Zum Weiterlesen
Hausarzt: Zeigt sich ein Lymphödem erst längere Zeit nach einer Krebserkrankung, sollten Betroffene zunächst zum Hausarzt gehen. Dieser wird erste Untersuchungen durchführen und eine Patientin oder einen Patienten bei Bedarf entweder wieder zu den behandelnden Krebsärzten oder zu Spezialisten für die Ödemtherapie überweisen.
Facharzt: Einen "Facharzt für Lymphödeme nach Krebs" gibt es nicht. Erfahrung damit haben aber fast alle Ärzte, die sich auf die Behandlung von Krebspatienten spezialisiert haben. Ansprechpartner ist daher vorrangig der Facharzt, der sich um die Tumortherapie kümmert.
Physiotherapeut: Neben dem behandelnden Arzt sind auch Physiotherapeuten wichtige Ansprechpartner. Sie führen bei den Betroffenen die manuelle Lymphdrainage durch, legen während der ersten Entstauungsphase die Kompressionsbandagen an und geben Tipps für unterstützende Maßnahmen im Alltag.
Während der Reha: Treten während einer stationären oder ambulanten Rehabilitation erste Anzeichen einer Schwellung auf, stehen Patienten vor Ort Ansprechpartner zur Verfügung.
Sanitätshaus und Apotheke: Bei praktischen Fragen zu Hilfsmitteln, wie etwa Bandagematerial zum Wickeln oder Kompressionsstrümpfen, sind Sanitätshäuser und Apotheken die wichtigsten Ansprechpartner. Sie geben Tipps, wie die Hilfsmittel im Alltag richtig eingesetzt werden.
Pflegedienst und Sozialstation: Patienten, die im Alltag Unterstützung benötigen, etwa beim Anlegen von Bandagen oder bei der Hautpflege, können Hilfe durch Pflegedienste und Sozialstationen erhalten.
Wie geht es Zuhause weiter?

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Psychische Belastung durch Lymphödeme: Für Patientinnen und Patienten können ausgeprägte Lymphödeme nicht nur eine körperliche, sondern auch eine große psychische Belastung darstellen. Die Behandlung eines Lymphödems schließt sich meist direkt an eine Krebstherapie an. Viele Betroffene haben das Gefühl, dass sie nicht zur Ruhe kommen können.
Die Schwellungen sowie die Kompressionsverbände oder -strümpfe beeinträchtigen häufig das Körperbild. Insbesondere Patienten mit Kopf-Hals-Lymphödemen können stark unter ihrem veränderten Aussehen leiden.
Hinzu kommt: Die fortlaufend notwendigen Behandlungen verlangen Betroffenen viel Disziplin und Durchhaltevermögen ab. Manche Patienten sind in Alltag und Beruf stark eingeschränkt und ziehen sich dann nicht selten aus dem sozialen Leben zurück.
Weitere Hilfsangebote für Betroffene
Menschen, die infolge ihrer Krebserkrankung psychisch belastende Situationen bewältigen müssen und dabei Hilfe brauchen, können sich an folgende Stellen wenden:
Wo erhält man Kompressionsmaterialien und Hilfsmittel?

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Die Erstversorgung eines Lymphödems erfolgt bei Bedarf schon in der Klinik, die die Krebsbehandlung durchführt. Tritt ein Lymphödem später auf, verordnet der behandelnde Arzt Bandagen und Polstermaterialien, Kompressionskleidung und gegebenenfalls auch sogenannte Anziehhilfen. Damit nicht zu viel oder zu wenig Druck auf das Lymphödem ausgeübt wird, legt der Arzt in seinem Rezept die Kompressionsklasse fest. Damit ist die Festigkeit der Bandagen oder "Strümpfe" gemeint.
In Sanitätshäusern und Apotheken erhalten Patienten mit diesem Rezept die nötigen Hilfsmittel. Die Mitarbeiter messen die betroffene Körperregion aus, wählen passende Materialien aus, erstellen einen Kostenvoranschlag für die Krankenversicherung und bestellen geeignete Kompressionsware.
- Apotheken und Sanitätshäuser geben Ihnen Tipps rund um das Thema Kompressionskleidung.
Wer bezahlt die Behandlung eines Lymphödems?
Die gesetzlichen Krankenkassen bezahlen Maßnahmen zur Vorbeugung und Behandlung eines Lymphödems. Dafür verordnet der behandelnde Arzt Heilmittel, wie die von einem Physiotherapeuten durchgeführte manuelle Lymphdrainage, oder Hilfsmittel, etwa Kompressionsmaterialien und dazu passende Anziehhilfen.
Gesetzlich Versicherte müssen einen Teil der Kosten für diese Heil- und Hilfsmittel selbst tragen. Über die Höhe informieren die Krankenkassen. Sie sind auch Ansprechpartner, wenn es darum geht, wie Patienten von Zuzahlungen befreit werden können.
Bei privatversicherten Patienten mit Lymphödem regelt der jeweilige Vertrag, wie die Kostenerstattung für die Lymphödemtherapie aussieht.
Bei Behilfeberechtigten gelten die entsprechenden gesetzlichen Regelungen.
Zum Weiterlesen
Was hilft, wenn der Kompressionsstrumpf "zwickt“?
Betroffene mit einem Lymphödem sollten Kompressionstrümpfe, Armstrümpfe und andere Kompressionsmaterialien regelmäßig tragen, bei schweren Ödemen unter Umständen sogar nachts.
Die Strümpfe müssen passen
Wichtig
Nur qualifizierte Sanitätshäuser oder Fachleute in Praxen und Kliniken dürfen geeignete Hilfsmittel ausmessen und beim Hersteller bestellen.
Kompressionskleidung darf weder drücken oder einschneiden, noch sollte sie zu locker sitzen oder verrutschen.
Wenn die Kompressionsmaterialien nicht richtig passen, empfiehlt sich ein Gespräch mit dem Arzt oder Ansprechpartnern für die häusliche Pflege. Diese geben Tipps, worauf beim Anziehen und Tragen zu achten ist.
Manchmal müssen die Strümpfe auch ausgetauscht werden, weil sich das Ödem verändert hat oder die Kompressionsmaterialien nicht mehr die notwendige Qualität aufweisen.
Wenn das Anziehen schwierig ist
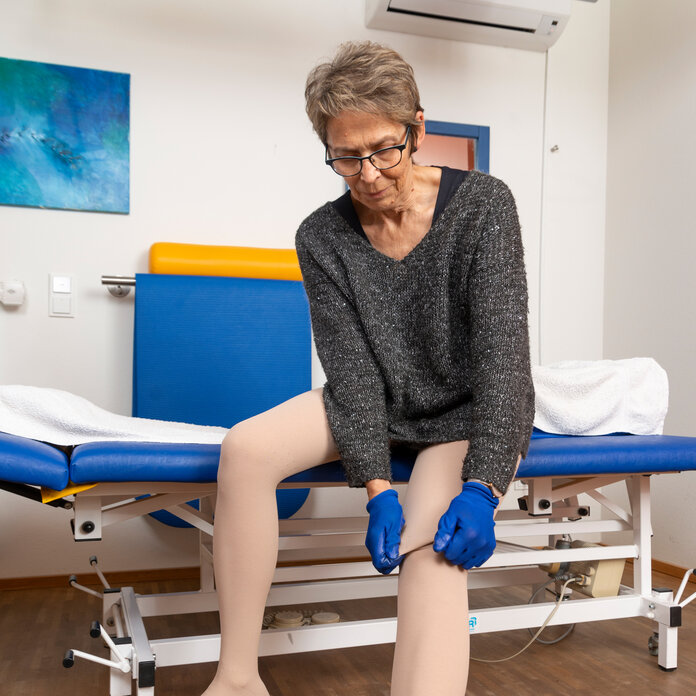
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Für viele Betroffene ist das Anziehen von Kompressionsstrümpfen mühsam und anstrengend. In diesem Fall können Mitarbeiter von Sanitätshäusern, Pflegefachkräfte, Physiotherapeuten sowie Ärzte Tipps geben, wie es leichter geht.
Es gibt "Anziehhilfen", die über Rezept erhältlich sind, etwa spezielle Greifzangen oder Strumpfanzieher. Schon das Tragen von Gummihandschuhen kann das Anziehen eines Arm- oder Beinstrumpfes erleichtern, weil sich der Strumpf damit besser festhalten lässt.
Hilft bei einem Lymphödem eine Diät oder weniger zu trinken?
Es gibt keine spezielle Diät, mit der Betroffene ein Lymphödem vermeiden oder Einfluss auf ein bestehendes Lymphödem nehmen können. Auch nützt es nichts, zum Beispiel auf Salz völlig zu verzichten.
Fachleute raten zu einer abwechslungsreichen Ernährung mit viel Obst und Gemüse. Das trägt auch zu einem gesunden Körpergewicht bei. Wissenschaftliche Studien an Brustkrebspatientinnen zeigen, dass Übergewicht das Risiko steigert, ein Lymphödem zu entwickeln.
- Hinweise zur Ernährung finden Sie im Informationsblatt “Ernährung bei Krebs: Was ist wichtig?” (PDF).
Nahrungsergänzungsmittel empfiehlt keine der aktuellen Leitlinien zur Krebsbehandlung – auch nicht bei einem Lymphödem. Von ihnen können sogar Risiken ausgehen, wenn sie zu Wechselwirkungen mit Arzneimitteln führen.
Ausreichend trinken
Weniger zu trinken ist zur Behandlung eines Lymphödems nicht wirksam. Dadurch geht die Flüssigkeitsansammlung im Gewebe nicht zurück.
Wer zu wenig trinkt, kann außerdem Kreislaufprobleme bekommen und Nieren und Blase schaden.
Sind Entwässerungstabletten bei einem Lymphödem hilfreich?
Lexikon
Diuretika sind Arzneimittel, die eine verstärkte Ausschwemmung von Flüssigkeit durch den Urin bewirken.
Entwässerungstabletten – auch Diuretika genannt – sind bei der Behandlung eines Lymphödems nicht wirksam. Die Flüssigkeit, die bei Lymphödemen im Zwischenzellgewebe eingelagert wird, besteht nicht einfach nur aus Wasser. Sie enthält viel Eiweiß. Das eingelagerte Eiweiß bei Lymphödemen können Diuretika nicht entfernen.
Entwässerungstabletten verordnen Ärzte nur dann bei Krebspatienten mit einem Lymphödem, wenn neben dem Lymphstau noch weitere Erkrankungen vorliegen, zum Beispiel Bluthochdruck, eine Herzschwäche oder eine Nierenerkrankung.
Schaden Blutdruckmessen oder Blutentnahmen dem betroffenen Arm?
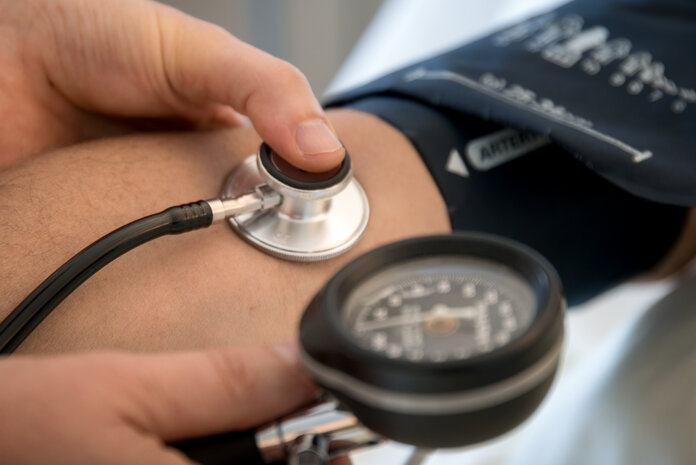
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Unter Experten gibt es widersprüchliche Meinungen zu der Frage, ob der Druck einer Blutdruckmanschette oder des Stauschlauchs beim Blutabnehmen Auswirkungen auf ein bestehendes Lymphödem haben.
Manche Fachleute raten Brustkrebspatientinnen auch Jahre nach einer Krebsbehandlung immer noch davon ab, am betroffenen Arm den Blutdruck messen, Blut abnehmen oder Kanülen in die Venen legen zu lassen. Sie wollen dadurch vermeiden, dass großer Druck einen vorhandenen Lymphstau verstärken und zu kleinsten Verletzungen führen kann und dadurch ein Lymphödem entsteht oder fortschreitet.
Allerdings ist bislang nicht wissenschaftlich belegt, dass diese Maßnahmen tatsächlich ein Lymphödem verursachen. Betroffene sollten ihren behandelnden Arzt fragen, was in ihrem persönlichen Fall sinnvoll ist.
Können Massagen einen Tumor aktivieren?
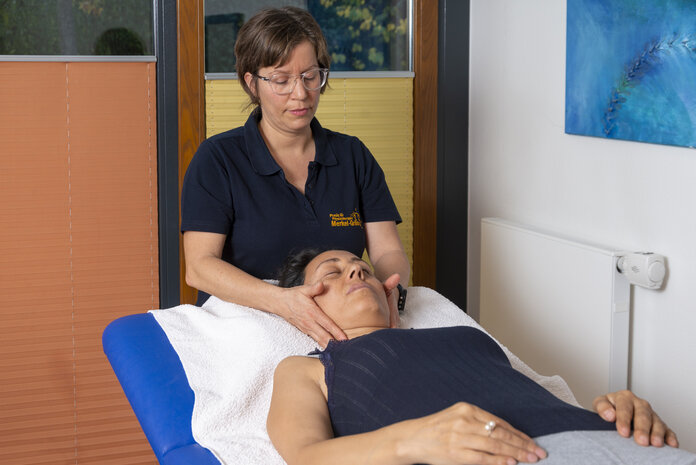
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Dass Lymphdrainage, Massagen oder andere physikalische Verfahren – durch den Druck auf einen Tumor – die Tumoraktivität und die Verbreitung von Metastasen beeinflussen, ist rein theoretisch denkbar.
Im Einzelfall ist dies aber unwahrscheinlich und durch Studien auch nicht belegt. Einige Untersuchungen haben dagegen gezeigt, dass Massagen bei manchen Brustkrebspatientinnen therapeutische Wirkung haben und Schmerzen lindern können.
Besonderheiten bei Kopf-Hals-Tumoren
Bei Kopf-Hals-Tumoren können Fachleute bisher nicht sicher ausschließen, dass eine Lymphdrainage das Risiko von Metastasen nicht doch erhöht. Diese Annahme stützt sich jedoch lediglich auf Einzelfallbeobachtungen. Ob eine Lymphdrainage verbliebene Krebszellen tatsächlich in gesundes Gewebe drängt, konnten Forscher bisher weder experimentell noch klinisch nachweisen.
Nutzen und Risiken abwägen: Gerade Patienten mit Kopf-Hals-Tumoren leiden abhängig von ihrer Behandlungsform manchmal unter schweren Lymphödemen im Gesicht, die sich ohne Drainage nicht von alleine zurückbilden. Daher sollten sie gemeinsam mit ihrem Arzt überlegen, ob der Nutzen nicht größer als das Risiko ist. Denn: Meist ist die Lymphdrainage unbedingt notwendig, um die Beschwerden zu lindern.
Sind Reisen mit Lymphödem oder bei Lymphödemrisiko erlaubt?
Grundsätzlich können Patienten mit einem erhöhten Lymphödem-Risiko oder einem bestehenden Lymphödem reisen und auch fliegen. Sie sollten aber mit ihrem Arzt Rücksprache halten, wenn sie eine längere Fahrt oder einen Flug planen, und einige Punkte berücksichtigen.
- Lange Reisen: Langes Sitzen und einengende Sitzpositionen verlangsamen die Blutzirkulation und den Lymphfluss. Dadurch kann es zu einem verstärkten Lymphstau kommen: Die empfindlichen Gliedmaßen schwellen an. Fachleute empfehlen deshalb Patienten mit Ödemneigung, während langer Reisen Kompressionsstrümpfe oder -bandagen zu tragen. Auch sollen sie sich so hinsetzen, dass der Lymphabfluss nicht behindert ist, beispielsweise indem sie beim Sitzen die Beine nicht übereinanderschlagen.
- Reisen in warme Länder: Bei Patienten mit bestehendem Lymphödem können ungewohnt hohe Temperaturen einen Lymphstau verstärken. Die bei einem Lymphödem gespannte Haut reagiert außerdem besonders empfindlich auf UV-Strahlen. Deshalb ist ein guter Sonnenschutz wichtig.
Zum Weiterlesen
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Fachgesellschaft
Die Deutsche Gesellschaft für Phlebologie und Lymphologie bietet auf ihrer Internetseite Tipps für den Umgang mit einem Lymphödem.
Selbsthilfegruppen
- Linktipps für verschiedene Selbsthilfegruppen gibt es von der Deutschen Gesellschaft für Lymphologie.
- Eine Standort-Karte für Selbsthilfegruppen bietet die Lymphselbsthilfe e.V.
Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind in der Übersicht zum Thema Lymphödem aufgeführt.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.