- Mögliche Nebenwirkungen einer Krebsbehandlung sind Entzündungen der Mundschleimhaut, Mundtrockenheit und Schäden am Kieferknochen.
- Wer die Krebstherapie mit gesunden Zähnen und Zahnfleisch beginnt und während der Behandlung auf gute Zahnpflege und Mundhygiene achtet, leidet weniger unter Nebenwirkungen und schützt die Zähne langfristig.
- Zahnbürste, Zahnpasta, Mundspülung und Medikamente: Wir informieren, was Sie und Ihre Zahnärztin oder ihr Zahnarzt tun können, um Nebenwirkungen der Krebstherapie vorzubeugen oder sie zu behandeln.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Vor der Krebsbehandlung: Zahnprobleme behandeln
![Untersuchung bei der Zahnärztin, © Svitlana Hulko, iStock Vor dem Beginn einer Krebsbehandlung sollen Betroffene bestehende Zahnprobleme behandeln lassen [Symbolbild].](/fileadmin/_processed_/b/9/csm_zahnaerztin-patientin-alt-behandlung_3566be47d9.jpg)
Bild: © Svitlana Hulko, iStock
Wer die Krebsbehandlung mit gesunden Zähnen und gesundem Zahnfleisch beginnt, leidet weniger unter den möglichen Nebenwirkungen.
Daher empfehlen Fachleute Krebserkrankten, vor Behandlungsbeginn eine Zahnarztpraxis aufzusuchen. Die Zahnärztin oder der Zahnarzt untersuchen Zähne und Zahnfleisch und führen bei Bedarf notwendige Maßnahmen durch, beispielsweise:
- Zahnstein entfernen
- Zahnfleischentzündungen behandeln
- Karies behandeln
- stark geschädigte Zähne ziehen
- Zahnkanten glätten
- Prothesen auf Druckstellen prüfen und anpassen
- fluoridhaltige Lacke oder Gele zur Kariesvorbeugung und zum Schutz der Zähne vor Säuren auftragen
Werden Sie selbst aktiv:
- Sie können den Nebenwirkungen der Krebsbehandlung selber durch gute Zahnpflege und Mundhygiene vorbeugen.
- Wenn Sie metallhaltige Füllungen oder Zahnersatz haben, die die Mundschleimhaut berühren, sollten Sie während einer Bestrahlung im Kopf- und Halsbereich zum Schutz der Mundschleimhaut eine Strahlenschutzschiene (Weichgewebsretraktor) tragen. Eine individuell angepasste Schiene fertigt Ihre Zahnarztpraxis für Sie an.
Während der Krebstherapie: Zähne und Mund pflegen

Bild: © Daisy-Daisy, iStock
Während der Krebstherapie kann die Zahn- und Mundpflege unangenehm oder sogar schmerzhaft sein. Trotzdem sollen Patientinnen und Patienten an ihre individuelle Situation angepasst damit weitermachen – auch wenn es möglicherweise schwerfällt oder schmerzt. Denn eine gute Zahnpflege und Mundhygiene schützt die Zähne langfristig und beugt zudem Nebenwirkungen einer Krebsbehandlung wie beispielsweise Schleimhautentzündungen oder Mundtrockenheit vor.
Welche Maßnahmen haben sich in der Praxis bewährt?
Wichtig zu wissen
Zahnärzte, Pflegepersonal und das behandelnde Ärzteteam informieren und beraten Sie zur Zahnpflege und Mundhygiene während der Krebsbehandlung.
Reinigen und pflegen Sie Zähne und Mundraum:
- Putzen Sie Ihre Zähne regelmäßig – möglichst nach jeder Mahlzeit.
- Verwenden Sie eine weiche Zahnbürste und eine milde, fluoridhaltige Zahncreme.
- Reinigen Sie die Zahnzwischenräume mit Bürstchen oder Zahnseide. Wichtig: Beginnen Sie nicht während einer Krebstherapie mit dem Reinigen der Zahnzwischenräume, wenn Sie dies bisher nicht getan haben. Es kann zu Zahnfleischblutungen kommen.
- Spülen Sie den Mund mehrmals täglich mit Wasser oder Kochsalzlösung. Manchmal bekommt man Spülungen mit anderen Inhaltsstoffen empfohlen. Achten Sie bei diesen Spülungen darauf, dass diese keinen Zucker, Alkohol oder Säure enthalten. Wenn Sie Tees zur Mundspülung verwenden möchten, achten Sie auf eine hygienische Zubereitung. Verwenden Sie keinen Kamillentee, da dieser den Mundraum austrocknet.
- Regen Sie die Speichelbildung an, beispielsweise, indem Sie zuckerfreien Kaugummi kauen.
Vermeiden Sie Reize und beugen Sie Schäden vor:
- Rauchen Sie nicht.
- Trinken Sie nach Möglichkeit keinen Alkohol.
- Verzichten Sie auf scharfe, säurehaltige und sehr heiße Speisen und Getränke.
- Meiden Sie scharfkantige, sehr trockene und bröselige Speisen.
Verwechseln Sie Ihre Schienen nicht
Strahlenschutzschiene (Weichgewebsretraktor): Tragen Sie diese Schiene während der Bestrahlung, um die Mundschleimhaut zu schützen.
Fluoridierungsschiene: Verwenden Sie diese Schiene, um täglich fluoridhaltige Gele zum Schutz vor Karies auf die Zähne aufzutragen.
Zu beachten bei einer Strahlentherapie im Kopf-Hals-Bereich:
- Tragen Sie Ihre Zahnprothesen im Alltag so wenig wie möglich, da es an den Druckstellen schneller zu Entzündungen kommen kann.
- Tragen Sie Ihre Strahlenschutzschienen während der Bestrahlung, wenn Sie metallhaltige Füllungen oder Zahnersatz haben, die die Mundschleimhaut berühren.
- Tragen Sie zum Kariesschutz Ihrer Zähne täglich abends nach dem Zähneputzen ein fluoridhaltiges Gel auf Ihre Zähne auf. Verwenden Sie dafür eine von Ihrer Zahnarztpraxis für Sie individuell angefertigte Fluoridierungsschiene. Wichtig: Auch nach der Krebstherapie sollten Sie Ihre Zähne weiterhin fluoridieren, um sie langfristig vor Karies zu schützen.
Bei einigen Behandlungs-Methoden und Medikamenten gibt es zusätzliche Vorbeugemaßnahmen. Welche Maßnahmen bei Ihnen wie und wann notwendig sind, erfahren Sie von ihren behandelnden Ärztinnen, Ärzten oder Pflegefachleuten.
Was können Sie tun, wenn trotz regelmäßiger Pflege Nebenwirkungen auftreten? Dann sollten Sie mit Ihrem behandelnden Ärzteteam sprechen. Denn: Es gibt verschiedene Möglichkeiten, Nebenwirkungen gezielt zu behandeln und die Lebensqualität zu verbessern
Mundpflege bei Krebs: Tipps für den Alltag
Alle weiteren Video der Reihe “Leben mit Krebs” finden Sie auf unserem YouTube-Kanal.
Entzündungen der Mundschleimhaut: Behandeln und weiter pflegen
Wichtig zu wissen
Eine Mukositis kann nicht nur im Mund- und Rachenraum auftreten. Auch der gesamte Verdauungstrakt sowie die Schleimhaut der Blase, der Genitalorgane oder die Bindehaut der Augen können betroffen sein.
Eine Chemotherapie greift häufig die Schleimhautzellen an. Auch eine Bestrahlung kann Schleimhautzellen schädigen, wenn diese im bestrahlten Körperbereich liegen. Durch eine solche Schädigung der Zellen kann eine Schleimhautentzündung, eine sogenannte Mukositis, entstehen.
Eine Schleimhautentzündung im Mund kann sehr belastend sein und die Lebensqualität erheblich beeinträchtigen, beispielsweise durch starke Schmerzen beim Essen und Trinken. Ist die Mukositis sehr stark ausgeprägt, muss eine Patientin oder ein Patient unter Umständen sogar die Krebsbehandlung unterbrechen.
Schleimhautentzündungen vorbeugen und behandeln
Einer Mukositis vorbeugen: Patientinnen und Patienten können einer Schleimhautentzündung im Mund vorbeugen, indem sie Zahnprobleme vor Beginn der Krebstherapie behandeln lassen und vor, während und nach der Therapie auf gute Mundhygiene und Zahnpflege achten.
- Wichtig: Überprüfen Sie Ihren Mundraum regelmäßig und notieren Sie sich Veränderungen und Beschwerden beim Essen, Trinken, Sprechen oder Schlucken.
Eine Schleimhautentzündung behandeln: Bei einer Mukositis ist es wichtig, den Mundraum und die Zähne individuell an die vorliegende Entzündung angepasst weiter zu pflegen. Ihr behandelndes Ärzteteam, das Pflegepersonal und Ihre Zahnärztin oder Zahnarzt beraten und unterstützen Sie bei Beschwerden und Schmerzen und beraten Sie zu für Ihre Situation passenden Möglichkeiten zur Mund- und Zahnpflege.
Was hilft gegen Schmerzen?
- Haben Betroffene Schmerzen beim Essen und Trinken, so können sie ihre Ernährung anpassen, beispielsweise, indem sie Speisen mit einer breiigen Konsistenz essen.
- Leichte Schmerzen können lokal im Mund mit schmerzmittelhaltigen Gelen oder Spülungen behandelt werden.
- Bei starken Schmerzen können Patientinnen und Patienten Schmerzmittel einnehmen.
- Möglicherweise auftretende Infektionen mit Bakterien oder Pilzen können Ärztinnen und Ärzte mit Medikamenten behandeln.
Mundtrockenheit: Trinken und weitere Behandlungsmöglichkeiten
Mundtrockenheit (Xerostomie) entsteht, wenn Speichel im Mund fehlt. Sie kann eine Folge von Flüssigkeitsmangel sein. Sie kann aber auch als Nebenwirkung von Medikamenten auftreten oder eine Folge einer dauerhaften Schädigung der Speicheldrüsen durch die Krebsbehandlung sein, beispielsweise durch eine Strahlentherapie.
Wichtig zu wissen
Wer von Mundtrockenheit betroffen ist, hat ein höheres Risiko für Entzündungen der Mundschleimhaut und des Zahnfleisches, für Karies und für Infektionen der Mundhöhle.
Speichel verdünnt die Nahrung und wehrt Krankheitserreger ab. Im Speichel enthaltene Stoffe sind zudem wichtig für die Gesundheit der Zähne.
Wenn Speichel fehlt:
- fühlt sich der Mund trocken und klebrig an.
- kann Mundgeruch auftreten.
- kann sprechen, schlucken und kauen schmerzhaft sein.
Mundtrockenheit vorbeugen und behandeln

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Mundtrockenheit vorbeugen: Gute und regelmäßige Zahnpflege und Mundhygiene beugen der Mundtrockenheit und ihren Folgen vor.
Mundtrockenheit behandeln: Wichtig ist, viel zu trinken und den Mundraum immer feucht zu halten, beispielsweise durch kleine Schlucke Wasser, Wassersprays oder feuchte Tupfer.
Die Speichelproduktion kann durch Kauen von zuckerfreiem Kaugummi angeregt werden. Produzieren die Speicheldrüsen keinen Speichel mehr, können Betroffene Speichelersatzprodukte verwenden.
Da Speichelmangel das Risiko für Karies erhöht, sollten Patientinnen und Patienten mit Mundtrockenheit ihre Zähne regelmäßig von einer Zahnärztin oder einem Zahnarzt kontrollieren lassen. Auch auf die Therapie abgestimmte Maßnahmen sind wichtig, beispielsweise Strahlenschutzschienen und Fluoridierung der Zähne bei einer Bestrahlung.
Zum Weiterlesen
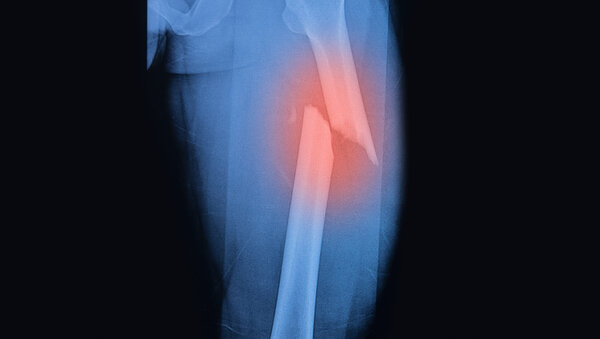
Bei Bisphosphonaten und Denosumab: Den Kieferknochen schützen
Manche Medikamente wie etwa sogenannte Bisphosphonate, der Antikörper Denosumab oder weitere zielgerichtete Therapien können eine seltene Nebenwirkung haben: Das Knochengewebe im Kiefer kann frei liegen und absterben. Dies bezeichnet man als Osteonekrose des Kiefers, auch Kiefernekrose genannt.
Mögliche Beschwerden sind beispielsweise
- Schmerzen im Kiefer
- Schleimhautschwellungen und Wunden
- wackelnde Zähne
- Gefühlsstörungen und Missempfindungen im Mundraum
Einer Kiefernekrose vorbeugen und behandeln
Vor Behandlungsbeginn vorbeugen: Für die Betroffenen ist es besonders wichtig, Probleme an Zahnfleisch und Zähnen vor Beginn der Krebsbehandlung durch eine Zahnärztin oder einen Zahnarzt behandeln zu lassen. Patientinnen und Patienten können das Risiko für eine Kiefernekrose durch gute Zahnpflege und Mundhygiene verringern.
Während und nach der Behandlung müssen Patientinnen und Patienten ihrer behandelnden Zahnarztpraxis sagen, dass sie Bisphosphonate oder Denosumab einnehmen oder eingenommen haben. Umfangreiche Zahnbehandlungen nimmt die Zahnärztin oder der Zahnarzt dann nur mit besonderer Vorsicht vor. Eine Kariesbehandlung und das Austauschen von Füllungen sind dagegen meist unproblematisch.
Liegt bereits eine Kiefernekrose vor, können Betroffene Antibiotika einnehmen oder den Mund mit antibakteriell wirkenden Lösungen spülen. Die Zahnärztin oder der Zahnarzt können bei Bedarf erkranktes Gewebe auch operativ entfernen.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Supportive Therapie bei onkologischen PatientInnen, Langversion 1.3, 2020, AWMF Registernummer: 032/054OL (Stand 03-2020, aufgerufen am 03.11.2022).
Informationen zur Vorbeugung und Behandlung von Nebenwirkungen einer Krebsbehandlung bietet auch die Patientenleitlinie Supportive Therapie des Leitlinienprogramms Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF).
Fachgesellschaften
Arbeitsgemeinschaft Supportive Maßnahmen in der Onkologie, Rehabilitation und Sozialmedizin (ASORS) der Deutschen Krebsgesellschaft e.V.: Merkblatt "Orale Mukositis", Aufgerufen am 03.11.2022.