- Ein Portkatheter (Port) ist ein Zugang von außen in eine Vene.
- Der Vorteil: Erhalten Krebspatientinnen und -patienten regelmäßig Medikamente in die Blutbahn, ist dies über den Port möglich – es muss nicht jedes Mal erneut in eine Vene gestochen werden.
- Ein Port wird in einer kleinen Operation unter der Haut eingesetzt.
Video zu unserer Online-Veranstaltung: Portsysteme
Als Teil unserer Veranstaltungsreihe "Verständlich informiert zu Krebs. Ihre Fragen – unsere Antworten" gab es bereits eine Veranstaltung zum Thema. Eine Expertin des Krebsinformationsdienstes sowie ein geladener Fachreferent beantworteten Fragen zu Portsystemen während der Krebsbehandlung.
- Eine Aufzeichnung der Veranstaltung vom 27.06.2024 finden Sie als Video auf unserem YouTube-Kanal.
Portkatheter: Was ist ein Port?

Bild: © NINUN, Shutterstock
Ein Portkatheter oder kurz "Port" ist ein dauerhafter Zugang in eine zentral gelegene Vene. Darüber können Patientinnen und Patienten zum Beispiel Infusionen erhalten. Das erleichtert länger dauernde Behandlungen, wie etwa eine Chemotherapie, da der Port immer wieder verwendet werden kann.
Der Port besteht aus einer kleinen, etwa 3 Zentimeter durchmessenden Kammer aus Metall oder Kunststoff mit einer Membran und einem flexiblen Schlauch, einem sogenannten Katheter. Die Kammer liegt unterhalb der Haut, der Schlauch mündet in eine herznahe Vene.
Gut zu wissen
Ein Port kann je nach Modell etwa 1.000- bis 3.000-mal angestochen werden. Das Behandlungsteam nutzt dafür spezielle Nadeln (Portnadeln), die die Membran nicht beschädigen.
Eine Portnadel kann manchmal auch für mehrere Tage im Port bleiben, um aufeinanderfolgende Infusionen zu erleichtern.
Wo befindet sich der Port?
Eingesetzt wird das Portsystem bei den meisten Betroffenen etwas unterhalb des Schlüsselbeins. Den kleinen Eingriff kann man in der Regel ambulant machen lassen. Dazu reicht eine örtliche Betäubung aus. Je nach Situation kommt eine leichte Schlafnarkose hinzu. Nach dem Einsetzen sieht man nur noch eine kleine Erhebung unter der Haut, die man mit den Fingern ertasten kann.
Ab wann kann der Port genutzt werden?
Das Portsystem kann im Prinzip sofort genutzt werden. Meist warten die behandelnden Ärztinnen und Ärzte damit aber, bis die Wunde vom Einsetzen des Ports nach einigen Tagen verheilt ist. Das vermeidet, dass Zytostatika oder andere Medikamente die Wundheilung behindern.
Welche Vorteile hat ein Port?

Bild: © KatarzynaBialasiewicz, Thinkstock
Ein Portsystem kann verschiedene Vorteile haben.
- Venen schonen: Chemotherapie-Medikamente reizen die Blutgefäße im Bereich der Einstichstelle und führen leicht zu Venenentzündungen. Einen Port zu haben, hat daher Vorteile während der Chemotherapie: Der Katheter mündet in eine größere, herznahe Vene, wo sich die Medikamente im stärkeren Blutstrom rasch verteilen. Das verringert die Gefahr von Entzündungen.
- Weniger schmerzhaft: Das Anstechen einer Vene kann für Patientinnen und Patienten schmerzhaft sein. Durch den Port gibt es einen dauerhaften Zugang – so vermeiden Ärztinnen und Ärzte das regelmäßige Anstechen neuer Venen.
- Geringeres Risiko für ein Paravasat: Anders als bei einem Zugang über eine Armvene kann man bei einem Port kaum daneben stechen. Die Gefahr, dass eine Infusion versehentlich ins Gewebe läuft und Entzündungen verursacht, ist deshalb geringer.
- Nicht nur für Chemotherapie-Medikamente nutzbar: Nicht nur Zytostatika kann man über den Port erhalten, sondern auch andere Medikamente – zum Beispiel viele Schmerzmittel oder auch Blutprodukte. Benötigen Betroffene eine künstliche (parentale) Ernährung, können sie diese ebenfalls als Infusionen über den Port erhalten. Bei Krebspatientinnen und -patienten mit schlecht zugänglichen Venen ist es manchmal auch eine Option, über den Port Blut abzunehmen.
Welche Nachteile hat ein Port?
Ein Port als dauerhafter Zugang in die Venen kann auch Risiken mit sich bringen.
- Infektionen: Infektionen des Portkatheters sind die häufigste Komplikation. Sehr schwere Infektionen können zu einer Sepsis ("Blutvergiftung") führen. Eine fachgerechte Nutzung und Pflege des Ports helfen, Infektionen vorzubeugen.
- Blutgerinnsel (Thrombosen): In einem Portkatheter oder im Blutgefäß, in dem er liegt, können sich Blutgerinnsel bilden. Sie können den Katheter oder die Venen "verstopfen". Eine solche Thrombose kann unbemerkt verlaufen, aber auch zu schwereren Komplikationen führen.
- Undichtigkeit: Wird ein Port undicht, können Infusionen in das Gewebe laufen und dort Entzündungen oder Schäden verursachen.
Gut zu wissen: Für viele dieser möglichen Komplikationen bei einem Port gibt es gute Behandlungsmöglichkeiten. Dazu zählen etwa eine Antibiotika-Therapie bei bakteriellen Entzündungen. Bei schwerwiegenden Folgen kann es jedoch sein, dass die Ärztinnen und Ärzte den Port wieder entfernen.
Soll ich mich für oder gegen einen Port entscheiden?
Patientinnen und Patienten können die Vorteile und Risiken eines Ports gegeneinander abwägen. Auch die behandelnden Ärztinnen und Ärzte können zum Portsystem in der individuellen Situation beraten.
Wie wird ein Port gepflegt?
Wie bei anderen venösen Zugängen gilt auch für den Port: Bei der Nutzung muss das Behandlungsteam bestimmte Hygiene-Regeln beachten. Vor einer Injektion oder Infusion muss das Pflegepersonal die Haut über der Einstichstelle sorgfältig desinfizieren. Um funktionsfähig zu bleiben, benötigt ein Portsystem außerdem eine gewisse Pflege.
- Gut zu wissen: Um die Pflege des Ports kümmert sich das medizinische Personal in der Klinik oder der Praxis – es ist nicht Aufgabe der Patientinnen und Patienten.
Wie oft muss ein Port gespült werden?
Port-Spülung
Wie und wie oft ein Port gespült werden muss, sollte man mit den behandelnden Ärztinnen und Ärzten besprechen.
Wenn ein Port benutzt wurde, sollte er auch gespült werden – also immer, wenn man Medikamente über den Port erhält oder wenn Blut über ihn abgenommen wird. Darum kümmert sich das Pflegepersonal.
Das verhindert, dass sich Blutgerinnsel im Kathetersystem bilden. Diese könnten nicht nur den Port verstopfen, sondern auch die angeschlossenen Venen. Symptome solcher Thrombosen sind schmerzhafte Schwellungen und Entzündungen.
Sollte ein Port auch gespült werden, wenn er länger nicht benutzt wird?
Hierzu liegen bisher keine einheitlichen Studienergebnisse vor. Bei der Frage, womit und wie oft ein Port gespült werden muss, richten sich Kliniken nach ihren bisherigen Erfahrungen und den Empfehlungen der Port-Hersteller.
Einige Experten halten die Spülung über das Ende der eigentlichen Behandlung hinaus nicht für notwendig. Manche Hersteller empfehlen eine Spülung alle 4 bis 6 Wochen. Viele Patientinnen und Patienten werden aber nur alle 3 Monate zum Spülen aufgefordert, in einigen Kliniken sogar seltener. Studien deuten darauf hin, dass eine Spülung alle 3 Monate ausreicht – umfangreichere Studien zu den Zeitabständen fehlen jedoch.
Rücksprache mit den Ärzten ist wichtig
Die Empfehlungen zum Spülen unterscheiden sich auch für die einzelnen Port-Modelle. Betroffene sollten daher mit ihrem Arzt oder ihrer Ärztin besprechen, ob und wie oft sie einen Termin zum Spülen benötigen.
Womit soll ein Port gespült werden?
In der Regel spülen oder "blocken" Ärztinnen und Ärzte den Port nach einer Infusion. Dazu füllen sie ihn mit einer Flüssigkeit, die verhindern soll, dass Keime in den Port gelangen. Dafür kommen insbesondere eine Kochsalzlösung sowie weitere Alternativen wie zum Beispiel eine Heparinlösung infrage.
Die Wahl der Lösung zum Spülen und Blocken hängt jedoch von der individuellen Situation ab.
- Insgesamt ist die Studienlage zum Spülen und Blocken der Ports sowie der geeigneten Lösung nicht eindeutig.
Wie lange kann der Port im Körper bleiben?
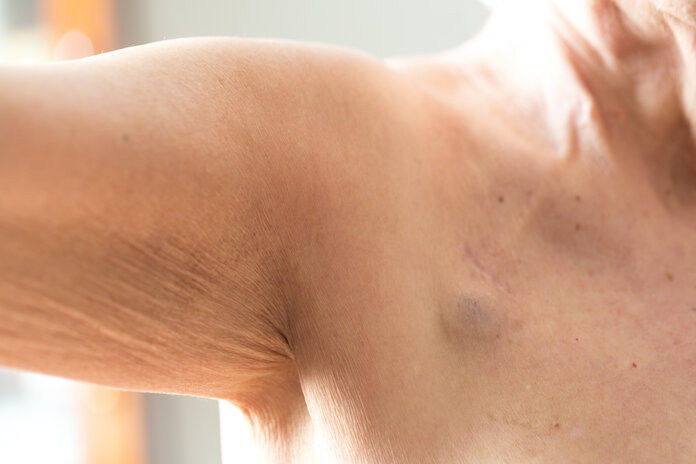
Bild: © Elisa Manzati, Shutterstock
Ein Port kann oftmals mehrere Jahre im Körper bleiben. Wie lange genau, hängt von der Haltbarkeit des Ports ab sowie von der individuellen Situation.
Wie lange hält ein Port? Ein Port hält etwa 1.000 bis 3.000 Nadelstiche mit dafür vorgesehenen Spezialnadeln aus.
Wann muss der Port entfernt werden?
Wichtig ist, dass der Port sich nicht entzündet: Bei Infektionen muss er meist herausgenommen werden, da sonst die Gefahr einer Blutvergiftung (Sepsis) besteht. Auch ein Verrutschen, ein Leck sowie eine dauerhafte Verstopfung des Katheters oder eine "Port-Thrombose" können Gründe sein, den Port vorzeitig zu entfernen.
Der Port muss nach Abschluss der Therapie nicht sofort raus: Viele Ärztinnen und Ärzte empfehlen Betroffenen, den Port nach Therapieende noch für 2 oder 3 Jahre im Körper zu belassen. Während dieser Zeit ist das Rückfallrisiko bei vielen Krebserkrankungen am höchsten. Sollte man doch noch einmal eine Chemotherapie oder eine andere medikamentöse Behandlung benötigen, kann der alte Port wieder verwendet werden.
Der liegende Venenzugang lässt sich außerdem zum Beispiel für eine Schmerztherapie nutzen, oder auch für eine sogenannte parenterale Ernährung mit Infusionslösungen.
Man kann den Port nach Abschluss der Therapie auch wieder entfernen lassen. Die behandelnden Ärztinnen und Ärzte beraten zu möglichen Vor- und Nachteilen. Falls später doch noch einmal eine Chemotherapie notwendig wird, ist ein neuer Port möglich. Dieser lässt sich allerdings in der Regel nicht an derselben Stelle einsetzen. Der Katheter wird bei den meisten Betroffenen in einer anderen herznahen Vene platziert, die ausreichend groß ist.
Wie wird der Port wieder entfernt?
Um den Port zu entfernen, ist ein kleiner chirurgischer Eingriff notwendig: Er wird in der Regel ambulant durchgeführt. Meist erhält man dazu eine örtliche Betäubung. Bei manchen Betroffenen ist eine Vollnarkose notwendig, insbesondere bei schmerzhaften Entzündungen oder bei umfangreicher Narbenbildung rund um den Port.
Wenn möglich, schneiden die Chirurgen im Bereich der bestehenden Operationsnarbe, um den Port herauszunehmen. So entsteht keine zweite Narbe. Wie auch beim Einsetzen des Ports kann es sein, dass eine Patientin oder ein Patient nach dem Eingriff einige Zeit Wundschmerzen im Operationsbereich hat. Diese Schmerzen lassen sich mit Medikamenten jedoch gut behandeln.
Was steht im Port-Pass?
In vielen Kliniken erhalten Patientinnen oder Patienten nach dem Einsetzen eines Ports einen sogenannten Port-Pass. In diesem findet man wichtige Hinweise zum eigenen Port:
- Informationen zum Modell: Hersteller, Größe, Modellbezeichnung und weitere Angaben finden sich im Port-Pass.
- Lage des Ports: Auch wo genau im Körper der Port liegt und wie der Katheter-Schlauch verläuft, vermerken Ärztinnen und Ärzte im Port-Pass.
- Weitere Angaben: Das Datum der Implantation und Angaben zum behandelnden Arzt, Ärztin oder Krankenhaus können enthalten sein.
Wer einen Port-Pass besitzt, sollte diesen möglichst immer bei sich führen und auch zu den Kontrollterminen mitbringen. Wichtig sind die Informationen insbesondere bei einem Arztwechsel oder in Notfallsituationen.
Gut zu wissen: Manchmal erhält man zusätzlich ein umfangreicheres Dokument, in dem auch Behandlungen oder Spülungen des Ports vermerkt werden können – quasi ein "Port-Tagebuch".
Fragen rund um den Alltag mit Port
Kann ich mit einem Port Sport machen?
Grundsätzlich spricht nichts dagegen, mit einem Port auch Sport zu treiben. Wichtig ist dabei jedoch darauf zu achten, dass der Port keinen Druck oder Stöße abbekommt. Betroffene sollten daher Kontaktsportarten vermeiden. Sie können bei den Ärztinnen und Ärzten nachfragen, ob ihre geplanten Sportarten auch mit einem Port sicher sind.
Direkt nach dem Einsetzen des Ports ist es ratsam, zunächst einige Tage auf Sport zu verzichten und sich zu schonen.
Darf ich mit einem Port baden oder schwimmen gehen?
Mit einem Port baden oder schwimmen zu gehen, ist in der Regel kein Problem. Es kann jedoch sein, dass Patientinnen und Patienten einen gewissen Abstand zur letzten Nutzung des Ports einhalten müssen. Wichtig ist auch, dass die Operationswunde vom Einsetzen des Ports vollständig verheilt ist.
Darf man mit Port in die Sauna?
Prinzipiell kann man auch mit einem Portsystem in die Sauna. Betroffene sollten aber mit ihren behandelnden Ärztinnen und Ärzten Rücksprache halten, ob etwas gegen den Saunabesuch spricht: Wichtig ist beispielsweise, dass eine Operationswunde verheilt ist. Manchmal müssen auch bestimmte Zeitabstände zum letzten Anstechen des Ports eingehalten werden.
Kann ich mit einem Port zur Massage gehen?
Auch Menschen mit einem Portkatheter können Massagen erhalten. Sie sollten jedoch auf den Port hinweisen: Der Masseur oder die Masseurin kann den Bereich des Ports dann aussparen, um keinen Druck auf das Port-System auszuüben.
Kann ich mit einem Port verreisen?
Eine Reise mit einem Port ist in der Regel problemlos möglich. Es empfiehlt sich aber immer den Port-Pass dabei zu haben. Dort sind wichtige Informationen zu dem Implantat vermerkt. Auch wenn etwa die Sicherheitskontrollen an Flughäfen in der Regel nicht auf den Port anschlagen, ist man so auf der sicheren Seite.
Ist eine Mammographie mit Port problematisch?
In der Regel ist ein Port bei einer Mammographie unproblematisch. Es empfiehlt sich aber, das Mammographie-Team auf einen Port hinzuweisen: So kann das Personal darauf achten, den Port möglichst wenig zu belasten.
Bildgebende Verfahren: Gehen CT oder MRT mit einem Port?
Prinzipiell können Untersuchungen wie Röntgen, Computertomographie (CT) oder Magnetresonanztomographie (MRT) bei Patienten mit unterschiedlichen Portsystemen durchgeführt werden. Die Ärztinnen und Ärzte sollten jedoch vor der Untersuchung prüfen, ob der Port dafür geeignet ist. Informationen dazu finden sich im Port-Pass.
Wichtig zu wissen: Der Port ist bei den Untersuchungen sichtbar und kann es schwerer machen, Bereiche um den Port zu beurteilen.
Fragen Sie uns!
Haben Sie weitere Fragen zu Port-Systemen, der Pflege oder dem Alltag mit einem Port? Unsere Ärztinnen und Ärzte geben Ihnen gern kostenlos weitere Hintergrundinformationen:
- telefonisch täglich von 8 bis 20 Uhr unter 0800 420 30 40
- über ein datensicheres Kontaktformular oder per E-Mail an krebsinformationsdienst@dkfz.de
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Quellen und weiterführende Informationen
Leitlinien
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AWMF). S3-Leitlinie. Prophylaxe der venösen Thromboembolie (VTE). 2015. Im Internet abrufbar unter: https://register.awmf.org/de/leitlinien/detail/003-001
Die Deutsche Gesellschaft für Hämatologie und Onkologie (DGHO) bietet auf ihrem Portal Onkopedia Leitlinien zu Ports:
- Leitlinie Portkatheter, Stand 09/2015 (abgerufen am 12.11.2025)
- Leitlinie ZVK Infektionen, Stand 02/2024 (abgerufen am 12.11.2025)
- Leitlinie Partiell implantierte zentralvenöse Katheter, Stand 09/2015 (abgerufen am 12.11.2025)
Bischoff et al. S3-Leitlinie der Deutschen Gesellschaft für Ernährungsmedizin (DGEM) in Zusammenarbeit mit der GESKES und der AKE. Künstliche Ernährung im ambulanten Bereich. Aktuel Ernahrungsmed 2013; 38: e101–e154. doi: http://dx.doi.org/10.1055/s-0033-1349549.
Fachartikel (Auswahl)
Bradford NK et al. Heparin versus 0.9% sodium chloride intermittent flushing for the prevention of occlusion in long term central venous catheters in infants and children. Cochrane Database Syst Rev. 2015 Nov 23;(11):CD010996. doi: 10.1002/14651858.CD010996.pub2.
Goossens GA. Flushing and Locking of Venous Catheters: Available Evidence and Evidence Deficit. Nurs Res Pract. 2015;2015:985686. doi: 10.1155/2015/985686..
Lang T, Jaboury S, West A, O'Sullivan J, Seletto K, Wilson L, Gleisner E, Richardson G. Is There a Relationship Between Frequency of Port-Care Maintenance and Related Complications in Patients With Cancer? JCO Oncol Pract. 2022 Sep;18(9):e1438-e1446. doi: 10.1200/OP.22.00060.
Pardo I, Rager EL, Bowling MW, Fajardo A, Clare S, Goulet R Jr. Central Venous Port Placement: A Comparison of Axillary Versus Anterior Chest Wall Placement. Ann Surg Oncol. 2010; 18: 468-471. doi: 10.1245/s10434-010-1353-0.
Pittiruti M, Bertoglio S, Scoppettuolo G, Biffi R, Lamperti M, Dal Molin A, Panocchia N, Petrosillo N, Venditti M, Rigo C, DeLutio E. Evidence-based criteria for the choice and the clinical use of the most appropriate lock solutions for central venous catheters (excluding dialysis catheters): a GAVeCeLT consensus. J Vasc Access. 2016; 17(6):453-464. doi: 10.5301/jva.5000576.
Rothsching M, Riemann JF, Salopek S, Jakobs R. Portsysteme und klinischer Umgang mit Ports. Dtsch med Wochenschr 2010; 135(22): 1134-1136. doi: 10.1055/s-0030-1255137.
Teichgräber UK, Pfitzmann R, Hofmann HAF. Portsysteme als integraler Bestandteil von Chemotherapien. Deutsches Ärzteblatt 2011; 108(9): 11 und Leserbriefdiskussion dazu: Deutsches Ärzteblatt 2011; 108(30) 29. Juli 2011 522-524.
Vescia S, Baumgärtner AK, Jacobs VR, Kiechle-Bahat M, Rody A, Loibl S, Harbeck N. Management of venous port systems in oncology: a review of current evidence. Ann Oncol 2008; 19: 9-15. doi: 10.1093/annonc/mdm272.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.