- Bei histologischen oder zytologischen Untersuchungen begutachten Fachärztinnen und -ärzte für Pathologie auffällige Gewebeveränderungen unter dem Mikroskop oder mit weiteren Methoden.
- Das Ergebnis, der sogenannte histologische oder zytologische Befund, liefert wichtige Informationen für eine individuelle Therapie von Krebserkrankungen.
- Welche Techniken gibt es? Wie werden die Proben aufbereitet und begutachtet? Wem gehören Probenmaterial und Präparate? Der folgende Text bietet Ihnen einen Überblick über mikroskopische, histologische und zytologische Untersuchungsverfahren in der Krebsmedizin.
Histologische Befunde verstehen
Wer nachvollziehen möchte, was die eigenen Ergebnisse der histologischen oder zytologischen Untersuchungen eigentlich bedeuten, findet Informationen dazu in unserem Text Arztbriefe, Krankenakte: Befunde und Abkürzungen verstehen.
Bei Fragen zu Ihrem pathologischen Befund können Sie uns aber auch gerne kontaktieren.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Mikroskopische Diagnostik in der Krebsmedizin: Wichtiges in Kürze

Bild: © Komsan Loonprom, Shutterstock
Die Tastuntersuchung oder bildgebende Verfahren zeigen, wenn sich Gewebe auffällig verändert hat. Ob es sich dabei um gutartige Veränderungen oder um Krebs handelt, können Ärztinnen und Ärzte damit aber nicht beurteilen. Daher entnehmen sie den Patienten und Patientinnen Zellen oder Gewebeproben aus dem auffälligen Bereich, beispielsweise durch einen Abstrich, bei einer Operation oder durch eine Punktion oder Biopsie.
Anschließend begutachten Fachärztinnen und -ärzte für Pathologie das Probenmaterial. Das Ergebnis der Untersuchung ist der sogenannte histologische Befund (bei Gewebeproben) oder zytologische Befund (bei Zellen). Beides liefert wichtige Informationen darüber
- aus welchem Organ oder Gewebe sich ein Tumor entwickelt hat,
- wie sehr die Zellen krankhaft verändert sind,
- wie weit sich ein Tumor ausgebreitet hat und
- ob ein Tumor durch eine Operation vollständig entfernt wurde.
Manchmal begutachten Ärzte und Ärztinnen die entnommenen Proben direkt in der Arztpraxis. Dann können sie den Befund direkt mit den Betroffenen besprechen.
Auch während einer Operation begutachten Pathologen die entnommenen Proben. Sie liefern dem Operationsteam noch während des Eingriffs wichtige Informationen, beispielsweise ob ein Tumor vollständig entfernt wurde.
In der Regel werden die entnommenen Proben an pathologische Institute geschickt. Dort bereiten Fachleute für Pathologie die Proben auf und begutachten sie anschließend unter dem Mikroskop. Oder sie untersuchen die Proben mit weiteren Methoden.
Manche Untersuchungen gehen sehr schnell, andere Methoden sind aufwändiger. Daher kann es mehrere Tage bis wenige Wochen dauern, bis Patientinnen oder Patienten das endgültige Untersuchungsergebnis erhalten.
Histologische und zytologische Befunde: Inhalte und Bedeutung
Die histologische und zytologische Diagnostik liefert wichtige Informationen über die Eigenschaften des Tumors oder der Krebszellen. Sie bilden fast immer die Grundlage für eine individuelle Behandlung der Betroffenen.
Viele Begriffe – eine gemeinsame Grundlage
Patientinnen und Patienten lesen im schriftlichen Befund viele verschiedene Begriffe. Oder sie hören diese, wenn Fachleute die Ergebnisse der mikroskopischen Untersuchungen mit ihnen besprechen. Doch egal ob pathologischer, histologischer oder histopathologischer, zytologischer oder zytopathologischer Befund: Diese Begriffe beziehen sich alle auf die Untersuchung der Zell- oder Gewebeproben durch einen Pathologen oder eine Pathologin unter dem Mikroskop oder mit weiteren Untersuchungsmethoden.
Besonders wichtig zu wissen ist für die behandelnden Ärzte und Ärztinnen die Tumorart, die Differenzierung und die Ausbreitung der Erkrankung im Körper.
Tumorart: Wo der Tumor entstanden ist
Pathologen oder Pathologinnen beurteilen Zelleigenschaften und Gewebestrukturen. Dadurch erkennen sie,
- ob Tumorzellen aus dem ihm umgebenden Gewebe entstanden sind oder
- ob sie ursprünglich aus einem anderen Gewebe stammen. Dann handelt es sich um eine sogenannte Metastase.
Diese Informationen sind für die behandelnden Ärzte und Ärztinnen wichtig, da sie die weitere Behandlungsplanung entscheidend beeinflussen.
Differenzierung: Wie stark sich Krebszellen verändert haben
Gesunde Zellen eines Zelltyps sind in der Regel gleich groß und auch gleich geformt. Sie weisen gemeinsame Merkmale auf und erfüllen für das Gewebe spezifische Aufgaben. Solche Zellen bezeichnen Fachleute als reif oder ausdifferenziert.
Bösartig veränderte Zellen sind unterschiedlich groß und vielfältig geformt. Weil sie keine für ihre Zellart typischen Merkmale haben und dementsprechend auch nicht die ursprünglichen Funktionen erfüllen, bezeichnen Fachleute sie als unreif oder nicht differenziert.
Pathologen erkennen bösartig veränderte Zellen unter dem Mikroskop und beurteilen, wie stark diese sich im Vergleich zu normalem, ausdifferenzierten Gewebe verändert haben. Die Abweichung teilen sie in Stadien ein. Der Fachbegriff dafür lautet Grading.
Die Information, wie unreif oder undifferenziert Krebszellen sind, hilft den behandelnden Ärzten bei der Behandlungsplanung. So können sie zum Beispiel entscheiden, ob ein Tumor zunächst beobachtet werden kann oder ob Betroffene möglichst schnell behandelt werden sollten.
TNM-Klassifikation: Wie weit sich der Krebs ausgebreitet hat
Fachleute können mit bildgebenden Verfahren abschätzen, wo sich im Körper auffällige Veränderungen befinden. Beispiele für solche Verfahren sind Röntgen, Computertomographie oder MRT. Ob es sich bei den auf den Aufnahmen sichtbaren Veränderungen wirklich um Krebs handelt, kann in den meisten Fällen nur die mikroskopische Diagnostik von Probenmaterial abklären.
Die Tumorausbreitung teilen Ärzte und Ärztinnen nach sogenannten Klassifikationssystemen ein. Am weitesten verbreitet ist das TNM-System. Bei der Einteilung berücksichtigen die Fachleute ob
- der Tumor noch auf seinen Entstehungsort begrenzt ist,
- der Krebs Gewebegrenzen überschritten hat und in umliegende Strukturen eingewachsen ist,
- Lymphknoten betroffen sind,
- Krebszellen in anderen Körperregionen und Organen vorhanden sind.
Diese Informationen sind wichtig. Damit können die behandelnden Ärzte und Ärztinnen die Therapie an die individuelle Krankheitssituation der Betroffenen anpassen. Sie können beispielsweise entscheiden, ob nach der Entfernung eines Tumors noch eine Chemotherapie nötig ist.
Fragen Sie uns!
Gerne beantworten unsere Ärztinnen und Ärzte Ihre Fragen zu Ihrem histologischen oder zytologischen Befund:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Technik: Lichtmikroskopie und weitere Methoden
Es gibt verschiedene mikroskopische Techniken. Je nachdem, welche Fragen Fachleute und Forschende beantworten möchten, verwenden sie unterschiedliche Methoden.
Lichtmikroskopie

Bild: © Chokniti Khongchum, Pixabay
Die Lichtmikroskopie ist die in der Krebsmedizin am häufigsten eingesetzte Technik. Moderne Lichtmikroskope vergrößern sehr stark und machen einzelne Zellen sichtbar. Mit besonderen Methoden und starker Vergrößerung können Fachleute sogar Strukturen im Inneren einzelner Zellen untersuchen oder bestimmte Marker nachweisen.
Durchlichtmikroskopie: Bei dieser Methode durchleuchtet ein Licht im Mikroskop die Probe von unten. Die Präparate müssen dabei sehr dünn sein, damit das Licht sie auch durchdringen kann.
Fachleute verwenden sie beispielsweise beim Pap-Abstrich bei der Früherkennung von Gebärmutterhalskrebs. Die Ärztin oder der Arzt entnimmt am Gebärmutterhals eine Zellprobe und begutachtet diese manchmal noch in der Arztpraxis unter dem Mikroskop.
Auch einige Blutwerte bestimmen Fachleute mit der Durchlichtmikroskopie. Zum Beispiel zählen sie die Anzahl der verschiedenen Blutzellen unter dem Mikroskop aus.
Auflichtmikroskopie: Bei dieser Technik leuchtet Licht von oben oder von der Seite auf undurchsichtige Proben.
Dermatoskopie: Keine mikroskopische Untersuchungstechnik
Bei der Hautkrebsfrüherkennung betrachtet die Ärztin oder der Arzt Gewebeveränderungen auf der Haut durch ein Dermatoskop. Dieses wird umgangssprachlich auch Auflichtmikroskop genannt. Rein technisch gesehen ist ein Dermatoskop jedoch kein Mikroskop, sondern eine beleuchtete Lupe.
Fluoreszenzmikroskopie
Diese Technik liefert sehr detailreiche Informationen über Zellen und Gewebe. Sie verwendet zum Anfärben von Strukturen oder Zellinhaltsstoffen fluoreszierende Farbstoffe. Damit diese sogenannten Fluorophore sichtbar werden, regen spezielle Lichtquellen die Farbstoffe an. Diese geben dann wiederum Licht ab, welches im Mikroskop ein Bild erzeugt.
Histologie: Gewebe untersuchen
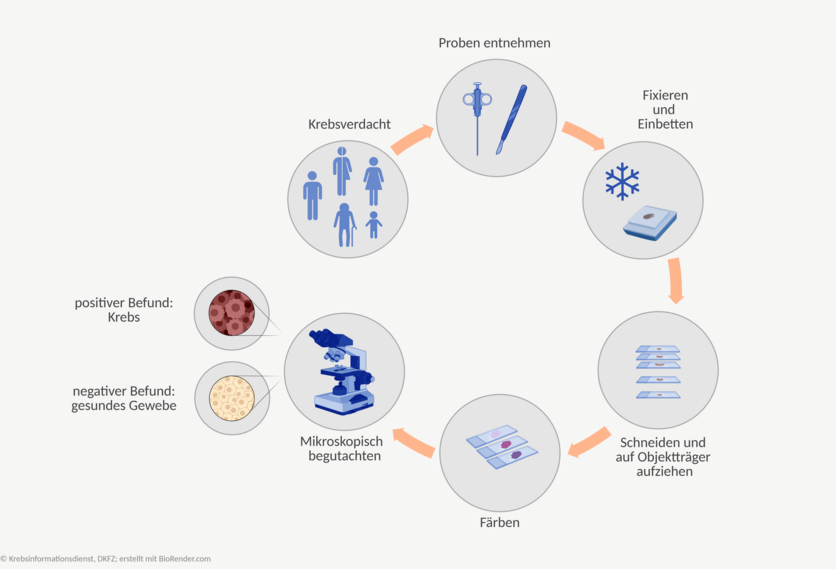
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com.
Bei einer histologischen Untersuchung begutachten Fachärztinnen und -ärzte für Pathologie Gewebeproben unter dem Mikroskop. Die Proben dafür entnehmen Ärzte und Ärztinnen den Betroffenen mit einer sogenannten Biopsie oder während einer Operation.
Lexikon
Histologie: Lehre vom Feinbau der Körpergewebe
Histopathologie: Untersuchung krankhafter Gewebeveränderungen
Eine histologische Begutachtung ist eine Standarduntersuchung bei der Diagnose der meisten Krebserkrankungen. Es gibt Ausnahmen, zum Beispiel die Diagnose von Blutkrebs oder die Früherkennung von Gebärmutterhalskrebs. Dort kommt die Zytologie – die Untersuchung einzelner Zellen – zum Einsatz.
Krebszellen unterscheiden sich von gesunden Zellen. Beispielsweise sind bestimmte Eiweiße aktiver, andere wiederum weniger aktiv. Krebszellen haben oft auch eine andere Form als gesunde Zellen. Fachärztinnen und -ärzte für Pathologie untersuchen und bewerten diese und viele weitere Eigenschaften im Detail.
Die Proben vorzubereiten und anschließend zu begutachten ist zeitaufwändig. Daher kann es einige Tage, bei aufwändigen Methoden sogar wenige Wochen dauern, bis der Befund vorliegt.
Die Schnellschnittdiagnostik während einer Operation ist eine Ausnahme: Bei dieser Methode liegt der Befund innerhalb kurzer Zeit vor.
Das Ergebnis der histologischen Untersuchung heißt histologischer Befund. Allgemein verwenden Fachleute für das Untersuchungsergebnis auch die Begriffe histopathologischer oder pathologischer Befund. Manchmal sprechen sie auch von einer feingeweblichen Untersuchung oder sagen einfach nur "die Histologie".
Der histologische Befund enthält wichtige Informationen:
- aus welcher Zellart sich die Krebszellen entwickelt haben
- ob und wie stark die Zellen verändert sind
- ob sich der Tumor bereits in andere Gewebe oder Organe ausgebreitet hat
Diese Informationen bilden eine wichtige Grundlage für die Diagnose und die individuelle Behandlung der Betroffenen.
Mehr dazu lesen Sie im Abschnitt "Histologische und zytologische Befunde: Inhalte und Bedeutung".
Fragen Sie uns!
Gerne beantworten unsere Ärztinnen und Ärzte Ihre Fragen zu Ihrem histologischen Befund:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Probenentnahme: Biopsie oder Operation
Damit Ärzte Proben histologisch untersuchen lassen können, entnehmen sie Gewebeproben mit einer sogenannten Biopsie oder während einer Operation.
Es gibt verschiedene Biopsieverfahren. Welche Methode Fachleute anwenden, hängt von verschiedenen Faktoren ab, beispielsweise von welchem Organ sie Gewebe entnehmen möchten.
Mehr Informationen über Biopsieverfahren finden Sie in unserem Text Biopsie: So werden Gewebeproben entnommen im Abschnitt " Biopsieverfahren: Worin unterscheiden sie sich?".
Aufbereiten des Gewebes: Fixieren und Schneiden

Bild: © Watchara Chuenchomnoi, Shutterstock
Gewebeproben sind sehr empfindlich. Um ihre Struktur zu erhalten und sie dauerhaft haltbar zu machen, werden die Proben direkt nach der Entnahme entweder eingefroren oder durch eine Substanz chemisch fixiert. Welches dieser Verfahren angewendet wird, hängt davon ab, was die Ärzte und Ärztinnen genau untersuchen möchten.
Einfrieren: Das bei einer Biopsie oder einer Operation entnommene Material wird nach der Entnahme sofort schockgefroren – noch im Operationssaal oder zeitnah im pathologischen Labor. Das macht die Proben haltbar. Spezialgeräte schneiden das gefrorene Gewebe in sehr dünne Scheiben. Diese Gefrierschnitte platzieren Fachkräfte auf dünne Glasplättchen, sogenannte Objektträger.
Je nach Fragestellung werden die Proben noch histochemisch gefärbt oder mit molekularbiologischen Methoden behandelt. Anschließend begutachten Pathologinnen und Pathologen die Gewebeproben unter dem Mikroskop.
Bei einer Schnellschnitt-Begutachtung untersucht ein Pathologe oder eine Pathologin Gefrierschnitte des entnommenen Gewebes noch während des operativen Eingriffs im Labor.
Gefrorene Proben gewinnen in der Krebsmedizin immer stärker an Bedeutung: Viele Biomarker und Tumormarker können nur an frischen oder gefrorenen Proben bestimmt werden.
Fixieren und Einbetten: Auch Chemikalien wie zum Beispiel Formaldehyd können Gewebeproben fixieren und dadurch haltbar machen. Danach kommen die Proben in heißes Paraffinwachs. Nachdem das Wachs abgekühlt ist, erstarrt es zu festen Blöcken. Fachleute schneiden anschließend mit speziellen Geräten dünne Scheiben von diesen Paraffinblöcken. Diese Paraffinschnitte platzieren sie auf Objektträger und färben sie – abhängig davon was die Pathologen untersuchen möchten – mit histochemischen Methoden ein.
Histochemie: Zellbestandteile chemisch färben
Lexikon
Histochemie: Lehre vom chemischen Aufbau der Gewebe und deren chemischen Prozessen
Die meisten Zellbestandteile sind weitgehend farblos und durchsichtig. Um Zellen und Gewebestrukturen gut erkennen zu können, färben Fachleute die Proben vor der Begutachtung mit verschiedenen Farbstoffen ein.
Bild: © Kostafly, Shutterstock
Je nachdem, was Fachleute untersuchen möchten, verwenden sie unterschiedliche Farbstoffe:
- Manche färben bestimmte Zellbestandteile an,
- andere lagern sich in das Erbgut ein.
- Spezielle Stoffe färben Stoffwechselprodukte wie Zucker und Fett oder machen die Aktivität von einzelnen Enzymen sichtbar.
Die meisten Farbstoffe sind unter dem Lichtmikroskop sichtbar. Fachleute verwenden jedoch auch fluoreszierende Farbstoffe, die sie nur mit Fluoreszenzmikroskopen sehen können.
Immunhistochemie: Strukturen mit Antikörpern markieren
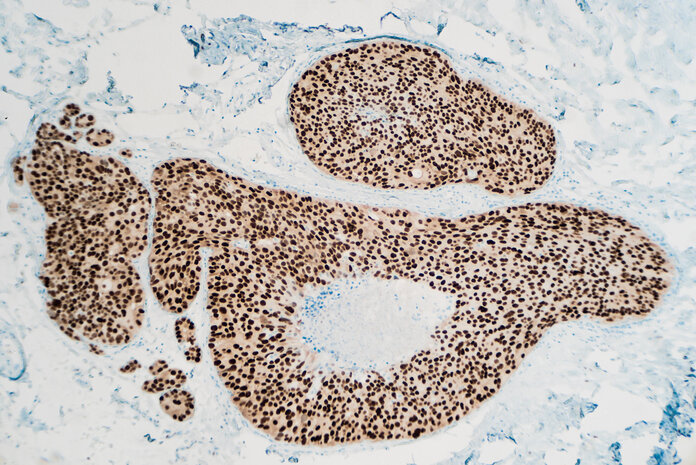
Bild: © rightdx, Thinkstock
Bei der Immunhistochemie verwenden Fachleute sogenannte diagnostische Antikörper, um bestimmte Merkmale einer Probe sichtbar zu machen.
Antikörper sind Eiweiße, die sehr spezifisch eine bestimmte Zielstruktur einer Zelle erkennen und binden. Im Gegensatz zu Antikörpern, die Ärzte zur Therapie einsetzen, binden diagnostische Antikörper einen Marker. Das kann ein Farbstoff, ein Fluorophor oder ein radioaktiv markierter Stoff sein. Durch den gebundenen Marker wird die Zielstruktur an der Zelle unter dem Mikroskop sichtbar.
Fachleute setzten Immunhistochemie zum Beispiel bei der Diagnose von Brustkrebs ein: Bei manchen Patientinnen weisen sie mit diagnostischen Antikörpern Hormonbindestellen in Krebszellen nach. Sind diese in großer Zahl vorhanden, wirkt sich das auf die Therapiewahl aus.
Zytologie: Zellen untersuchen
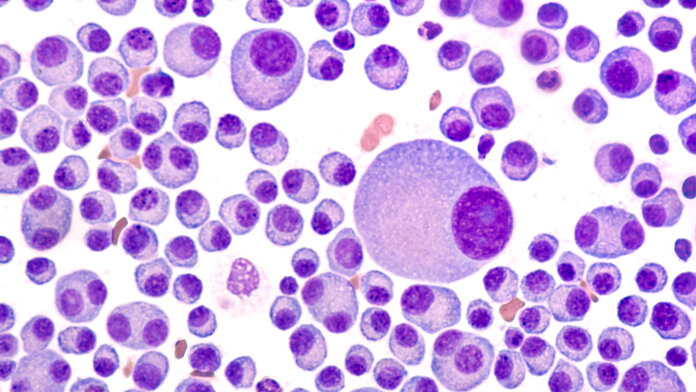
Bild: © David A Litman, Shutterstock
Bei einer zytologischen Untersuchung begutachten Fachärztinnen und -ärzte für Pathologie die Zellen aus einer Probe eines Patienten oder einer Patientin unter dem Mikroskop oder mit weiteren Untersuchungsmethoden. Die Zellen entnehmen Fachleute durch einen Abstrich oder eine Punktion.
Zytologische Untersuchungen brauchen Ärzte beispielsweise um Blutkrebs zu erkennen oder Gebärmutterhalskrebs frühzeitig zu entdecken. Aber auch Zellen der Lunge, der Bauchspeicheldrüse oder aus tumorverdächtigen Knoten der Schilddrüse können zytologisch untersucht werden.
Lexikon
Zytologie: Zelllehre
Zytopathologie: Untersuchung von krankhaft veränderten Zellen oder von Tumorzellen
Wie lässt sich Krebs erkennen? Krebszellen haben eine andere Form als gesunde Zellen. Es gibt noch weitere Unterschiede: beispielsweise sind bestimmte Eiweiße aktiver, andere dagegen weniger aktiv. Fachleute untersuchen und bewerten diese und viele weitere Eigenschaften unter dem Mikroskop und mit weiteren Verfahren
Wie lange dauert die Untersuchung? Die Proben vorzubereiten und zu begutachten dauert je nach Untersuchungsmethode wenige Stunden bis einige Tage, bei aufwändigen Methoden auch wenige Wochen. Es gibt aber auch Ausnahmen wie zum Beispiel den sogenannten Pap-Test bei der Gebärmutterhalskrebs-Früherkennung: Hierbei begutachtet der Arzt oder die Ärztin die entnommene Probe manchmal sofort in der Arztpraxis.
Das Ergebnis der zytologischen Untersuchung bezeichnet man als zytologischen Befund. Allgemein verwenden Fachleute für das Untersuchungsergebnis auch die Begriffe zytopathologischer Befund oder pathologischer Befund.
Der zytologische Befund kann, je nach untersuchtem Material, wichtige Informationen enthalten:
- wie hoch die Anzahl der verschiedenen Zellarten ist
- ob es zu viele oder zu wenig Zellen einer bestimmten Zellart gibt
- ob man Zellen findet, die eigentlich am Entnahmeort nicht vorhanden sein sollten
- ob und wie kranke Zellen im Vergleich zu gesunden Zellen verändert sind
Diese Informationen bilden eine wichtige Grundlage für die Diagnose und die Therapieplanung.
Mehr dazu lesen Sie im Abschnitt "Histologische und zytologische Befunde: Inhalte und Bedeutung".
Fragen Sie uns!
Gerne beantworten unsere Ärztinnen und Ärzte Ihre Fragen zu Ihrem zytologischen Befund:
- am Telefon kostenlos unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Probenentnahme: Abstrich oder Punktion
Bild: © Iryna Inshyna, Shutterstock
Abstrich: Die meisten Zellen des Körpers liegen eng beieinander in sogenannten festen Gewebeverbänden. Dazu zählen beispielsweise die Organe. Fachleute können durch Streichen oder durch Abtupfen einzelne Zellen von den Oberflächen der Gewebe ablösen.
Ein Beispiel: Bei der Gebärmutterhalskrebs-Früherkennung entnimmt die Frauenärztin oder der Frauenarzt den Frauen Zellen des Gebärmutterhalses indem sie mit einer kleinen Bürste Zellen von der Schleimhaut abstreichen.
Daneben gibt es auch freie Zellen im Körper, beispielsweise
- im Blut,
- im Urin,
- in der Hirnflüssigkeit (Liquor)
- im Knochenmark
- oder in tumorbedingten Flüssigkeitsansammlungen, zum Beispiel im Brustraum (Pleuraerguss) oder im Bauchraum (Aszites).
Punktion oder Feinnadelaspirationsbiopsie: Aus Gefäßen, flüssigkeitsgefüllten Hohlräumen im Körper und lockeren Geweben, wie zum Beispiel dem Knochenmark, entnehmen Fachleute Zellen indem sie diese in eine feine Nadel saugen.
Festes Gewebe zerkleinern: Einzelne Zellen kann man auch dadurch erhalten, dass man entnommenes festes Gewebe zerkleinert oder Zellen von der Oberfläche abtupft oder abbürstet.
Aufbereitung der Zellen: Ausstreichen, Fixieren und Färben

Bild: © Babul Hosen, Shutterstock
Proben von Patientinnen und Patienten können Fachleute nicht sofort unter dem Mikroskop untersuchen. Folgende Schritte sind vorher notwendig:
Vorbereiten:
- Für einen gesicherten Befund müssen Fachleute mehrere Zellen begutachten: Enthält eine Probe nur wenige Zellen, so sammeln sie diese vor dem Ausstreichen auf einem Objektträger mit verschiedenen Methoden damit sie ausreichend viele Zellen untersuchen können
- Manchmal reinigen Fachleute die Proben vor dem Ausstreichen. Ein Beispiel ist die Dünnschichtzytologie: Ärzte und Ärztinnen setzten diese Technik bei der Gebärmutterhalskrebs-Früherkennung ein. Dabei entfernen sie störende Bestandteile wie beispielsweise Schleim oder Blut mit einer Flüssigkeit aus der Probe.
Ausstreichen: Für die Begutachtung müssen die Zellen einzeln sichtbar sein. Daher verteilen Fachleute die Probe ganz dünn auf einen Objektträger, beispielsweise durch abstreifen oder tupfen. Bei Flüssigkeiten wie etwa Blut, verteilen sie einen kleinen Tropfen ganz dünn auf einem Objektträger.
Fixieren: Zellen und ihre Inhaltsstoffe sind sehr empfindlich. Chemikalien in einer Fixierungslösung oder einem Spray fixieren die Zellen auf dem Objektträger, damit sie erhalten bleiben.
Färben: Um die meist farblosen Strukturen und Inhaltsstoffe der Zellen gut erkennen zu können, färben Fachleute die Proben vor der Begutachtung mit verschiedenen Farbstoffen ein, mehr dazu in den Abschnitten Histochemie und Immunhistochemie.
Durchflusszytometrie: Zellen automatisiert untersuchen
Für einen zytologischen Befund ist es in den meisten Fällen wichtig zu wissen, welche Zellarten und wie viele Zellen einer Art in einer Probe enthalten sind. Fachleute können die verschiedenen Zellarten unter dem Mikroskop unterscheiden und die Zellen abzählen. Sehr viel schneller läuft die automatisierte Untersuchung mit sogenannten Durchflusszytometern ab.
Wie funktioniert ein Durchflusszytometer? Hierbei fließen Zellen einzeln nacheinander durch eine dünne Messkammer an mehreren Laserstrahlen vorbei. Je nach Größe und Beschaffenheit der Zelle erzeugen sie dabei unterschiedliche Signale. Ein angeschlossener Computer wertet die Signale aus: Beispielsweise gibt er an, wie viele Zellen von welchen Zelltypen in der Probe enthalten sind. So bestimmt das Gerät zum Beispiel die genaue Zusammensetzung der Zellen einer Blutprobe.
Bei der Durchflusszytometrie können die Zellen auch mit fluoreszierenden Farbstoffen oder Fluoreszenz-markierten Antikörpern markiert werden. So werten Fachleute verschiedene Zelleigenschaften aus, zum Beispiel ob Zellen einen Tumormarker aufweisen.
Zytogenetik: Chromosomen-Veränderungen sichtbar machen
Lexikon
Chromosomen: Strukturen im Zellkern, in denen das Erbgut der Zelle eng verpackt vorliegt
Verändern sich Zahl und/oder Struktur der sogenannten Chromosomen, dem Erbgut der Zelle, kann das unter Umständen zu Krebs führen.
Um solche Veränderungen sichtbar zu machen, färben Fachleute Chromosomen mit verschiedenen Techniken an. Kleine Chromosomenveränderungen werden durch eine spezielle Technik, die In-Situ-Hybridisierung, markiert. Anschließend prüfen Fachleute unter dem Mikroskop, ob strukturelle Veränderungen vorliegen.
Kennen die behandelnden Ärzte die Veränderungen am Erbgut, können sie die Erkrankung gezielter behandeln. Ein Beispiel ist das sogenannte Philadelphia-Chromosom, das bei Leukämien vorkommt.
Zum Weiterlesen
Mehr zur Bedeutung des Erbguts bei der Krebsentstehung lesen Sie unter Wie entsteht Krebs? im Abschnitt "Fehlgesteuerte Zellen: Die Rolle der Gene bei der Krebsentstehung".
Hämatologie: Blut und Blutzellen beurteilen
Lexikon
Hämatologie: Lehre der Eigenschaften und Zusammensetzung des Blutes und von den Erkrankungen des Blutes und der blutbildenden Organe.
Bei Krebserkrankungen und vielen weiteren Krankheiten verändert sich die Zusammensetzung des Blutes. Ärzte und Ärztinnen nehmen den Erkrankten Blut ab und lassen im Labor ein sogenanntes Blutbild erstellen.
Ein Blutbild ist eine Routineuntersuchung bei der Diagnose vieler Erkrankungen. Es wird heute meist maschinell erstellt und das Ergebnis liegt nach wenigen Stunden vor. Dabei ermitteln Fachleute, wie viele Zellen der verschiedenen Zelltypen die Blutprobe enthält. Welche Zellen und Werte sie bestimmen, unterscheidet sich zwischen den verschiedenen Blutbildern.
Kleines Blutbild: Dieses wird am häufigsten erstellt. Es liefert die folgenden Informationen:
- die Anzahl der roten Blutkörperchen (Erythrozyten),
- die Anzahl der Blutplättchen (Thrombozyten) und
- die Gesamtzahl der weißen Blutkörperchen (Leukozyten).
Zusätzlich gibt es an:
- den Anteil an roten Blutkörperchen im Blut (Hämatokrit). Bei Gesunden entspricht der Hämatokrit ungefähr dem Gesamtanteil an Zellen im Blut, da 99 Prozent der Blutzellen rote Blutkörperchen sind.
- die Konzentration des roten Blutfarbstoffes (Hämoglobin).
Differentialblutbild: Es liefert genauere Informationen über die Zusammensetzung der weißen Blutzellen (Leukozyten). Dabei gibt es die genauen Anteile an
- Lymphozyten,
- Granulozyten und
- Monozyten
an der Gesamtzahl der Leukozyten an.
Großes Blutbild: Ein großes Blutbild besteht aus dem kleinen Blutbild und dem Differentialblutbild.
Für die Diagnose von Leukämien und Lymphomen sind hämatologische Untersuchungen besonders wichtig. Bei diesen Krebserkrankungen untersuchen Fachleute Blut- und Knochenmarkzellen mit weiteren Techniken genauer, zum Beispiel bestimmen sie wie ausgereift und funktionstüchtig die Zellen sind.
Zum Weiterlesen
Mehr Informationen zur Diagnostik von Krebserkrankungen des Blutes und blutbildender Organe bieten unsere Texte Lymphome: Hodgkin, Non-Hodgkin und multiples Myelom und Leukämie (Blutkrebs) bei Erwachsenen.
Pathologische Qualitätssicherung und Zweitmeinung: Den Befund absichern

Bild: © German Biobank Node
Sichere Ergebnisse aus der mikroskopischen Untersuchung sind sowohl für die Diagnose als auch für die nachfolgende Therapie von Krebserkrankten notwendig.
Pathologen und Pathologinnen sichern die Qualität ihrer Befunde ab:
- Unter anderem besprechen sie die Befunde mit anderen Fachärzten für Pathologie. Sie beauftragen andere Pathologie-Labore, wenn zusätzliche Untersuchung mit weiteren Methoden nötig sind, um eine Diagnose zu sichern oder zu präzisieren (pathologisches Konsil, Konsiliarbegutachtung).
- Gewebeproben schicken sie an spezialisierte Referenzzentren, um bei erfahrenen Pathologen ein zweites feingewebliches Gutachten einzuholen (pathologisches Referenzgutachten).
- Die Befunde besprechen sie mit den beteiligten Ärzten und Ärztinnen in interdisziplinären Tumorkonferenzen.
Je nach Krebsart kann die feingewebliche Beurteilung eines Tumors unterschiedlich schwierig sein: Bei Brust- oder Prostatakrebs ist eine zweite pathologische Meinung meist nicht notwendig. Es gibt allerdings seltene Tumoren, bei denen ein Referenzgutachten üblich ist. Dazu gehören zum Beispiel Lymphome und Weichteilsarkome.
Was tun, wenn man einen Befund absichern möchte? Dann klären die behandelnden Ärzte offene Fragen mit den Fachleuten, die den Befund erstellt haben ab: Sie erkundigen sich beispielsweise danach, ob die Fachleute bereits eine Konsiliarbegutachtung oder weitere Untersuchungen durchgeführt oder beauftragt haben, um den Befund abzusichern.
Lexikon
Pathologische Zweitmeinung: Erneute Untersuchung der Proben durch bisher nicht an der Begutachtung beteiligte Fachleute.
Ist dies bereits passiert und Betroffene möchten den Befund trotzdem prüfen lassen? Dann können sie eine Zweitmeinung einholen. Der behandelnde Arzt oder die behandelnde Ärztin ist dann die erste Ansprechperson. Sie klären ab, welche Untersuchungen durchgeführt werden sollen. Denn: Histologische Präparate eignen sich nicht für alle Untersuchungsmethoden.
Auch die Krankenkasse ist ein wichtiger Ansprechpartner: Häufig bieten gesetzliche und private Krankenkassen die Möglichkeit, eine Zweitmeinung einzuholen. Sie arbeiten dazu in der Regel mit bestimmten medizinischen Einrichtungen zusammen.
Die Kostenübernahme ist rechtlich nicht geregelt: Vor einer pathologische Zweitmeinung sollten Betroffene mit ihren behandelnden Ärzten, den Pathologen und der Krankenkasse abklären:
- Was kosten die Bereitstellung und der Transport der Proben oder Präparate?
- Was kostet die Zweitbegutachtung?
- Übernimmt die Krankenkasse die entstehenden Kosten?
Rechtlicher Rahmen: Wem Material und Präparate gehören
Rechtlich geregelt ist:
- Entnommene Körperflüssigkeiten, Zellen sowie Gewebe- oder Blutproben sind Eigentum der Patientin oder des Patienten.
- Bearbeitete Proben, zum Beispiel Schnittpräparate, gehören dem pathologischen Institut oder Labor, welches sie angefertigt hat.
Patienten und Patientinnen können ihre Proben und Präparate jedoch für eine Zweitbegutachtung anfordern.
Aufbewahrungspflichten: So lange werden Proben und Präparate aufbewahrt
Gemäß den bestehenden Aufbewahrungspflichten muss das zuständige pathologische Labor histologische Präparate mindestens 10 Jahre lagern.
Auch Gewebe, Körperflüssigkeiten und in Paraffin eingebettete Gewebeproben sollen für festgelegte Fristen aufbewahrt werden. Vorausgesetzt, der Patient oder die Patientin spendet das Material nicht an eine Biomaterialbank, entsorgt das pathologische Labor das Material nach Ablauf der Aufbewahrungsfrist sachgerecht.
Biomaterialbanken: Nicht mehr benötigtes Material für die Forschung spenden
Proben für die Forschung
Biomaterialbanken lagern überflüssiges Probenmaterial ein und stellen es für wissenschaftliche Forschungsprojekte zur Verfügung.
Patienten und Patientinnen werden vor der Abgabe einer Probe, vor der Durchführung einer Biopsie oder vor einer Operation möglicherweise vom Fachpersonal angesprochen, ob sie überflüssiges Probenmaterial an eine sogenannte Biomaterialbank (kurz Biobank genannt) spenden möchten.
Stimmt der oder die Betroffene zu, wird nach Abschluss der Untersuchungen überflüssiges Material in der Biobank eingelagert. Informationen zur Probe werden pseudonymisiert gespeichert. Ab dem Zeitpunkt der Spende gehört das Material dann dem Betreiber der Biobank (meist ein Pathologisches Institut) und nicht mehr der Person, der es entnommen wurde.
Zum Weiterlesen
Mehr Informationen zu Tumor- und Biobanken finden Sie in unserem Text Biopsie: So werden Gewebeproben entnommen im Abschnitt "Forschung: Wozu dienen Tumor- und Biobanken".
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Fachgesellschaften:
Die Deutsche Gesellschaft für Pathologie bietet Informationen über Geschichte, Aufgaben und neue Perspektiven der Pathologie.
Auch der Bundesverband Deutscher Pathologinnen und Pathologen e.V. informiert über die Arbeit von Pathologen.
Fachbücher:
Mulisch M, Welsch U. (Hrsg.). Romeis - Mikroskopische Technik. 19. Auflage. Berlin Heidelberg: Springer-Verlag; 2015.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.

![Arztbrief [Symbolbild], © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt Ein älterer Mann und eine junge Frau betrachten ratlos ein Dokument.](/fileadmin/_processed_/9/c/csm_mann-tochter-lesen-befund-wohnung_ce22bd342a.jpg)