- Welche Therapie bei einem Multiplen Myelom infrage kommt, richtet sich nach dem Gesundheitszustand, Begleiterkrankungen und dem biologischen Alter der Betroffenen.
- Patienten mit gutem körperlichen Allgemeinzustand bis zu einem Lebensalter von etwa 70 Jahren erhalten in der Regel eine Hochdosischemotherapie mit anschließender Transplantation eigener Blutstammzellen. Damit verbessern sich laut Statistiken die Chancen Erkrankter auf Überlebenszeiten von mehreren Jahren. Ist für die Patienten eine solche Therapie zu belastend, stehen andere medikamentöse Therapien zur Verfügung.
- Zusätzlich erhalten Betroffene Knochen-stabilisierende Medikamente (Bisphosphonate oder Denosumab). In bestimmten Fällen können auch eine Strahlentherapie und/oder Knochen-stabilisierende Operationen sinnvoll sein.
Wichtig zu wissen
Für die Behandlung eines Multiplen Myeloms sollten sich Betroffene an eine Praxis oder Klinik mit Fachärzten wenden, die Erfahrung in der Therapie von bösartigen Blutkrebs-Erkrankungen haben, sogenannte Hämato-Onkologen.
Wo Sie geeignete Zentren finden, lesen Sie in unserem Übersichtstext zu Lymphomen.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Wie wird ein Multiples Myelom behandelt?
Fachleute empfehlen
Wenn möglich, sollten Patientinnen oder Patienten ihre Therapie im Rahmen einer klinischen Studie machen.
Beim Multiplen Myelom zielt die Therapie darauf ab,
- die Erkrankung bestmöglich zurückzudrängen,
- Komplikationen durch die Erkrankung zu vermeiden und
- die Lebensqualität zu erhalten.
Eine Heilung ist mit den bisher verfügbaren Therapien in der Regel nicht möglich. Therapien, die die Erkrankung sehr gut zurückdrängen und zu einem sehr guten Therapieansprechen führen, können aber das Überleben deutlich verlängern.
Kriterien für die Behandlungswahl beim Multiplen Myelom

Bild: © moritz320, Pixabay
Die Therapie des Multiplen Myeloms richtet sich nach
- dem gesundheitlichen Allgemeinzustand der Patientin oder des Patienten,
- der Organfunktion,
- Begleiterkrankungen und
- dem biologischen Alter.
Deshalb untersuchen Ärzte die Betroffenen vor Therapiebeginn sorgfältig in Hinblick auf ihre körperliche Verfassung (Fitness) und mögliche Begleiterkrankungen.
Abschätzen der körperlichen Fitness
Um Risiken der Therapie abzuschätzen und eine geeignete Therapie zu wählen, helfen spezielle Tests, sogenannte "Risikoscores".
Bei gutem Allgemeinzustand: Hochdosistherapie – In der Regel können Betroffene bis zu einem Lebensalter von etwa 70 Jahren mit gutem Allgemeinzustand eine intensive Therapie erhalten: Dann setzen Ärzte eine Hochdosistherapie mit nachfolgender Transplantation patienteneigener Stammzellen ein. Sind die Betroffenen über 70 Jahre, ist eine solche Therapie bei gutem Allgemeinzustand ebenfalls möglich – Fachleute empfehlen, sie dann aber im Rahmen einer klinischen Studie durchzuführen.
Bei unzureichendem Ansprechen und/oder erhöhtem Rückfallrisiko: zweite Hochdosistherapie und Stammzelltransplantation – Patienten, bei denen die Krankheit nach der ersten Hochdosistherapie mit Stammzelltransplantation nur unzureichend angesprochen hat, können gegebenenfalls von einer Doppel-Hochdosistherapie (Tandemtransplantation) profitieren.
Bei hohem Alter und/oder Begleiterkrankungen und/oder eingeschränkter Fitness: Für Patientinnen und Patienten, bei denen aufgrund des Alters und/oder aufgrund von Begleiterkrankungen keine Hochdosistherapie möglich ist, gibt es wirksame medikamentöse Therapiealternativen. Sind die Betroffenen sehr gebrechlich, passen Ärzte die Dosis der Krebsmedikamente entsprechend an.
Neue Therapieansätze für das Multiple Myelom: Vor allem im Bereich der Immun- und Antikörpertherapien, aber auch im Bereich der zielgerichteten Therapien gibt es neue Ansätze der Behandlung. Patientinnen und Patienten können sie beispielsweise erhalten, wenn sie an klinischen Studien teilnehmen.
Wann mit der Behandlung beginnen?
Ärztinnen und Ärzte leiten eine Therapie des Multiplen Myeloms ein, wenn die Erkrankung symptomatisch geworden ist: Dann haben Myelomzellen die Knochen und andere Organe schon in Mitleidenschaft gezogen. Dies erkennen Mediziner an den sogenannten CRAB-Kriterien. Hier ist bereits ein Kriterium ausreichend:
- erhöhte Kalziumkonzentration im Blut
- Nierenfunktionsstörung
- Blutarmut (Anämie)
- Knochenschäden, die beispielsweise bei der Computertomographie (CT) sichtbar sind
Auch Risikofaktoren, die Organschäden in Kürze wahrscheinlich machen, sind ein Grund, um mit der Therapie zu beginnen. Dafür ziehen Ärzte Ergebnisse aus Serum- und Knochenmarkproben sowie der Ganzkörper-MRT heran. Diese Befunde fassen Mediziner unter dem Begriff SLiM-Kriterien zusammen.
Weitere Gründe für Ärzte, mit der Behandlung des Multiplen Myeloms zu beginnen, können Beschwerden der Betroffenen sein. Dazu gehören Schmerzen, wiederholt schwere Infektionen oder sogenannte B-Symptome, also Fieber, Nachtschweiß und ungewollter Gewichtsverlust.
Zum Weiterlesen
Hochdosistherapie und Stammzelltransplantation
Bild: © Willowpix, iStock
Die langfristige Prognose von Patientinnen und Patienten mit einem Multiplen Myelom hängt wesentlich davon ab, ob es gelingt, die Krankheit mit der Therapie gut zurückzudrängen. Sind keine Krankheitszeichen mehr nachweisbar, sprechen Fachleute von "Komplettremission". Damit steigen statistisch gesehen die Chancen von Erkrankten für ein Überleben um mehrere Jahre.
Am besten erreicht das derzeit eine Hochdosis-Chemotherapie mit anschließender Transplantation eigener Blutstammzellen (autologe Stammzelltransplantation), wenn es die Voraussetzungen erlauben.
Patientinnen und Patienten durchlaufen dabei verschiedene Therapieblöcke, die nachfolgend näher erläutert sind:
- Induktionstherapie
- Hochdosistherapie und Stammzelltransplantation
- Erhaltungstherapie
Induktionstherapie
Was ist das Ziel? Die Induktionstherapie beim Multiplen Myelom hat das Ziel, möglichst viele Myelomzellen in möglichst kurzer Zeit zu vernichten, ohne das Knochenmark und seine Stammzellen zu schädigen.
So läuft die Induktionstherapie ab: In der Induktionsphase erhalten Betroffene eine medikamentöse Kombinationstherapie in 4 bis 6 Therapiezyklen. Dafür kombinieren Ärzte verschiedene Medikamente, die bei Multiplem Myelom wirksam sind. Die Therapie enthält meist den zielgerichteten Wirkstoff Bortezomib, einen sogenannten Immunmodulator wie Lenalidomid und ein Glukokortikoid. Inzwischen haben Studien außerdem gezeigt, dass die Wirkung besonders gut ist, wenn ein wirksamer Antikörper wie beispielsweise Daratumumab hinzugenommen wird.
Bortezomib bekommen Patienten normalerweise unter die Haut gespritzt. Die anderen Wirkstoffe erhalten sie entweder als Infusion oder in Tabletten- oder Kapselform.
Gut zu wissen
Viele Nebenwirkungen einer Krebstherapie lassen sich vorbeugen und wirksam behandeln oder zumindest lindern. Und nicht jeder oder jede ist gleichermaßen von möglichen Nebenwirkungen betroffen.
Welche Nebenwirkungen können auftreten? Die Wahrscheinlichkeit für Nebenwirkungen sind bei Kombinationstherapien prinzipiell höher als bei Therapien mit nur einem Medikament. Die häufigsten Nebenwirkungen von Bortezomib alleine sind beispielsweise:
- Übelkeit und Erbrechen, Durchfall, Verstopfung
- Müdigkeit, Fieber
- veränderte Blutwerte: zu niedrige Anzahl von Blutplättchen (Thromobzytopenie), roten Blutkörperchen (Anämie) und weißen Blutkörperchen (Neutropenie)
- Nervenschädigungen und Empfindungsstörungen
- Kopfschmerz
- verminderter Appetit
- Atemnot
- Hautauschlag
- Infektionen mit Herpes zoster
- Muskelschmerzen
Ob und welche weiteren Nebenwirkungen außerdem auftreten können, hängt dann sehr entscheidend von den kombinierten Medikamenten ab. Über die Nebenwirkungen von den Immunmodulatoren Lenalidomid, Thalidomid oder Pomalidomid informieren wir im Abschnitt Detailwissen.
Hochdosistherapie und autologe Stammzelltransplantation
Was ist das Ziel? Die Hochdosistherapie ist eine intensive Chemotherapie. Sie ist dafür da, alle Zellen im Knochenmark der Patientin oder des Patienten zu zerstören und damit möglichst alle Myelomzellen. Da sie auch gesunde blutbildende Zellen zerstört, erfolgt im Anschluss eine Transplantation zuvor entnommener, körpereigener Blutstammzellen (autologe Blutstammzelltransplantation).
So läuft eine Hochdosistherapie mit Stammzelltransplantation ab: Ist die Induktionstherapie abgeschlossen, folgt innerhalb von 6 Wochen eine sogenannte Stammzellmobilisation: Das regt Blutstammzellen an, aus dem Knochenmark ins Blut überzugehen. Anschließend werden die Blutstammzellen gesammelt.
- Für die Stammzellmobilisation erhalten die Patienten typischerweise eine kurz "Chemo" und sogenannte Wachstumsfaktoren (Granulozyten-Kolonie stimulierender Faktor, (G-CSF)). G-CSF wird unter die Haut gespritzt.
- Um Blutstammzellen zu sammeln, setzen Ärzte das Blutwäscheverfahren (Leukapherese) ein: Betroffene erhalten an beiden Armen einen venösen Zugang. Das Blut fließt von einem Arm durch einen sogenannten Zellseparator und über den zweiten Zugang in den Körper zurück. Das Gerät trennt unter anderem Stammzellen vom restlichen Blut und sammelt sie.
- Dann schließt sich zeitnah eine Hochdosistherapie (Konditionierung) an. Beim Multiplen Myelom verwenden Ärzte hierfür das Medikament Melphalan. Melphalan ist ein sogenanntes Alkylanz – ein Zytostatikum, das die Zellteilung stört und dadurch Tumorzellen absterben lässt. Patientinnen und Patienten erhalten die erforderliche Melphalan-Dosis üblicherweise verteilt auf 2 Tage über die Vene.
- Retransfusion: Anschließend werden die zuvor gesammelten Blutstammzellen den Patienten über eine kurze Infusion in eine große Vene zurückgegeben. Diese Blutstammzellen finden selbstständig ihren Weg in das Knochenmark. Dort nehmen sie nach etwa 10 – 18 Tagen die Blutbildung wieder auf.
Die Transplantation von Blutstammzellen eines Fremdspenders…
...kann zwar eine Heilung bringen, ist aber mit sehr großen Risiken verbunden. Daher kommt sie nur in besonderen Situationen infrage.
Welche Nebenwirkungen können auftreten? Die Nebenwirkungen einer autologen Blutstammzelltransplantation treten vor allem im Zusammenhang mit der Hochdosistherapie (Konditionierung) auf. Aber auch eine Mobilisierung der Stammzellen sowie die Rückgabe der Stammzellen kann mit Nebenwirkungen verbunden sein.
Gut zu wissen
Erfahrene Zentren können Patientinnen und Patienten bei einer autologen Blutstammzelltransplantation aufgrund großer Fortschritte in der unterstützenden Therapie gut begleiten.
Wachstumsfaktoren, die Patienten zur Mobilisierung von Stammzellen erhalten, führen typischerweise zu Knochen- und Gliederschmerzen. Auch können beispielsweise Kopfschmerzen, Muskelschmerzen, eine allgemeine Müdigkeit und Fieber auftreten.
Eine akute Nebenwirkung der Hochdosistherapie ist eine Verminderung aller Blutzellen. Der dadurch entstehende Mangel an weißen Blutzellen schwächt das Immunsystem, was Betroffene anfällig für Infekte macht. Infektionen äußern sich beispielsweise durch Symptome wie Fieber, Schüttelfrost, Entzündungen der Haut und/oder der Schleimhäute, Husten oder Auswurf, akute Schmerzen, Schwäche oder Müdigkeit oder Schmerzen beim Wasserlassen.
- Bei den fieberhaften Infekten handelt es sich überwiegend um bakterielle Infektionen. Daneben können aber auch virale Infekte und Pilzinfektionen auftreten.
Wichtig
Während der Hochdosistherapie und Stammzelltransplantation ist der Schutz vor Infektionen besonders wichtig. Ihr Behandlungsteam wird Ihnen erklären, was Sie bei der Hygiene und dem Kontakt mit Angehörigen beachten müssen.
Durch den Mangel an roten Blutkörperchen (Anämie) sind die Patientinnen und Patienten oft in ihrer Leistungsfähigkeit eingeschränkt und müde.
Der Mangel an Blutplättchen (Thrombozytopenie) kann zu einer Blutungsneigung führen.
Weitere häufige akute Nebenwirkungen einer Hochdosistherapie sind beispielsweise:
- Appetitlosigkeit, Übelkeit und Erbrechen
- Mundschleimhautentzündungen
- Schleimhautentzündungen des Magen-Darm-Trakts
- Schmerzen
Fragen Sie uns!
Wir können Ihnen hier erste Anhaltspunkte für Nebenwirkungen der Therapie bieten. Eine vollständige Auflistung ist nicht möglich. Wenn Sie Fragen zu den Nebenwirkungen einer Hochdosistherapie und autologen Stammzelltransplantation haben, können Sie gerne kostenfrei unsere Ärztinnen und Ärzte kontaktieren:
- am Telefon täglich von 8 bis 20 Uhr unter 0800 420 30 40
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Erhaltungstherapie
Was ist das Ziel? Die Erhaltungstherapie soll das Ansprechen weiter verbessern, den Behandlungserfolg festigen und das Fortschreiten der Erkrankung hinauszögern.
So läuft die Erhaltungstherapie ab:
- In der Regel bekommen Myelom-Patientinnen und -Patienten das Krebsmedikament Lenalidomid. Das sind Kapseln, die Betroffene einmal täglich schlucken müssen. Die Behandlung läuft dabei in 4-Wochen-Zyklen ab, das bedeutet: Die Patientin oder der Patient nimmt das Medikament wiederholt 21 Tage lang, gefolgt von einer 7-tägigen Pause.
- In manchen Situationen kann auch eine zielgerichtete Therapie mit Bortezomib infrage kommen.
- Die Erhaltungstherapie beginnt nicht unmittelbar nach der Blutstammzelltransplantation, da sich die Blutbildung erst normalisieren muss. Fachleute empfehlen aber spätestens 3 Monate nach Erholung der Blutbildung damit zu beginnen.
- Die Erhaltungstherapie läuft mindestens 2 Jahre und wird fortgeführt, bis die Erkrankung fortschreitet.
Welche Nebenwirkungen können auftreten?
- Über mögliche Nebenwirkungen von Lenalidomid informiert der Abschnitt Detailwissen: Thalidomid, Lenalidomid und Pomalidomid.
- Über mögliche Nebenwirkungen von Bortezomib informiert der Abschnitt Induktionstherapie.
Medikamentöse Therapiealternativen
Bei manchen Patientinnen und Patienten ist aufgrund ihres Alters und/oder aufgrund von Begleiterkrankungen keine Hochdosistherapie möglich.
Was lässt sich dann erreichen? In einer solchen Situation gibt es ebenfalls wirksame Therapieschemata, die die Erkrankung zurückdrängen und das Überleben verlängern.
So läuft eine medikamentöse Alternativtherapie ab: Die Art der Therapie und die Therapiedauer richten sich nach dem individuellen Risiko, den Begleiterkrankungen und der Therapieverträglichkeit der oder des Betroffenen. Infrage kommen beispielsweise Kombinationstherapien verschiedener Medikamente, wie das Krebsmedikament Lenalidomid oder der Antikörper Daratumumab in Kombination mit dem Kortison Dexamethason. Es sind aber auch andere Therapieschemata verfügbar.
Sofern die Nebenwirkungen vertretbar sind, erhalten Betroffene diese Therapie kontinuierlich, bis die Erkrankung fortschreitet.
Therapie bei einem Rückfall
Wenn eine Patientin oder ein Patient mit Multiplem Myelom einen Rückfall (Rezidiv) hat, richtet sich die Therapie nach verschiedenen Faktoren:
- Lebensalter, Allgemeinzustand, Begleiterkrankungen und Wunsch der Patientin oder des Patienten
- Zeitpunkt und Voranschreiten des Rezidivs
- Art, Wirksamkeit und Nebenwirkungen der vorangegangenen Behandlung
Wann leiten Ärzte eine Rezidivtherapie ein? Dafür gibt es keine eindeutigen Empfehlungen, da das individuell sehr unterschiedlich sein kann. Ein Rückfall kann sich in veränderten Blutwerten bemerkbar machen oder durch Beschwerden. Das sind beispielsweise neue Knochenschäden.
- Haben Betroffene bereits Symptome, empfehlen Expertinnen und Experten, zeitnah mit der Rezidivtherapie zu beginnen.
- Zeigt sich das Rezidiv "nur" an den Blutwerten, können Betroffene auch noch abwarten und sich einige Zeit engmaschig kontrollieren lassen.
Was lässt sich erreichen? Eine Rezidivtherapie kann das Fortschreiten der Erkrankung erneut bremsen und das Überleben verlängern.
So läuft eine Rezidivtherapie ab: Betroffene erhalten häufig eine Kombination mehrerer wirksamer Medikamente. Zur Verfügung stehen unter anderem Antikörper, sogenannte Immunmodulatoren, zielgerichtete Therapien oder neue Therapien. Haben Betroffene bislang noch keine Hochdosistherapie mit Stammzelltransplantation erhalten, steht ihnen auch diese Möglichkeit offen. Auch eine erneute Stammzelltransplantation ist möglich.
Fragen Sie uns!
Sie wollen mehr Hintergrundinformationen zu den Therapiemöglichkeiten bei einem Rückfall eines Multiplen Myeloms? Gerne können Sie dafür kostenfrei unsere Ärztinnen und Ärzte kontaktieren:
- am Telefon täglich von 8 bis 20 Uhr unter 0800 420 30 40
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Was, wenn die Erkrankung trotzdem fortschreitet oder sich der Zustand verschlechtert?
Auch im Falle eines Rückfalls stehen in der Regel weitere Therapien zur Verfügung. Die Wahl der Rezidivtherapie richtet sich unter anderem nach dem Gesundheitszustand und den Wünschen des Patienten sowie der Wirksamkeit und Verträglichkeit der Vortherapien.
Manche Patientinnen oder Patienten möchten alles versuchen, um die Lebenszeit zu verlängern und nehmen dabei alle Nebenwirkungen in Kauf.
Andere Betroffene möchten sich durch Nebenwirkungen einer Krebstherapie nicht einschränken lassen und verzichten dafür möglicherweise auf eine Lebenszeitverlängerung. Man kann dann vereinbaren, dass sich Ärzte allein auf die Behandlung von belastenden Symptomen beschränken.
Sprechen Sie deshalb mit Ihren Ärztinnen und Ärzten, welche Wünsche und Vorstellungen Sie persönlich haben.
Zusatztherapie zum Schutz vor Knochenbeschwerden
Bei Patientinnen und Patienten mit Multiplem Myelom kann sich aufgrund der Erkrankung und der begleitenden Kortisontherapie die Knochensubstanz auflösen. Das führt zu einem erhöhten Risiko für Knochenbrüche und Knochenschmerzen. Aus diesem Grund empfehlen Fachleute eine Therapie mit Bisphosphonaten oder Denosumab.
Was ist das Ziel? Bisphosphonate und Denosumab können die Knochen stabilisieren und Schmerzen sowie Knochenbrüchen vorbeugen. Beide Präparate gelten als ähnlich wirksam.
Wie läuft eine Knochen-stabilisierende Therapie ab? In der Regel setzen Ärzte bei Patientinnen und Patienten mit Multiplen Myelom das Bisphosphonat Zoledronsäure als Infusion ein. Die Deutsche Gesellschaft für Hämatologie und Onkologie (DGHO) empfiehlt eine Dauer von mindestens 2 Jahren. Ob die Therapie danach weitergeht, hängt von der persönlichen Erkrankungssituation der Patientin oder des Patienten ab.
Bisphosphonate und Densoumab hemmen die Zellen, die den Knochen abbauen (Osteoklasten). Dadurch gelangt weniger Kalzium ins Blut. Fachleute sprechen von einer Hypokalzämie. Um dem vorzubeugen, kann bei normalem Kalziumspiegel im Blut eine begleitende Therapie mit Kalzium und Vitamin D notwendig sein.
Welche Nebenwirkungen können auftreten? Über mögliche Nebenwirkungen informiert der Text Bisphosphonate und Denosumab bei Krebs: Knochen-stabilisierende Therapie.
Strahlentherapie und Operation beim Multiplen Myelom
Bild: © Tatjana Shepeleva, Shutterstock
Strahlentherapie: Das Multiple Myelom ist grundsätzlich strahlenempfindlich. Eine Strahlentherapie setzen Ärzte in der Regel ein,
- um Knochenschmerzen zu lindern, beispielsweise wenn Schmerzmittel nicht helfen und
- um bruchgefährdete Knochen zu stabilisieren.
Operation: Mehr als die Hälfte der Myelomerkrankten erleiden aufgrund ihrer Erkrankung Knochenbrüche. Eine OP kann vor allem dann notwendig werden, wenn Knochen im Bereich der Wirbelsäule oder Gliedmaßen betroffen sind. Sie hat das Ziel, die Bereiche wieder zu stabilisieren. Nicht-tragende Skelettabschnitte wie Rippen, Schädel oder Schulterblatt müssen in der Regel nicht operativ versorgt werden. Ob eine Operation notwendig ist und welche Operationsmethode infrage kommt, entscheiden Betroffene individuell in Absprache mit onkologisch erfahrenen Orthopäden.
CAR-T-Zell-Therapie, Antikörper und andere neue Therapien
Zahlreiche neue und vielversprechende Therapien des Multiplen Myeloms befinden sich derzeit in der Entwicklung. Insbesondere mit neuen Immuntherapien wie der CAR-T-Zell-Therapie verbinden sich große Hoffnungen. Aber auch neue Antikörper und zielgerichtete Therapien untersuchen Forschende in klinischen Studien.
Zum Weiterlesen
CAR-T-Zell-Therapie
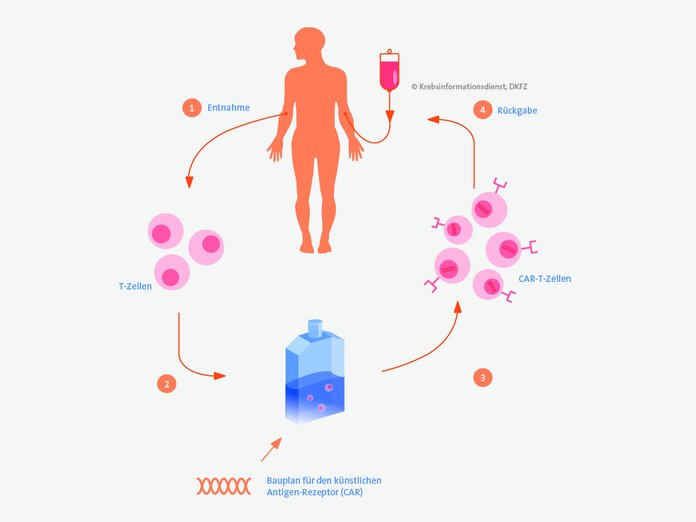
Bild: © Krebsinformationsdienst, DKFZ
Bei der CAR-T-Zell-Therapie erhalten Patientinnen und Patienten mit Multiplem Myelom gentechnisch veränderte Immunzellen (T-Zellen).
Wie läuft eine CAR-T-Zell-Therapie ab? Die Immunzellen werden aus dem Blut des Patienten oder der Patientin gesammelt, im Labor gentechnisch verändert und über eine Infusion zurückgegeben. Zurück im Körper vermehren sie sich dann und können zuvor nicht bemerkte Krebszellen an ihrer Oberflächenstruktur als "fremd" erkennen und zerstören.
CAR steht für "chimärer Antigenrezeptor" – also eine künstliche Mischung (Chimäre) aus einer Bindestelle auf der T-Zelle (Rezeptor) und einem Antikörper. Wegen der aufwändigen Laborarbeiten ist die CAR-T-Zell-Therapie nur an bestimmten Kliniken in Deutschland möglich.
Was ist das Ziel? Die CAR-T-Zell-Therapie ist bisher nur für mehrfach vorbehandelte Patientinnen und Patienten zugelassen, die einen Rückfall haben oder deren Erkrankung auf die bisherigen Therapien nicht angesprochen hat. Durch die Therapie kann es zu einem Rückgang krankheitsbedingter Symptome und Krankheitszeichen kommen, der im Optimalfall lange anhält (Remission). Bisher gibt es für das Multiple Myelom 2 zugelassene CAR-T-Zell-Therapien:
- Idecabtagen vicleucel
- Ciltacabtagen autoleucel
Welche Nebenwirkungen können auftreten? Die CAR-T-Zell-Therapie kann schwerwiegende Nebenwirkungen verursachen. Dazu gehören unter anderem eine lebensbedrohliche "Überreaktion" des Immunsystems – das sogenannte Zytokin-Freisetzungs-Syndrom, Probleme mit dem Nervensystem sowie schwere Infektionen. Mediziner an den Einrichtungen, die auf die CAR-T-Zell-Therapie spezialisiert sind, können aber viele Nebenwirkungen gut behandeln und vorbeugende Medikamente geben.
Zum Weiterlesen
Das Kompetenznetz Maligne Lymphome (KML) hat eine ausführliche Broschüre zur CAR-T-Zell-Therapie (PDF) herausgegeben. Sie informiert über Wirkmechanismus, Ablauf und Risiken der Therapie (Stand 2020).
Antikörper-Therapien
Sogenannte monoklonale Antikörper richten sich gegen Eiweißstrukturen auf der Oberfläche von Myelomzellen und führen über verschiedene Mechanismen zum Absterben der Zellen.
Inzwischen hat die europäische Arzneimittelbehörde 3 verschiedene Antikörper zur Behandlung des Multiplen Myeloms zugelassenen: Daratumumab, Isatuximab und Elotuzumab. Patientinnen und Patienten erhalten sie in der Regel in Kombination mit anderen Medikamenten und einem Kortison-Präparat in verschiedenen Therapiesituationen.
Außerdem gibt es noch spezialisierte Antikörper,
- die mit einem zelltötenden Wirkstoff gekoppelt sind (Antikörper-Wirkstoff-Konjugate) oder
- die Immunzellen und Myelomzellen zusammenführen und so den Tod der Myelomzelle auslösen (bispezifische Antikörper).
Fragen Sie uns!
Sie haben Fragen zur Wirkung oder Nebenwirkungen von Antikörper-Therapien oder zielgerichteten Therapien des Multiplen Myeloms? Sie wollen wissen, wann sie eingesetzt werden und was damit erreicht werden kann? Gerne stehen Ihnen unsere Ärztinnen und Ärzte mit Hintergrundinformationen kostenlos zur Verfügung:
- telefonisch täglich von 8 bis 20 Uhr unter 0800 – 420 30 40
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular
Detailwissen: Thalidomid, Lenalidomid und Pomalidomid
Thalidomid, Lenalidomid und Pomalidomid sind sogenannte Immunmodulatoren – abgekürzt IMiDs für Englisch "Immunomodulatory Imide Drugs". Das bedeutet, sie beeinflussen die Aktivität des körpereigenen Abwehrsystems (Immunsystem): Die so aktivierten Immunzellen helfen, die Tumorzellen anzugreifen und zu vernichten.
Daneben zeigen die Substanzen auch weitere Wirkungen: Sie hemmen die Entwicklung von Tumorzellen, verhindern das Wachstum von Blutgefäßen (Angiogenese) innerhalb der Tumoren und greifen in das Entzündungsgeschehen ein. Wegen ihrer Wirkung auf die Angiogenese bezeichnen Fachleute eine Behandlung mit Thalidomid, Lenalidomid oder Pomalidomid manchmal auch als zielgerichtete Therapie.
Anwendung: Thalidomid, Lenalidomid und Pomalidomid können Patientinnen und Patienten in Kapselform einnehmen. Die Dosis ist abhängig vom Wirkstoff, der Erkrankungssituation, dem Gesundheitszustand und eventuell auftretenden Nebenwirkungen der Präparate.
Thalidomid, Lenalidomid und Pomalidomid haben ähnliche Nebenwirkungen. Trotzdem hat sich für Lenalidomid und Pomalidomid in Studien ein günstigeres Nebenwirkungsprofil ergeben als für Thalidomid. Alle 3 Wirkstoffe haben Nebenwirkungen, die schwerwiegend verlaufen können. Dann müssen Ärzte die Dosis gegebenenfalls senken oder die Therapie abbrechen. Sehr häufig (bei 10 und mehr von 100 Personen) kommt es
- zu Blutbildveränderungen (Mangel an weißen und/oder roten Blutkörperchen und/oder Blutplättchen),
- Nebenwirkungen auf den Magen-Darm-Trakt, etwa Verstopfung, Durchfall, Appetitverlust und
- Wasseransammlung im Gewebe von Armen und Beinen (Ödeme).
Daneben gibt es weitere Nebenwirkungen, die sich je nach Wirkstoff, Erkrankungssituation und Begleittherapie unterscheiden können.
Thalidomid – ehemals Contergan® – ist fruchtschädigend
Seit dem Contergan®-Skandal ist es bekannt: Thalidomid ist beim Menschen fruchtschädigend (teratogen) und kann schwere lebensbedrohliche Geburtsschäden verursachen. Da Lenalidomid und Pomalidomid strukturverwandt zu Thalidomid sind, vermuten Fachleute hier ebenfalls eine schwer teratogene Wirkung.
Frauen, die schwanger sind, dürfen Thalidomid, Lenalidomid und Pomalidomid nicht anwenden. Frauen im gebärfähigen Alter und auch männliche Patienten müssen sicher verhüten.
Informationen dazu bietet behördlich genehmigtes Schulungsmaterial der Hersteller:
Thalidomid (PDF)
Lenalidomid (PDF)
Pomalidomid (PDF)
Komplementäre oder alternative Verfahren beim Multiplen Myelom
Mit alternativen und komplementäre Behandlungsmethoden selbst aktiv werden und etwas für die Gesundheit tun: das erhoffen sich viele Krebspatientinnen und Krebspatienten.
Keine alternativmedizinische Behandlung kann die Standardtherapie eines Multiplen Myeloms ersetzen: Die Sicherheit und ein Nutzen alternativmedizinischer Therapieansätze beim Multiplen Myelom ist nicht belegt. Stattdessen gibt es sehr wirksame Behandlungsverfahren und Arzneimittel, die ein Multiples Myelom für sehr lange Zeit in Schach halten können.
Vorsicht bei komplementären Behandlungen begleitend zur Standardtherapie: Auch bei der komplementären Behandlung belastender Symptome sollten Betroffene kritisch bleiben: Viele Begleitmedikamente – auch rezeptfreie Medikamente und Nahrungsergänzungsmittel – bergen das Risiko von Wechselwirkungen mit der Krebstherapie. Im schlimmsten Fall können solche Wechselwirkungen die Krebstherapie weniger wirksam machen oder Nebenwirkungen verschlimmern.
Was tun, wenn man bezüglich des Nutzens oder möglicher Risiken von komplementären Methoden unsicher ist? Für Betroffene empfiehlt es sich, dies bei ihren behandelnden Ärztinnen und Ärzten anzusprechen. Krebsspezialisten in Kliniken und Praxen beraten zu komplementären Behandlungen. Ärzte können dabei aufzeigen, welche Möglichkeiten man hat, etwas für sich selbst zu tun oder zum Behandlungserfolg aktiv beizutragen. Gleichzeitig können sie vor Risiken durch ungeprüfte Verfahren warnen.
Zum Weiterlesen
Quellen und Links für Interessierte und Fachkreise
Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind in der Übersicht zum Multiplen Myelom aufgeführt. Im Folgenden findet sich eine Auswahl weiterer Quellen:
Leitlinien und Empfehlungen von Fachgesellschaften
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Supportive Therapie bei onkologischen PatientInnen - Langversion 1.3, 2020, AWMF Registernummer: 032/054OL, abgerufen am 08.07.2022.
Deutsche Gesellschaft für Hämatologie und Onkologie (DGHO): Onkopedia Leitlinie Multiples Myelom. Stand 05/2018, abgerufen am 08.07.2022.
S3-Leitlinie Antiresorptiva-assoziierte Kiefernekrosen [2017], AWMF Registernummer: 007-091, Schiegnitz E, Al-Nawas B, Hoefert S, Otto S, Pautke C, Ristow O, Voss P, Grötz KA. abgerufen am 08.07.2022.
Arzneimittel: Herstellerinformationen, Studien, Nutzenbewertungen
Als Quelle für Aussagen zu Medikamenten hat der Krebsinformationsdienst aktuelle Fachinformationen der Hersteller herangezogen (über www.fachinfo.de für Fachkreise zugänglich). Außerdem greift der Krebsinformationsdienst auf frei zugängliche Informationen zu, wie
- Arzneimittelinformationen in deutschen Datenbanken, vor allem im Arzneimittel-Informationssystem des Bundes PharmNet.Bund.
- aktuelle Hinweise des Bundesinstituts für Arzneimittel und Medizinprodukte BfArM.
- die Informationen der europäischen Arzneimittelbehörde EMA.
Zu neueren Arzneimitteln werden als Quelle auch Nutzenbewertungen gemäß § 35a des SGB V herangezogen. Die bisher vorliegenden Berichte sind abrufbar beim Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) unter dem Stichwort "Projekte & Ergebnisse", dann "Publikationen".
Auch der Gemeinsame Bundessausschuss (G-BA) bietet Informationen zu Arzneimitteln. In der Regel handelt es sich dabei um Änderungen der Arzneimittel-Richtlinie.
Fachartikel
Facon T, Kumar SK, Plesner T, Orlowski RZ, Moreau P, Bahlis N, Basu S, Nahi H, Hulin C, Quach H et al. Daratumumab, lenalidomide, and dexamethasone versus lenalidomide and dexamethasone alone in newly diagnosed multiple myeloma (MAIA): overall survival results from a randomised, open-label, phase 3 trial. Lancet Oncol. 2021 Nov;22(11):1582-1596. doi: 10.1016/S1470-2045(21)00466-6.
Moreau P, Kumar SK, San Miguel J, Davies F, Zamagni E, Bahlis N, Ludwig H, Mikhael J, Terpos E, Schjesvold F et al. Treatment of relapsed and refractory multiple myeloma: recommendations from the International Myeloma Working Group. Lancet Oncol. 2021 Mar;22(3):e105-e118. doi: 10.1016/S1470-2045(20)30756-7.
Palumbo A, Avet-Loiseau H, Oliva S, Lokhorst HM, Goldschmidt H, Rosinol L, Richardson P, Caltagirone S, Lahuerta JJ, Facon T et al. Revised International Staging System for Multiple Myeloma: A Report From International Myeloma Working Group. J Clin Oncol. 2015 Sep 10;33(26):2863-9. doi: 10.1200/JCO.2015.61.2267.
Shah UA, Mailankody S. Emerging immunotherapies in multiple myeloma. BMJ. 2020 Sep 21;370:m3176. doi: 10.1136/bmj.m3176.
Steinbrunn T, Knop S, Einsele H. Multiples Myelom – dynamische Entwicklungen in Krankheitsverständnis und Therapie. Onkologe 2020 Jul;26, 661–672. doi:10.1007/s00761-020-00780-z.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.