- Bei Verdacht auf ein Multiples Myelom befragen Ärztinnen und Ärzte die Betroffenen ausführlich über ihre Krankengeschichte und untersuchen sie gründlich.
- Außerdem werden Blut- und Urinproben der Patientinnen und Patienten an ein Labor geschickt und umfangreich untersucht.
- Ein weiterer wichtiger Schritt für die Diagnose eines Multiplen Myeloms ist die Untersuchung von Knochenmarkproben.
Wichtig zu wissen
Besteht der Verdacht auf ein Multiples Myelom, sollten sich Betroffene für die Diagnose an eine Praxis oder Klinik mit Fachärzten wenden. Erfahrung in der Diagnostik von bösartigen Blutkrebs-Erkrankungen haben sogenannte Hämato-Onkologen.
Wo Sie geeignete Zentren finden, lesen Sie in unserem Übersichtstext zu Lymphomen.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Anamnese und klinische Untersuchung

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Wenn bei einer Person der Verdacht auf ein Multiples Myelom vorliegt, fragt die Ärztin oder der Arzt zunächst nach den typischen Beschwerden, die auf ein Multiples Myelom hindeuten und der Krankengeschichte. Fachleute bezeichnen das als Anamnese.
Für die Anamnese informiert sich die Ärztin oder Arzt
- über Knochenschmerzen und Knochenbrüche in der Vergangenheit.
- ob sich die betroffene Person abgeschlagen und müde fühlt.
- ob die Person Gewicht verloren hat, zu Infekten neigt und insgesamt einen schlechten Gesundheitszustand hat.
- über weitere mögliche Krankheitszeichen wie beispielsweise schäumenden Urin, Wasseransammlungen im Gewebe (Ödeme) oder Atemnot.
Außerdem interessieren sich die Ärzte dafür, ob bestimmte Risikofaktoren eine Rolle spielen: Lag bereits Krebs in der Vergangenheit vor? Hatten oder haben nahe Familienangehörige ein Multiples Myelom oder eine andere Blutkrebs-Erkrankung? Bestand intensiverer Kontakt mit bestimmten Chemikalien wie Benzol oder mit ionisierender Strahlung?
Bei der klinischen Untersuchung begutachtet die Ärztin oder der Arzt gründlich den Körper und den Allgemeinzustand, untersucht die Körperfunktionen und tastet verschiedene Organe ab. Unter anderem wird nach Anzeichen von Nervenschädigungen und Blutarmut (Anämie) geschaut.
Blut- und Urinuntersuchungen
Bild: © Tero Vesalainen, Shutterstock
Um den Verdacht auf ein Multiples Myelom abzuklären, müssen außerdem Blut- und Urinproben im Labor untersucht werden. Dafür lässt die Ärztin oder der Arzt Blut aus der Vene abnehmen. Den Urin müssen Betroffene über 24 Stunden in einem Gefäß sammeln und in der Praxis abgeben.
In den Proben überprüfen die Ärzte, ob und welche für das Multiple Myelom charakteristischen Antikörper und Antikörperbruchstücke (Paraproteine) nachweisbar sind und wie hoch ihr Anteil ist. Dafür kommen besondere Analysemethoden zum Einsatz: sogenannte Elektrophorese-Verfahren.
Außerdem bestimmen die Ärzte unter anderem:
- das Blutbild, um Informationen zu erhalten, ob und wie stark das Knochenmark in der Funktion eingeschränkt ist.
- das Differentialblutbild, um genauere Informationen über die Zusammensetzung der weißen Blutzellen zu erhalten.
- Eiweißwerte (β2-Mikroglobulin, Albumin) und weitere Laborwerte (Laktatdehydrogenase = LDH), um die Tumorlast abzuschätzen und eine Stadieneinteilung vornehmen zu können.
- Nierenwerte, um Rückschlüsse auf die Nierenfunktion zu erhalten.
Zum Weiterlesen
Sie wollen wissen, was genau in Ihrem Arztbrief steht? Begriffe und Abkürzungen verständlich gemacht: Informationsblatt "Befunde verstehen" (PDF)
Knochenmarkpunktion: Untersuchung von Gewebeproben
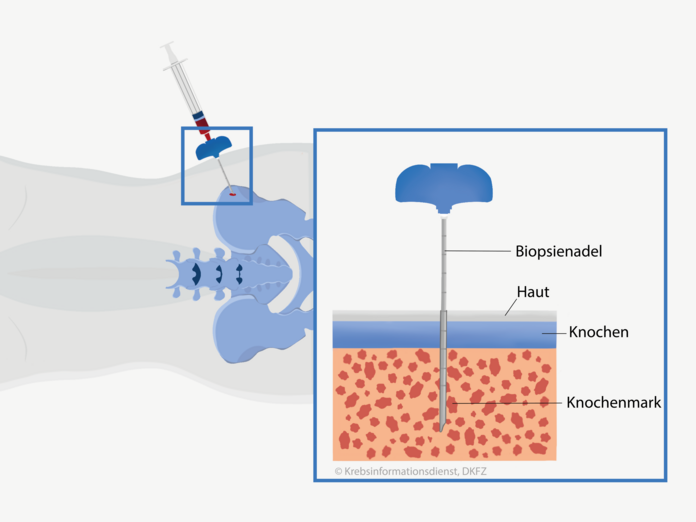
Bild: Asena Tunali © Krebsinformationsdienst, DKFZ
Ein weiterer wichtiger Schritt für die Diagnose eines Multiplen Myeloms ist die Untersuchung von Knochenmarkproben. Ziel dieser Untersuchung ist vor allem, den Anteil der veränderten Plasmazellen (Myelomzellen) zu bestimmen und die Plasmazellen auf bestimmte Erbgutveränderungen hin zu untersuchen. Um die Proben zu gewinnen, führt die Ärztin oder der Arzt eine sogenannte Knochenmarkpunktion durch.
So läuft die Knochenmarkpunktion ab: Die Ärztin oder der Arzt betäubt die Punktionsstelle örtlich. Diese befindet sich in der Regel im Bereich des Beckenknochens.
- Für die Knochenmark-Aspiration punktiert Arzt oder Ärztin den Knochen mit einer Spezialnadel und saugt eine kleine Menge Knochenmarkblut an. In der gewonnenen Probe lassen sich die blutbildenden Zellen untersuchen (zytologische Untersuchung).
- Für die Knochenmarkbiopsie stanzen Ärzte mit einer speziellen Hohlnadel ein kleines, etwa 2 cm langes Knochenmark-Gewebestück heraus. Das wird dann feingeweblich (histologisch) untersucht.
Angst vor der Untersuchung?
Sprechen Sie mit Ihrem Arzt oder Ihrer Ärztin: Bei Bedarf können Sie ein Medikament zur Beruhigung erhalten.
Eine Knochenmarkpunktion kann ambulant stattfinden und dauert etwa 15 Minuten. Bei dem Eingriff kann die Patientin oder der Patient ein Druckgefühl an der Einstichstelle und einen kurzen, ziehenden Schmerz spüren, wenn das Knochenmark aus dem Knochen gezogen wird. Länger andauernde Schmerzen sind nicht zu erwarten. Anschließend wird die Einstichstelle mit einem Pflaster verklebt und gegebenenfalls für etwa 1 Stunde mit einem kleinen Sandsack beschwert. Das verhindert eine Nachblutung.
Bildgebende Untersuchungen: Ganzkörper-CT ist der Standard
Mit bildgebenden Verfahren können Ärzte den Knochenzustand der Patientin oder des Patienten beurteilen und überprüfen, ob und in welchem Ausmaß das Multiple Myelom den Knochen befallen hat. Auch zur Verlaufskontrolle unter der Therapie des Multiplen Myeloms setzen sie bildgebende Untersuchungen ein.
- Die Computertomographie (CT) ist für Ärzte die Methode der Wahl, um zu beurteilen, wie stark der Knochen schon geschädigt ist und ob Komplikationen zu befürchten sind.
- Die Kernspintomographie (MRT) oder die Positronenemissionstomographie (PET) zeigen an, wie stark das Knochenmark von Myelomzellen befallen ist und ob Herde außerhalb der Knochen vorliegen.
Das klassische Skelett-Röntgen empfehlen Fachleute nicht mehr.
Computertomographie (CT)
Das übliche bildgebende Verfahren für die Diagnose des Multiplen Myeloms ist die Ganzkörper-Niedrigdosis-Computertomographie (CT) ohne Kontrastmittel. Sie ist flächendeckend verfügbar und leicht durchzuführen.
Das CT-Gerät erzeugt Schichtbilder des Körpers mittels Röntgenstrahlen. Ärzte prüfen damit, in welchem Ausmaß das Multiple Myelom den Knochen aufgelöst hat. Im Bild erscheinen dann wie ausgestanzt wirkende Löcher im Skelettsystem. Fachleute bezeichnen dies als Osteolysen.
In bestimmten Fällen kombinieren Ärzte die CT mit der sogenannten Positronenemissionstomographie (PET). Das hat den Vorteil, dass auch Myelomherde darstellbar sind, die keine Knochenschädigung verursacht haben.
- Wichtig: Die PET/CT ist beim Multiplen Myelom keine Standarduntersuchung. Die Kosten für eine PET-CT übernehmen die gesetzlichen Krankenversicherungen daher in der Regel nicht. In besonderen Einzelfällen kann bei der Krankenkasse ein medizinisch gut begründeter Antrag auf Kostenübernahme erfolgreich sein.
Zum Weiterlesen
Wie eine CT oder PET/CT abläuft, ob und welche Risiken zu erwarten sind, sowie praktische Hinweise finden Sie in unseren Texten
Magnetresonanztomographie (MRT)
Noch empfindlicher als die Ganzkörper-Computertomographie (CT) ist die Ganzkörper-Magnetresonanztomographie (MRT). Eine MRT erzeugt mithilfe von starken Magnetfeldern Bilder aus dem Körperinneren. Die Ganzkörper-MRT ist bisher in Deutschland noch kein Standard, da sie nicht flächendeckend zur Verfügung steht und vergleichsweise aufwändig ist.
- Wichtig: Die Kosten für eine Ganzkörper-MRT übernehmen die gesetzlichen Krankenversicherungen daher in der Regel nicht. In besonderen Einzelfällen kann bei der Krankenkasse ein medizinisch gut begründeter Antrag auf Kostenübernahme erfolgreich sein.
In manchen Situationen kann die Ganzkörper-MRT helfen, einen Knochenmarkbefall genauer zu beurteilen. Außerdem lassen sich Herde außerhalb des Knochenmarks aufspüren oder gutartige, durch Osteoporose bedingte Wirbelkörperbrüche von myelombedingten Wirbelkörperbrüche unterscheiden.
Insbesondere, wenn in der Ganzkörper-CT keine Osteolysen zu sehen sind, empfehlen Experten die Ganzkörper-MRT. Steht sie nicht zu Verfügung, kann alternativ eine MRT der Wirbelsäule und des Beckens infrage kommen.
Zum Weiterlesen
Wie eine MRT abläuft, ob und welche Risiken zu erwarten sind, sowie praktische Hinweise finden Sie in unserem Text
Welche Untersuchungsergebnisse sprechen für ein Multiples Myelom?
Eine Patientin oder ein Patient erhält die Diagnose Multiples Myelom, wenn die Untersuchungsergebnisse folgende Kriterien erfüllen:
- mindesten 10 Prozent monoklonale Plasmazellen in der Knochenmarkprobe sind nachweisbar – also jene Zellen, die auf eine bösartig veränderte Ursprungsplasmazelle zurückgehen.
- und/oder im Blut und/oder Serum sind eine bestimmte Menge der für das Multiple Myelom charakteristischen Antikörper und Antikörperbruchstücke (Paraproteine) nachweisbar
- und es liegen sogenannte Endorganschäden vor – das Multiple Myelom ist also symptomatisch: Fachleute bezeichnen dieses Endorganschäden als "CRAB-Kriterien", abgeleitet von den englischen Wörtern "hypercalcemia" (C), "renal insufficiency" (R), "anemia" (A) und "bone lesions" (B). Auf Deutsch:
C: ein erhöhter Kalziumspiegel im Blut (Hyperkalzämie) und/oder
R: eine eingeschränkte Nierenfunktion (Niereninsuffizienz) und/oder
A: Blutarmut (Anämie) und/oder
B: Knochenschädigungen (Knochenläsionen) in der Bildgebung
Auch folgende Untersuchungsergebnisse sprechen für ein Multiples Myelom (1 Kriterium ausreichend):
- mindesten 60 Prozent monoklonale Plasmazellen in der Knochenmarkprobe
- oder eine bestimmte Menge sogenannter freier Leichtketten (Antikörper-Fragmente) im Blut ist nachweisbar
- oder in der Kernspintomographie (MRT) ist mindestens ein Tumorherd zu sehen.
Diese Kriterien fassen Fachleute unter den Begriff "SLiM-Kriterien" zusammen, abgeleitet von den englischen Wörtern "sixty" (S), "light chain" (Li) und "MRI" (M).
Quellen und Links für Interessierte und Fachkreise
Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind in der Übersicht zum multiplen Myelom aufgeführt. Im Folgenden findet sich eine Auswahl weiterer Quellen:
Leitlinien und Konsensuspapiere
Hillengass J, Usmani S, Rajkumar SV, Durie BGM, Mateos MV, Lonial S, Joao C, Anderson KC, García-Sanz R, Riva E et al. International myeloma working group consensus recommendations on imaging in monoclonal plasma cell disorders. Lancet Oncol. 2019 Jun; 20(6):e302-e312. doi: 10.1016/S1470-2045(19)30309-2.
Fachartikel
Mosebach J, Thierjung H, Schlemmer HP, Delorme S. Multiple Myeloma Guidelines and Their Recent Updates: Implications for Imaging. Rofo. 2019 Nov; 191(11):998-1009. doi: 10.1055/a-0897-3966.
Mulé S, Reizine E, Blanc-Durand P, Baranes L, Zerbib P, Burns R, Nouri R, Itti E, Luciani A. Whole-Body Functional MRI and PET/MRI in Multiple Myeloma. Cancers (Basel). 2020 Oct 27; 12(11):3155. doi: 10.3390/cancers12113155.
Weber MA, Baur-Melnyk A. Radiologische Diagnostik des multiplen Myeloms : Rolle der Bildgebungsverfahren und aktuelle S3-Leitlinie. Radiologe. 2022 Jan; 62(1):35-43. doi: 10.1007/s00117-021-00943-y.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.