- Speiseröhrenkrebs, auch Ösophaguskarzinom genannt, bezeichnet einen Tumor der Speiseröhrenschleimhaut. Es gibt zwei Arten des Speiseröhrenkarzinoms: das Adenokarzinom und das Plattenepithelkarzinom der Speiseröhre.
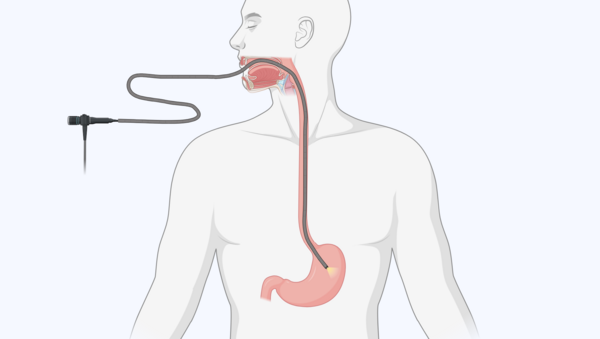
- Im frühen Stadium können Schluckbeschwerden ein Warnsignal für Speiseröhrenkrebs sein. Mit einer Spiegelung der Speiseröhre klären Ärzte den Verdacht ab.
- Die Behandlung bei Speiseröhrenkrebs erfolgt abhängig vom Tumorstadium. Betroffene benötigen neben der Tumortherapie eine individuelle Ernährungsberatung.
Hinweis
Dieser Text bietet einen allgemeinen Überblick zu Speiseröhrenkrebs. Bei Fragen zu Ihrer individuellen Erkrankungssituation können Sie uns gerne kontaktieren.
Was ist Speiseröhrenkrebs?
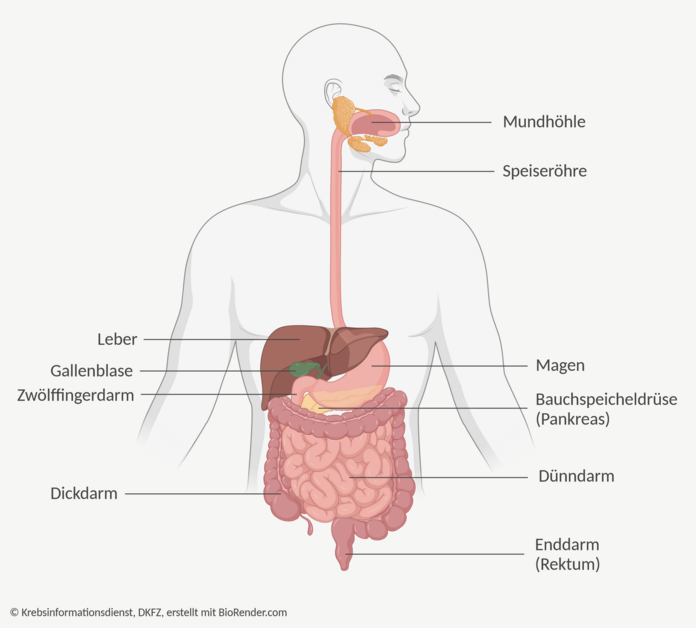
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
Die Speiseröhre, auch Ösophagus genannt, ist ein Muskelschlauch. Er verbindet den Mund- und Rachenraum mit dem Magen. Die Innenwand des Schlauchs ist mit einer Schleimhaut ausgekleidet. Deren oberste Schicht besteht aus flachen Zellen, den sogenannten Epithelzellen. Bei Speiseröhrenkrebs verändern sich die Zellen in der Schleimhaut der Speiseröhre. Fachleute unterscheiden zwei Arten des Ösophaguskarzinoms:
- Das Plattenepithelkarzinom entsteht aus den flachen Epithelzellen der Schleimhaut, die im gesamten Bereich der Speiseröhre vorkommen. Etwa 4 von 10 Patientinnen und Patienten mit Speiseröhrenkrebs sind von einem solchen Karzinom betroffen.
- Das Adenokarzinom bildet sich aus Drüsenzellen der Schleimhaut, die sich im unteren Abschnitt der Speiseröhre am Übergang zum Magen befinden. Etwa 5 von 10 Patientinnen und Patienten mit Speiseröhrenkrebs haben ein solches Adenokarzinom. Liegt das Adenokarzinom mehr als zwei Zentimeter unterhalb des Übergangs, gilt es als Magenkrebs.
Außerdem gibt es weitere Arten von bösartigen Tumoren in der Speiseröhre. Sie sind Sonderformen der oben genannten Karzinome und kommen nur sehr selten vor.
Wie häufig ist Speiseröhrenkrebs?
Speiseröhrenkrebs ist eine eher seltene Krebserkrankung. Sie macht jährlich etwa 0,7 Prozent der Krebsneuerkrankungen in Deutschland aus. Insgesamt erhalten pro Jahr rund 5.600 Männer und 1.700 Frauen die Diagnose Speiseröhrenkrebs. Frauen erkranken im Mittel mit 72 Jahren, Männer im Alter von 68 Jahren.
Zum Weiterlesen
Mehr zur Epidemiologie von Speiseröhrenkrebs lesen Sie auf der Internetseite des Zentrums für Krebsregisterdaten (ZfKD) des Robert Koch-Instituts (RKI).
Prognose und Heilungschancen bei Speiseröhrenkrebs
Die Erfolgsaussichten der Behandlung von Speiseröhrenkrebs hängen vom Stadium der Erkrankung ab. Es gilt: Je früher der Tumor entdeckt wird, desto besser sind die Heilungschancen. Nur knapp jeden 3. Tumor der Speiseröhre entdecken Ärzte in einem frühen Stadium. Wird der Tumor erst in einem fortgeschrittenen Stadium entdeckt, ist die Prognose meistens schlecht.
In jedem Fall passen die Ärztinnen und Ärzte die Therapie individuell an die Situation der Betroffenen an. Dabei berücksichtigen sie auch die Symptome und den Allgemeinzustand eines Patienten oder einer Patientin.
Zum Weiterlesen
Quellen und Links für Interessierte und Fachkreise
Hinweis: Dieser Text wurde anhand der neuen medizinischen Leitlinie vollständig auf seine Aktualität überprüft. Da der Inhalt dem Stand dieser Leitlinie entspricht, wurden keine fachlichen Änderungen vorgenommen.
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Patientenleitlinie
Allgemeinverständliche Informationen zu Speiseröhrenkrebs finden Patienten, Angehörige und alle Interessierten in der Patientenleitlinie des Leitlinienprogramms Onkologie.
Leitlinien
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Diagnostik und Therapie der Plattenepithelkarzinome und Adenokarzinome des Ösophagus, Langversion 4.0, Dezember 2023, AWMF Registernummer: 021-023OL (abgerufen am: 22.01.2025)
Für die Versorgung Betroffener ebenfalls relevant sind die S3-Leitlinie Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten, sowie gegebenenfalls die S3-Leitlinie Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung.
Zur begleitenden Behandlung von Therapienebenwirkungen steht die Leitlinie Supportive Therapie bei onkologischen PatientInnen zur Verfügung.
Epidemiologie
Aktuelle statistische Daten bietet das Zentrum für Krebsregisterdaten unter www.krebsdaten.de. Eine Zusammenfassung bietet die Broschüre Krebs in Deutschland, abgerufen am 24.01.2025.
Fachbücher
Anatomie; T. H. Schiebler, H.-W. Korf; 10. Vollständig überarbeitete Auflage © 2007 Steinkopff
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.