- Wichtigster Auslöser von Gebärmutterhalskrebs ist eine Infektion mit Humanen Papillomviren (HPV).
- HPV-Infektionen sind weit verbreitet. Aber nicht jede betroffene Frau erkrankt an einem Zervixkarzinom.
- Erfahren Sie, welche Faktoren das Krebsrisiko zusätzlich steigern und wie Frauen Gebärmutterhalskrebs vorbeugen können.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
HPV - Humane Papillomviren
Bild: © Tatjana Shepeleva, Shutterstock
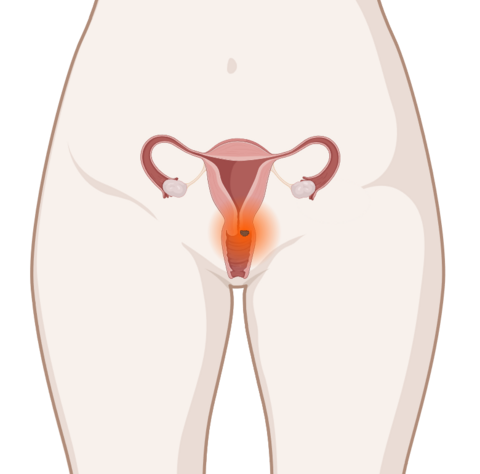
Als Hauptauslöser von Gebärmutterhalskrebs gelten Humane Papillomviren (HPV). Diese Viren infizieren Zellen am Gebärmutterhals und können deren Entwicklung zu Krebszellen auslösen.
Es gibt verschiedene HPV-Typen. Nur manche davon können Gebärmutterhalskrebs auslösen. Zu diesen sogenannten Hochrisiko-Typen zählen zum Beispiel HPV 16 und HPV 18.
HPV-Infektionen sind insgesamt weit verbreitet: Die meisten Menschen infizieren sich irgendwann in ihrem Leben mit HPV. Die krebsauslösenden Typen werden vor allem sexuell übertragen.
Meist kann das Immunsystem die HPV-Infektion erfolgreich bekämpfen und sie heilt folgenlos aus. Selten bleibt die Infektion über längere Zeit bestehen. Dann können sich Gewebeveränderungen bilden. Aus diesen Krebsvorstufen kann sich im Laufe von einigen Jahren Gebärmutterhalskrebs entwickeln.
Fachleute schätzen: Von 100 Frauen, die sich mit einem Hochrisiko-Typ anstecken, bleibt bei etwa 10 die Infektion über längere Zeit bestehen. Weniger als 1 von diesen 10 erkrankt im Durchschnitt etwa 15 Jahre nach der Infektion an Gebärmutterhalskrebs.
Kinder und Jugendliche können sich gegen HPV impfen lassen. Regelmäßige Früherkennungs-Untersuchungen bei der Frauenärztin oder beim Frauenarzt senken das Risiko weiter.
Video zu unserer Online-Veranstaltung: Humane Papillomviren (HPV) - Fragen, Fakten, Mythen
Als Teil unserer Veranstaltungsreihe "Verständlich informiert zu Krebs. Ihre Fragen – unsere Antworten" gab es bereits eine Veranstaltung zum Thema. Eine Expertin des Krebsinformationsdienstes sowie ein geladener Fachreferent beantworteten Fragen zu HPV.
- Eine Aufzeichnung der Veranstaltung vom 26.02.2026 finden Sie als Video auf unserem YouTube-Kanal.
Zusätzliche risikosteigernde Faktoren
Bei weitem nicht jede HPV-infizierte Frau erkrankt an Gebärmutterhalskrebs. Es gibt weitere Faktoren, die das Erkrankungsrisiko beeinflussen können. Da sie zusätzlich zu HPV wirken, nennen Fachleute sie auch Ko-Faktoren.
Wichtig zu wissen: Diese Faktoren erhöhen statistisch betrachtet das Risiko einer Erkrankung. Ob jemand in seinem Leben tatsächlich an Gebärmutterhalskrebs erkrankt oder nicht, kann niemand vorhersagen.
Manche dieser Faktoren lassen sich durch einen gesunden Lebensstil beeinflussen. Aber auch wer immer gesund gelebt hat, kann Gebärmutterhalskrebs bekommen. Die Diagnose bedeutet also nicht, etwas falsch gemacht zu haben oder gar "Schuld" an der Erkrankung zu tragen.
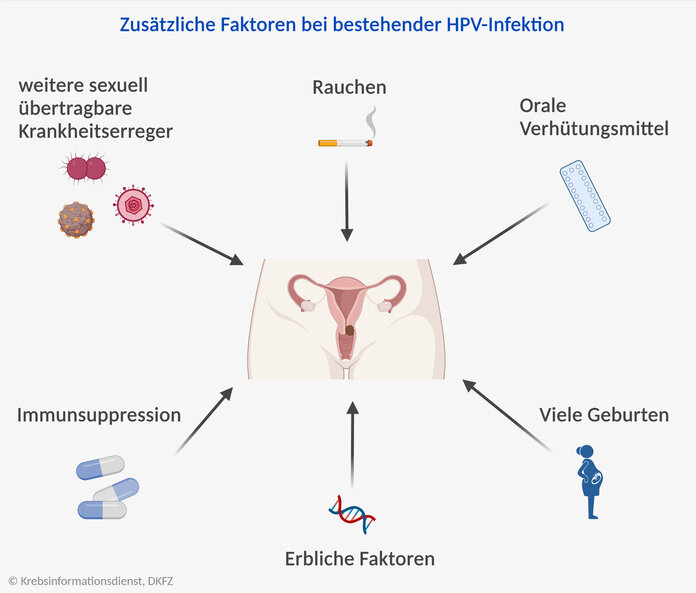
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
Als Ko-Risikofaktoren für Gebärmutterhalskrebs gelten:
- Rauchen
- Hormonelle Verhütungsmittel (Pille)
- Viele Geburten
- Immunsuppression
- Infektionen mit anderen sexuell übertragbaren Erregern im Genitalbereich
- Erbliche Faktoren
Frauen, die bereits in sehr jungem Alter sexuell aktiv sind und Frauen mit vielen Sexualpartnern haben zudem ein höheres Risiko, sich mit HPV anzustecken. Damit steigt auch ihr Risiko, eine Krebsvorstufe oder Krebs am Gebärmutterhals zu entwickeln.
Rauchen
Rauchen erhöht sowohl bei Frauen mit HPV-Infektion als auch bei Frauen ohne HPV-Infektion das Risiko, an Gebärmutterhalskrebs zu erkranken. Insbesondere mit einem Hochrisiko-HPV-Typ infizierte Frauen haben ein messbar höheres Erkrankungsrisiko.
Studien haben mögliche Gründe dafür gezeigt: Bei Raucherinnen lassen sich die krebserregenden Abbauprodukte von Tabakrauch in der Schleimhaut des Gebärmutterhalses nachweisen. Außerdem bleiben HPV-Infektionen bei Raucherinnen länger bestehen als bei Nichtraucherinnen.
Zum Weiterlesen
Hormonelle Verhütungsmittel
Frauen, die eine "Pille" mit Östrogen-Gestagen-Kombination einnehmen, haben ein erhöhtes Risiko, an Gebärmutterhalskrebs zu erkranken. Das gilt aber nur dann, wenn sie zusätzlich mit einem Hochrisiko-HPV-Typ infiziert sind. Und wenn sie das Verhütungsmittel länger als 5 Jahre einnehmen.
Setzen Frauen die Pille wieder ab, dann sinkt das Risiko wieder. Nach 10 Jahren gibt es keinen Unterschied mehr zu Frauen, die nie mit Pille verhütet haben.
Der Grund für diesen Zusammenhang ist bisher nicht klar. Forschende vermuten, dass die Hormone die Zellen am Gebärmutterhals empfindlicher für eine anhaltende HPV-Infektion machen, die örtliche Immunabwehr schwächen oder Veränderungen in den Zellen fördern.
Viele Geburten
Frauen, die schwanger waren und chronisch mit einem Hochrisiko-HPV-Typ infiziert sind, haben ein etwas erhöhtes Erkrankungsrisiko. Das Risiko, an Gebärmutterhalskrebs zu erkranken, steigt mit jeder Geburt.
Die Gründe dafür kennen Fachleute bisher nicht. Denkbar sind zum Beispiel Veränderungen im Hormonhaushalt oder im Immunsystem während der Schwangerschaft.
Immunsuppression
Ein stark eingeschränktes Immunsystem kann eine HPV-Infektion wahrscheinlich nicht so erfolgreich bekämpfen. Deshalb haben Frauen mit unterdrücktem Immunsystem bei einer HPV-Infektion ein erhöhtes Risiko, an einem Zervixkarzinom zu erkranken.
Das gilt zum Beispiel für Frauen, die zusätzlich eine HIV-Infektion haben. Aber auch für Frauen, die nach einer Organtransplantation Immunsystem-unterdrückende Medikamente einnehmen.
Infektionen mit anderen Erregern
Es gibt Hinweise darauf, dass Infektionen im Genitalbereich mit anderen sexuell übertragbaren Erregern als HPV zur Krebsentstehung beitragen können. Allerdings nur dann, wenn eine Frau außerdem mit einem Hochrisiko-HPV-Typ infiziert ist.
Beispiele für solche Erreger sind Chlamydien, Herpes simplex und Gonokokken. Fachleute vermuten, dass eine langandauernde Entzündung der Gebärmutterhalsschleimhaut dafür verantwortlich ist.
Erbliche Faktoren
Erbliche Faktoren spielen bei Gebärmutterhalskrebs eine untergeordnete Rolle. Sie können aber in geringem Maß die Wahrscheinlichkeit zu erkranken beeinflussen.
Vorbeugung von Gebärmutterhalskrebs
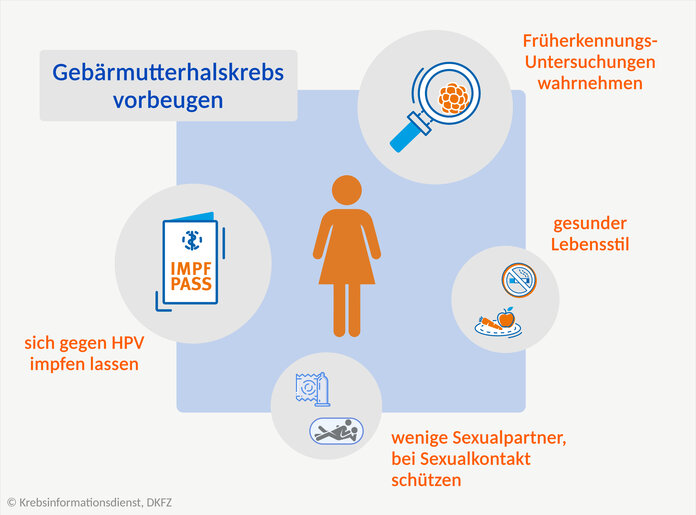
Bild: © Krebsinformationsdienst, DKFZ, erstellt mit BioRender.com
Es gibt Maßnahmen, mit denen Frauen ihr Risiko für Gebärmutterhalskrebs senken können. Dazu gehören:
- Infektionen vermeiden, insbesondere mit Humanen Papillomviren (HPV), aber auch mit anderen sexuell übertragbaren Erregern,
- Früherkennungsuntersuchungen wahrnehmen und Krebsvorstufen entfernen lassen und
- ein gesunder Lebensstil.
HPV-Infektion vermeiden
Humane Papillomviren gelten als Hauptrisikofaktor für Gebärmutterhalskrebs. Eine Infektion mit diesen Viren zu vermeiden hilft also, Gebärmutterhalskrebs vorzubeugen.
Gegen HPV gibt es seit einigen Jahren eine Impfung. Fachleute empfehlen sie Mädchen (und Jungen) zwischen 9 und 14 Jahren. Noch nicht geimpfte Jugendliche können sie bis zum Ende des 18. Lebensjahres nachholen. Die Impfung schützt vor den meisten krebsauslösenden HPV-Typen. Dadurch kann sie das Risiko an Gebärmutterhalskrebs zu erkranken deutlich senken.
- Weitere Informationen zur HPV-Impfung finden Sie unter HPV: Impfung gegen Humane Papillomviren.
Weitere Schutzmaßnahmen: Eine komplette sexuelle Abstinenz wäre der beste Schutz vor einer Ansteckung mit HPV. Da dies aber für die wenigsten Menschen infrage kommt, kann man das Ansteckungsrisiko mindern:
- Je weniger Sexualpartner eine Frau oder ein Mann hat, desto geringer ist die Wahrscheinlichkeit einer Ansteckung.
- Kondome verringern das Ansteckungsrisiko, auch wenn sie keinen vollständigen Schutz bieten. Sie schützen auch vor anderen sexuell übertragbaren Krankheiten, die als Ko-Risikofaktoren für Gebärmutterhalskrebs gelten.
Zum Weiterlesen
Gesunder Lebensstil
Da Rauchen als Risikofaktor für Gebärmutterhalskrebs gilt, können Frauen ihr Risiko senken, indem sie nicht anfangen oder aufhören zu rauchen. Für ehemalige Raucherinnen bleibt das Risiko noch einige Jahre erhöht, sinkt dann aber wieder. Etwa 20 Jahre nach dem Rauchstopp gibt es keinen Unterschied mehr zwischen Nicht-Raucherinnen und Ex-Raucherinnen.
Der Einfluss der Ernährung auf die Entstehung von Gebärmutterhalskrebs ist noch nicht eindeutig aufgeklärt. Es gibt erste Hinweise darauf, dass Zitrusfrüchte, eine gemüsereiche Kost, Knoblauch, Zwiebeln sowie die Vitamine C, E und A eine gewisse Schutzwirkung haben könnten. Zu diesem Thema sind jedoch weitere Studien notwendig.
Daher gibt es derzeit keine Empfehlungen für eine besondere Ernährungsform oder Diät, mit der Frauen sich vor Gebärmutterhalskrebs schützen können.
Zum Weiterlesen
Mehr zur Krebsvorbeugung finden Sie unter Krebsvorbeugung: Das eigene Krebsrisiko senken.
Mehr über die derzeit bekannten Risikofaktoren für Krebs lesen Sie unter Risiken für Krebs erkennen und vermeiden.
Allgemeines zur Krebsentstehung erfahren Sie unter Wie entsteht Krebs?
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Die Monographien der Internationalen Krebsforschungsagentur IARC sind in englischer Sprache abrufbar:
- Humane Papillomviren: Vol. 90 (2007) und Vol. 100B (2012)
- Hormonelle Verhütungsmittel: Vol. 91 (2007)
- Tabakrauch: Vol. 83 (2004) und Vol. 100E (2012)
Cortessis VK, Barrett M, Brown Wade N, Enebish T, Perrigo JL, Tobin J, Zhong C, Zink J, Isiaka V, Muderspach LI, Natavio M, McKean-Cowdin R. Intrauterine Device Use and Cervical Cancer Risk: A Systematic Review and Meta-analysis. Obstet Gynecol. 2017 Dec;130(6):1226-1236. doi: 10.1097/AOG.0000000000002307.
Jensen KE, Schmiedel S, Norrild B, Frederiksen K, Iftner T, Kjaer SK. Parity as a cofactor for high-grade cervical disease among women with persistent human papillomavirus infection: a 13-year follow-up. Br J Cancer. 2013 Jan 15;108(1):234-9. doi: 10.1038/bjc.2012.513.
Roura E, Castellsagué X, Pawlita M, Travier N, Waterboer T, Margall N, Bosch FX, de Sanjosé S, Dillner J, Gram IT et al. Smoking as a major risk factor for cervical cancer and pre-cancer: results from the EPIC cohort. Int J Cancer. 2014 Jul 15;135(2):453-66. doi: 10.1002/ijc.28666.
Roura E, Travier N, Waterboer T, de Sanjosé S, Bosch FX, Pawlita M, Pala V, Weiderpass E, Margall N, Dillner J et al. The Influence of Hormonal Factors on the Risk of Developing Cervical Cancer and Pre-Cancer: Results from the EPIC Cohort. PLoS One. 2016 Jan 25;11(1):e0147029. doi: 10.1371/journal.pone.0147029.
Weitere Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links, zum Beispiel zur Patientenleitlinie, sind in der Übersicht zum Thema Gebärmutterhalskrebs aufgeführt.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.