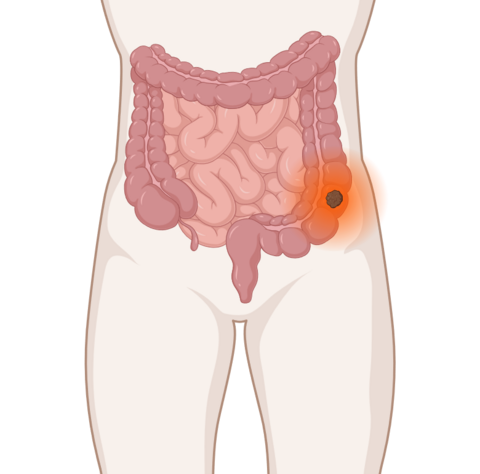
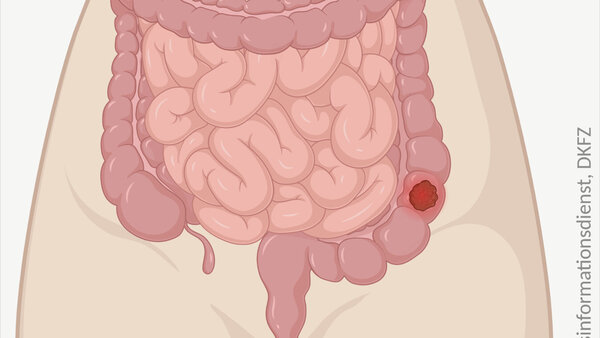
- Eine Operation ist für viele Darmkrebspatientinnen und -patienten die wichtigste Behandlungsmöglichkeit: Wenn der Tumor vollständig entfernt werden kann, ist eine dauerhafte Heilung möglich.
- Der folgende Text erläutert, für wen eine Operation infrage kommt, wie sie abläuft und mit welchen Folgen Betroffene rechnen müssen.
- Informationen zu weiteren Therapiemöglichkeiten bei Darmkrebs finden Interessierte im Behandlungsüberblick.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Darmkrebs: Wann kommt eine Operation infrage?
Für viele Patienten mit Darmkrebs ist die Operation das wichtigste Behandlungsverfahren. Dabei entfernen die Ärzte den Tumor wenn möglich vollständig. Bislang konnten Betroffene nur so auf eine dauerhafte Heilung hoffen. Beim Rektumkarzinom gewinnen allerdings Therapieansätze ohne Operation zunehmend an Bedeutung.
Wie wird operiert?
Sehr kleine, oberflächliche Tumoren können die Ärzte unter Umständen endoskopisch entfernen, ohne Bauchschnitt: Dabei bekommt man einen Schlauch über den After in den Darm geschoben, ähnlich wie bei einer Darmspiegelung. In diesem befinden sich die notwendigen Instrumente zur Entfernung des Tumors.
Voraussetzung dafür: Der Tumor wird als wenig aggressiv eingestuft, und er ist nicht in tiefere Schichten der Darmwand eingewachsen.
Ist der Tumor wie bei den meisten Betroffenen schon etwas größer, wird eine Operation notwendig: Bei Patienten mit Dickdarmkrebs, einem Kolonkarzinom, entfernen die Ärzte einen Teil des Dickdarms und umliegende Lymphkoten. Eventuell kommen benachbarte Gewebe hinzu. Wie umfangreich die Operation sein muss, hängt von Größe und Lage des Tumors ab.
Auch bei Patienten mit Enddarmkrebs, einem Rektumkarzinom, entfernen die Chirurgen den betroffenen Bereich des Darms und den ihn umgebenden Fett- und Bindegewebskörper mitsamt den darin liegenden Lymphknoten. Ob der Schließmuskel erhalten werden kann, hängt von der Lage des Tumors ab. Bei manchen Patienten ist deshalb die Anlage eines künstlichen Darmausgangs nicht vermeidbar.
Reicht die Operation als Therapie gegen Darmkrebs aus?
Um das Risiko eines Rückfalls zu senken, kann für Patienten mit größeren Tumoren zusätzlich eine Chemo- und/oder Strahlentherapie hinzukommen. Diese Behandlung zielt auf Tumorzellen, die unbemerkt eventuell schon im Körper verstreut sind. Sie kann vor oder nach der Operation stattfinden.
Was, wenn die Erkrankung sich schon im Körper ausgebreitet hat?
Eine Operation kommt auch für manche Patienten mit Metastasen in anderen Organen infrage: Gelingt es, alles Tumorgewebe zu entfernen, ist eine Heilung nicht ausgeschlossen - obwohl der Tumor nicht mehr auf den Darm begrenzt war. Möglich ist dies vor allem für Patienten mit Lebermetastasen. Auch Lungenmetastasen können die Ärzte eventuell entfernen. Ob der Eingriff erfolgversprechend ist, hängt allerdings von der Anzahl und Lage der Metastasen ab.
Was tun, wenn sich das Tumorgewebe nicht mehr vollständig entfernen lässt? Für die meisten Patienten in dieser Situation ist eine Operation nicht sinnvoll: sie würde sie nur belasten, ihnen aber keine Vorteile bieten. Andere Behandlungsverfahren bieten ihnen bessere Möglichkeiten: etwa eine Chemotherapie, zielgerichtete Medikamente oder auch eine Bestrahlung.
Trotzdem kann bei einigen Patienten auch in diesem Krankheitsstadium ein chirurgischer Eingriff erforderlich werden: Verlegt zum Beispiel die Geschwulst einen Teil des Darms und droht ein Darmverschluss? Dann versuchen die Ärzte, die Darmpassage wieder durchgängig zu machen. Ein solcher Darmverschluss ist ein Notfall, bei dem schnell gehandelt werden muss.
Eine Notoperation nehmen Chirurgen auch dann vor, wenn die Darmwand durch den wachsenden Tumor aufbricht, bei einer "Darmperforation".
- Eine Übersicht über alle Therapieverfahren bietet der Text "Behandlungsmöglichkeiten bei Darmkrebs: Ein Überblick".
Vor dem Eingriff: Wie wird die Operation geplant und vorbereitet?
Zum Weiterlesen
Wie geht es weiter, wenn man sich als Patient nach den Voruntersuchungen und den Gesprächen zur Behandlungswahl zu einer Operation entschlossen hat?
Vor dem eigentlichen Eingriff bieten die behandelnden Ärzte in der Regel ein weiteres Aufklärungsgespräch an: Jetzt geht es um Details des Eingriffs. Hinzu kommt kurz vor der eigentlichen Operation das Aufklärungsgespräch mit dem Anästhesisten, der für die Narkose verantwortlich sein wird.
Diese Gespräche sollte man nutzen, um Fragen zum Ablauf der Operation, zu den Tagen danach und zu den längerfristigen Folgen zu stellen. Nimmt man regelmäßig Medikamente ein, sollte man die behandelnden Ärzte spätestens jetzt darüber informieren: Gegebenenfalls muss man einige Mittel rund um die eigentliche OP vorübergehend absetzen, oder der Medikamentenplan wird umgestellt. Eigene, mitgebrachte Medikamente sollte man im Krankenhaus nicht einnehmen.
Bild: © I AM NIKOM, Shutterstock
In den Tagen vor dem Eingriff erfolgen verschiedene Voruntersuchungen, etwa Bluttests, um mögliche Risiken durch Narkose und Operation rechtzeitig zu erkennen. Diese Untersuchungen können viele Patienten noch ambulant durchführen lassen. Ob und wie man in den Tagen vor der Operation seine Ernährung umstellen und den Darm durch Abführen entleeren muss, erfährt man beim Aufklärungsbespräch - außerdem, ob die Ärzte sicherheitshalber Antibiotika geben, um der Ausbreitung von Darmkeimen im Bauchraum und Blutkreislauf vorzubeugen.
Im Krankenhaus beginnt die eigentliche Operationsvorbereitung. Wegen der Narkose darf man einige Stunden vorab nichts mehr essen und trinken. In der Regel erhält man am Vorabend auch erste Medikamente, damit man besser schlafen kann und nicht durch Angst vor dem Eingriff belastet wird.
- Allgemeine Informationen rund um die Vorbereitung bietet auch der Text "Operationen bei Krebs: Häufige Fragen, wichtige Antworten".
Dickdarmkrebs: So werden Patienten mit Kolonkarzinom operiert
Lexikon
Laparotomie: operative Eröffnung der Bauchhöhle
Laparoskopie: Bauchspiegelung, bei der nur kleine Hautschnitte notwendig sind
Anastomose: natürliche oder operativ hergestellte Verbindung zwischen Gefäßen oder Hohlorganen, zum Beispiel durchtrennten Darmabschnitten
Pouch: Beutel, Tasche aus Darm- oder anderen Gewebeteilen, als Ersatz für entfernten Enddarm
Kolostoma, Stoma, Anus praeter: Künstlicher Darmausgang durch eine Öffnung in der Bauchwand
Für die eigentliche Operation ist eine stationäre Aufnahme in eine Klinik notwendig. Der Eingriff findet unter Vollnarkose statt. Dauer und Umfang der Operation hängen von der Ausdehnung des Tumors und dem jeweils geeigneten Operationsverfahren ab.
Die Chirurgen öffnen den Bauchraum mit einem Schnitt. Diesen Eingriff nennt man Laparotomie.
Alternativ kann die Operation auch mittels Schlüssellochtechnik durchgeführt werden. Eine solche sogenannte Laparoskopie gilt inzwischen als gleichwertiges Verfahren: Dabei öffnen die Chirurgen den Bauch mit mehreren kleinen Schnitten, durch die Instrumente, Lichtquellen und eine Kamera eingeführt werden. Die laparoskopische Tumorentfernung setzt aber sehr viel Erfahrung der Operateure voraus. Sie ist zudem nicht bei allen Patienten möglich: Dies hängt von der Tumorgröße und weiteren Voraussetzungen ab.
Weitere Operationsverfahren werden bisher nur in Studien geprüft.
Vor der eigentlichen Tumorentfernung prüfen die Chirurgen, ob sichtbare Metastasen vorhanden sind - etwa in der Leber - die bei den Voruntersuchungen nicht entdeckt wurden. Dies würde eine Änderung der Behandlungsstrategie bedeuten.
Erst im zweiten Schritt entfernen sie den betroffenen Darmabschnitt, zusammen mit einem Randsaum von gesundem Gewebe.
Wie viel Darmgewebe wird entfernt?
Welcher Abschnitt des Darms entfernt wird und wie viel Darmgewebe insgesamt entnommen werden muss, hängt von Lage und Größe des Tumors ab. Die Chirurgen entfernen zusätzlich auch die den Darm umgebende Hülle. Dort verlaufen Blutbahnen - aber auch viele Lymphknoten und -bahnen, die eventuell befallen sein könnten.
Liegen mehrere Tumoren in verschiedenen Darmabschnitten vor? Dann werden die Ärzte nach Möglichkeit jeden Tumor einzeln herausoperieren. Die früher übliche Entfernung des gesamten Dickdarms wird, soweit möglich, heute vermieden.
- Eine Ausnahme stellen Patienten mit der sogenannten familiären adenomatösen Polyposis (FAP) dar, einer Polypenerkrankung des Dickdarms, die auf eine ererbte Genveränderung zurückgeht. Bei den meisten Betroffenen muss wegen des hohen Rückfallrisikos der gesamte Dick- und Enddarm entfernt werden. Ob der Schließmuskel erhalten werden kann oder nicht, wird individuell geklärt.
- Auch die meisten Patienten mit der chronisch entzündlichen Darmerkrankung Colitis ulcerosa erhalten eine solche Operation, wenn sich bei ihnen Darmkrebs entwickelt hat. Auch hier gilt aber: Wie umfangreich die OP sein muss, lässt sich nur individuell klären.
Mehr zu erblichem Darmkrebs und zu chronisch entzündlichen Darmerkrankungen als Risikofaktor finden Interessierte im Text "Darmkrebs: Risikofaktoren und Vorbeugung".
Wie wird die Darmpassage wieder hergestellt?
Nach Entfernung der Dickdarmteile vernäht der Operateur die beiden Darmenden und stellt so die Darmpassage wieder her. Diese neu geschaffene Verbindung bezeichnet man als Anastomose. Für die meisten Patienten bedeutet dies: Ist die Operationswunde verheilt, kann der Darm seine normalen Aufgaben weitgehend wieder erfüllen. Die Verkürzung durch die Operation wirkt sich nach einiger Zeit bei den meisten Betroffenen kaum oder gar nicht mehr aus.
Vorübergehend ein Stoma?
Um nach größeren Eingriffen dem Gewebe Zeit zur Heilung zu geben, kann es manchen Patienten nützen, vorübergehend einen künstlichen Darmausgang anzulegen - auch protektives Stoma genannt. Der Darmabschnitt oberhalb des entnommenen Gewebes wird dabei durch die Bauchdecke nach außen geführt.
Sind die Wunden gut verheilt und hat man sich ausreichend erholt, lässt sich ein solches Stoma meist bei einem weiteren Eingriff zurückverlagern. Dabei stellt der Chirurg die normale Darmpassage wieder her.
Nach der Operation
Nach der Operation muss man noch für mehrere Tage bis wenige Wochen im Krankenhaus bleiben. War der Tumor größer und/oder waren Lymphknoten befallen? Dann schließt sich für betroffene Patienten eine sogenannte adjuvante oder ergänzende Behandlung an: Diese Chemotherapie hat das Ziel, das Rückfallrisiko zu senken, mehr dazu im Text "Behandlung bei Darmkrebs: Chemotherapie und Bestrahlung".
Eine Anschlussheilrehabilitation, die "Reha" in einer darauf spezialisierten Klinik, hilft Betroffenen nach der Operation dabei, sich so gut wie möglich zu erholen. Ist eine adjuvante Chemotherapie geplant, kann diese Reha trotzdem direkt auf die OP folgen. Sie ist genauso gut aber auch erst nach dem Abschluss der Weiterbehandlung möglich. Mehr zu Reha finden Interessierte im Text "Rehabilitation und Nachsorge bei Darmkrebs".
Enddarmkrebs: So werden Patienten mit Rektumkarzinom operiert
Bei Patienten mit Enddarmkrebs orientiert sich das Ausmaß der Operation an Lage und Größe des Tumors: Hat er sich bereits über die Darmschleimhaut hinweg ausgebreitet? Sind benachbarte Organe befallen? Eine der wichtigsten Fragen ist: Wie nah liegt der Tumor am Schließmuskel? Kann er erhalten bleiben? Oder ist die Anlage eines dauerhaften künstlichen Darmausgangs unvermeidbar, eines sogenannten Stomas oder Anus praeter?
Vorgeschaltete Behandlung zur Tumorverkleinerung?
Vielen Patienten mit Enddarmkrebs empfehlen die Ärzte eine vorgeschaltete Behandlung, eine sogenannte neoadjuvante Therapie. Das Ziel: Der Tumor soll sich verkleinern, so dass die Operation weniger umfangreich wird und der Schließmuskel erhalten bleiben kann. Bei manchen Betroffenen wird eine Operation durch diese Therapie überhaupt erst möglich.
Zunehmend geht es bei der neoadjuvanten Therapie auch darum, den Tumor vollständig zum Verschwinden zu bringen. Das bietet die Möglichkeit, auf die Operation ganz zu verzichten und stattdessen engmaschig zu kontrollieren, ob der Tumor wieder wächst.
Zur neoadjuvanten Behandlung gehören Bestrahlung und Chemotherapie. Beides kann ambulant durchgeführt werden, erst zur eigentlichen Operation kommt man stationär ins Krankenhaus.
Wie läuft die Operation ab?
Künstlicher Darmausgang notwendig?
Die Operationstechniken für Patienten mit Enddarmkrebs haben sich in den letzten Jahrzehnten weiterentwickelt: Immer weniger Patienten benötigen ein dauerhaftes Stoma.
Vor der Operation bespricht man mit den behandelnden Ärzten den Ablauf: Wie viel Gewebe muss entfernt werden? Kann der Schließmuskel erhalten bleiben? Mit welchen Folgen muss man als Patient rechnen?
Planen die Ärzte die Anlage eines künstlichen Darmausgangs, dann erhalten Patienten bereits vor der Operation Informationen und Beratung durch besonders ausgebildete Pflegekräfte, sogenannte Stomatherapeuten. Die mögliche Lage des Stomas wird direkt vor dem Eingriff im Sitzen, Stehen und Liegen ermittelt und am Bauch eingezeichnet. Damit soll sichergestellt werden, dass später die Versorgung möglichst gut funktioniert.
Bei Enddarmkrebs kommt für die meisten Patienten eine offene Operation infrage: Der Bauch wird dabei mit einem Längsschnitt geöffnet. Je nach Lage und Ausbreitung des Tumors wird zusätzlich auch vom Darmausgang her operiert.
Möglich, aber nur für vergleichsweise wenige Patienten mit einem Rektumkarzinom geeignet ist die Operation mittels "Schlüssellochtechnik". Für eine solche Laparoskopie sind nur kleine Schnitte in die Bauchdecke notwendig, durch die Instrumente, Lichtquellen und Kamera eingeführt werden. Dieses Verfahren erfordert viel Erfahrung des Chirurgen und wird nicht an allen Kliniken in Deutschland angeboten.
Weitere Operationsverfahren werden bisher lediglich im Rahmen von klinischen Studien erprobt.
Beim Blick in die Bauchhöhle prüfen die Chirurgen zunächst, ob Metastasen zu finden sind, etwa in der Leber. Ist dies der Fall, muss die Planung der weiteren Behandlung angepasst werden.
Erst danach entfernen die Ärzte den betroffenen Abschnitt des Enddarms. Je nach Ausbreitung des Tumors kommt auch der den Darm umgebende Fett- und Bindegewebskörper mit den darin liegenden Lymphknoten hinzu.
Wichtig für Patienten mit einem Rektumkarzinom: Durch das Operationsgebiet führen viele Blutgefäße und Lymphknoten, die andere Organe versorgen, zudem viele Nervenstränge. Diese Nerven sind unter anderem für die Sexualfunktion wichtig. Die Lymph- und Blutgefäße im Bereich des letzten Darmabschnitts versorgen den Unterbauch und auch die Beine. Bei der Operation versuchen die Ärzte, alle diese Strukturen zu schonen. Um den Tumor möglichst vollständig zu entfernen, ist dies allerdings nicht immer machbar.
Wie wird die Darmpassage wieder hergestellt?
Kann der Schließmuskel erhalten bleiben? Dann verbindet der Operateur das Ende des verbleibenden Darmabschnitts mit dem natürlichen Darmausgang durch eine Naht.
Wenn diese Verbindungsstelle, die sogenannte Anastomose, sehr dicht am Darmausgang liegt, sind später Probleme mit der Kontinenz möglich, trotz ganz oder teilweise erhaltenem Schließmuskel. Damit betroffene Patienten den Stuhlabgang besser kontrollieren können, ist ein sogenannter "Pouch" möglich: Dabei formt der Chirurg aus einem Dickdarmstück eine Art Tasche. Sie soll später die Stuhlpassage verzögern und so den Schließmuskel entlasten. Es gibt weitere Operationsverfahren, die nach bisheriger Einschätzung von Experten jedoch weniger erfolgversprechend sind. Hinzu kommen Verfahren, die in Studien auf ihre Eignung geprüft werden.
Muss der Schließmuskel mit entfernt werden? Dann verschließen die Chirurgen den Beckenboden schichtweise, eventuell nutzen sie Haut-Muskel-Lappen aus dem umliegenden Bereich, um die große Wunde besser verschließen zu können. Der verbleibende Dickdarm wird durch eine Öffnung in der Bauchdecke als künstlicher Darmausgang ausgeleitet.
Wann benötigt man bei Enddarmkrebs ein Stoma?
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Auch wenn der Schließmuskel erhalten bleiben kann: Die Ärzte schlagen vielen Betroffenen vor, einen vorübergehenden künstlichen Darmausgang anzulegen. Der Grund: So verläuft die Wundheilung besser, und es kommt seltener zu Komplikationen. Dieses vorübergehende Stoma kann später wieder zurückverlegt werden, in einer zweiten, weniger umfangreichen Operation. Die Darmentleerung funktioniert dann wieder auf natürlichem Weg.
- Müssen die Ärzte dagegen den Schließmuskel mit entfernen, dann wird das Stoma auf Dauer angelegt. Der Dickdarm endet dann an der Bauchwand. Ist das Stoma gut verheilt, sind die meisten Betroffenen nach einiger Übung im Alltag weniger eingeschränkt, als sie zunächst befürchten. Mehr zum Umgang mit einem solchen künstlichen Darmausgang erfahren Betroffene im Text "Leben mit Darmkrebs".
Wie geht es nach dem Eingriff weiter?
Nach der Operation muss man noch für 10 bis 14 Tage im Krankenhaus bleiben. War die Operation sehr umfangreich oder verzögert sich die Wundheilung, kann der stationäre Aufenthalt auch länger dauern.
Für wenige Betroffene folgt nach der Operation eine ergänzende Behandlung mit einer Chemo- oder Chemo-Strahlentherapie: Das betrifft Patienten, die vor der Operation nicht vorbehandelt wurden, aber ein erhöhtes Rückfallrisiko haben.
Um wieder so gut wie möglich zu Kräften zu kommen, empfehlen Fachleute auch Patienten mit Enddarmkrebs eine Rehabilitation, wenn irgend möglich. Diese kann entweder direkt im Anschluss an die OP stattfinden, oder auch nach Abschluss einer adjuvanten Behandlung. Für die "Anschlussheilrehabilitation" oder kurz "Reha" kommen Krankenhäuser infrage, die eine entsprechende Zulassung haben und die auf Patienten mit Darmkrebs besonders eingerichtet sind: Wichtig ist das insbesondere für Betroffene mit einem Stoma, die in der Reha umfangreiche Schulungen für den späteren Alltag erhalten, mehr dazu im Text "Rehabilitation und Nachsorge bei Darmkrebs".
Fortgeschrittene Erkrankung: Was lässt sich mit einer Operation erreichen, was nicht?
Zum Weiterlesen
Ob eine Operation für Patienten mit einer fortgeschrittenen Darmkrebserkrankung möglich und sinnvoll ist, hängt vor allem von der Tumorausdehnung ab. Eine Rolle spielen auch der Allgemeinzustand des Betroffenen und persönliche Wünsche und Vorstellungen.
Für Patienten steht daher die ausführliche Beratung mit den behandelnden Ärzten an erster Stelle. Wichtige Fragen sind: Wie ausgedehnt ist meine Erkrankung? Ist sie noch auf den Bereich des Darms begrenzt, oder habe ich auch Fernmetastasen? Kann der Darmtumor operiert werden, oder muss man ihn sogar operieren, weil beispielsweise ein Darmverschluss droht? Lassen sich einzelne Metastasen gezielt entfernen? Oder versprechen andere Verfahren mehr Erfolg? Wenn ein chirurgischer Eingriff möglich ist: Ist vor oder nach der Operation eine ergänzende Therapie notwendig, etwa eine Chemo- oder Strahlentherapie?
Bei ausgedehnter Erkrankung: Vollständige Tumorentfernung möglich?
Was tun, wenn sich der Tumor bereits über den Darm hinaus in angrenzende Gewebe und Organe ausgebreitet hat, aber noch keine Metastasen in entfernteren Organen vorliegen? Vielen Betroffenen in dieser Situation raten Ärzte dann von einer Operation ab, sofern es nicht medizinische Gründe gibt, die eine Entfernung des Tumors erforderlich machen. Sie wäre sehr umfangreich und hätte mit hoher Wahrscheinlichkeit Auswirkungen auf die Lebensqualität.
Ein solcher Eingriff ist jedoch auch nicht von vornherein ausgeschlossen. Wenn es gelingt, alles Tumorgewebe zu entfernen, ist auch bei einem ausgedehnten Tumor für manche Patienten noch eine Heilung möglich.
Doch der Eingriff und seine Folgen sind umso belastender, je mehr Gewebe und Organe entfernt werden müssen: Dies kann bis hin zur Entfernung aller mit betroffenen Organe im Becken und unteren Bauchraum reichen. Dazu zählt zum Beispiel die Blase, bei Frauen eventuell auch Gebärmutter und Eierstöcke. Patienten in dieser Situation müssen damit rechnen, dass bei ihnen nicht nur ein künstlicher Darmausgang notwendig wird, sondern je nach Situation auch eine künstliche Harnableitung.
Pauschale Auskünfte zu einer Operation bei ausgedehntem Darmkrebs sind kaum möglich, weder zum Umfang noch zu den Heilungschancen: Allein die individuelle Situation ist entscheidend. Die wichtigsten Ansprechpartner sind deshalb die behandelnden Ärzte.
Operation bei metastasierter Erkrankung: Gezielte Entfernung von Metastasen
Zum Weiterlesen
Wie sieht es aus, wenn bei Diagnosestellung der eigentliche Darmtumor operativ gut entfernt werden könnte, aber auch Fernmetastasen vorliegen? Oder wenn sich nach zunächst erfolgreicher Behandlung Fernmetastasen als Anzeichen für einen Krankheitsrückfall bilden?
Auch in dieser Situation ist eine Operation nicht grundsätzlich ausgeschlossen. Voraussetzung dafür ist: Die Metastasen dürfen nicht zu groß oder zu zahlreich sein. Das betroffene Organ muss auch nach der Operation noch seine Funktion übernehmen können. Gelingt es, alles Tumorgewebe vollständig zu entfernen, also sowohl den Darmtumor wie auch die Metastasen? Dann ist sogar eine Heilung möglich.
Die besten Ergebnisse erzielen Chirurgen zurzeit bei Patienten mit Metastasen in der Leber oder der Lunge. Eine Operation ist jedoch auch bei Betroffenen mit Tumoren am Bauchfell (Peritonealkarzinose), mit Hirnmetastasen oder bei Patientinnen mit Metastasen an den Eierstöcken nicht ausgeschlossen.
- Patienten und ihre behandelnden Ärzte müssen sehr genau abwägen, welche Vor- und Nachteile eine Operation hat und ob sie Betroffenen voraussichtlich nützt oder nicht.
- Dazu gehört die Prüfung, ob es andere Behandlungsmethoden gibt, die möglicherweise mehr nützen.
- Bei manchen Betroffenen ermöglicht eine vorgeschaltete medikamentöse Therapie auch erst die Operation der Metastasen: Wenn die Tumorabsiedlungen sich so weit verkleinert haben, dass die Ärzte sie voraussichtlich vollständig entfernen können.
Wenn eine Operation möglich ist: Lässt sich alles Tumorgewebe auf einmal entfernen?
Auch hier gilt: Pauschale Aussagen sind schwierig. Die Entscheidung, welche Behandlung zuerst erfolgt, hängt zu sehr von der jeweiligen Situation ab. Es gibt prinzipiell mehrere Möglichkeiten:
- "Einzeitige" Operation für Patienten mit Tumorgewebe im Darm und Metastasen: In einem ausgedehnteren Eingriff können die Chirurgen alles Krebsgewebe auf einmal entfernen.
- "Zweizeitige" Operation: Die Chirurgen entfernen zuerst den Darmtumor. In einem späteren Eingriff, wenn man sich als Betroffener etwas erholt hat, werden die Metastasen entfernt. Die umgekehrte Reihenfolge ist auch möglich - das hängt davon ab, wo die Metastasen liegen und welche Beschwerden man als Betroffener hat.
- Wurden Metastasen in Leber und Lunge gefunden, dann bevorzugen die Ärzte meist eine "zweizeitige" Operation, bei der sie jeweils die Absiedlungen in nur einem Organ entfernen.
- Bei Patienten mit Lebermetastasen gibt es noch eine weitere Möglichkeit, die Metastasen in zwei Schritten zu operieren: Das kann für Betroffenen wichtig sein, bei denen so viel Lebergewebe betroffen ist, dass die Leberfunktion nach der vollständigen Operation nicht mehr gewährleistet wäre. Die Chirurgen entfernen daher zunächst einen Teil der Tumormasse und geben dann der Leber Zeit, sich zu regenerieren. Bildet sich ausreichend neues Lebergewebe? Dann ist unter Umständen eine zweite Operation einige Zeit später möglich.
- Hinzu kommen andere gezielte Verfahren als die Operation, mit denen sich Metastasen gezielt angehen lassen, mehr dazu in den Texten zu "Metastasen bei Krebs".
Operationen mit lindernder Absicht: Lebensqualität erhalten
Für Patienten mit sehr fortgeschrittener Erkrankung bietet eine Operation meist keine Aussichten auf Heilung. Sie kann aber dazu beitragen, ihre Lebensqualität so gut wie möglich zu erhalten. Ein Beispiel dafür ist ein drohender Darmverschluss: wenn der Tumor im Darm so groß geworden ist, dass der Verdauungsbrei nicht mehr richtig passieren kann.
Wenn es der Allgemeinzustand erlaubt, versuchen die Ärzte, chirurgisch die Darmpassage wieder durchgängig zu machen. Es gibt dazu mehrere Möglichkeiten – welche infrage kommt, entscheiden die Ärzte anhand der aktuellen Situation.
- "Stent": ein flexibles Gitterröhrchen, das den Darm offen hält. Unter Umständen lässt sich ein solcher Stent sogar bei einer Darmspiegelung legen.
- "Bypass": Die Chirurgen leiten die Darmpassage um den betroffenen Darmabschnitt herum und verbinden die gesunden Darmteile miteinander.
- Stoma: Ist ein Bypass nicht möglich, wird der Darm oberhalb des Darmverschlusses zu einem Stoma verlagert, also einem künstlichen Darmausgang an der Bauchdecke.
Nebenwirkungen und Spätfolgen einer OP bei Darmkrebs
Wie belastend die eigentliche Operation ist, hängt von vielen individuellen Faktoren ab, vor allem aber vom Umfang des Eingriffs und vom Allgemeinzustand des Betroffenen. Wie es unmittelbar nach dem Eingriff weitergeht, wie lange man im Krankenhaus bleiben muss, wann man wieder normal trinken und essen darf – dies sind wichtige Fragen schon für das Gespräch vor der Operation.
Das Risiko für Komplikationen lässt sich zwar aus Statistiken ablesen, individuell jedoch nicht sicher voraussagen. Möglich sind ganz allgemein Wundheilungsstörungen oder Infektionen der Bauchwunde, wie bei anderen Operationen auch. Kritischer wird es für Betroffene, wenn Nähte direkt am Darm aufgehen. Dann ist eine erneute Operation unvermeidlich. Auch wenn ein Darmverschluss auftritt, muss nochmals operiert werden.
Eine Operation kann jedoch auch langfristige Folgen haben. Bei manchen Patienten kommt es nach einer Darmoperation zu Verwachsungen. Darunter versteht man die Bildung feiner Bindegewebsstränge im Bauchraum. Sie bleiben oft harmlos und unbemerkt, bei manchen Patienten können Verwachsungen aber schmerzhaft oder sogar gefährlich werden. Dies gilt vor allem dann, wenn die Beweglichkeit des Darms stark eingeschränkt ist und es zu Darmblockaden kommt.
Insbesondere für Betroffene mit einem Rektumkarzinom besteht ein gewisses Risiko, dass bei der Operation Nerven zerstört oder geschädigt werden. Dies kann sich das zum Beispiel auf die Blasenfunktion oder die Sexualität auswirken.
Ist die Entfernung vieler Lymphknoten im Unterbauch notwendig? Dann tragen Betroffene ein gewisses Risiko für spätere Lymphödeme: Diese Flüssigkeitsansammlung kann zu Schwellungen in den Beinen und im Beckenbereich führen.
Ernährung nach der Darmkrebsoperation
Zum Weiterlesen
Wie geht es mit der Ernährung weiter? Direkt nach der Operation erhalten Patienten zunächst nur Flüssigkeit. Noch im Krankenhaus kommen aber bei den meisten Betroffenen schon leicht verdauliche Speisen hinzu. Bis die normale Darmtätigkeit wieder in Gang kommt, kann es allerdings etwas dauern.
Je nachdem, wie ausgedehnt die Operation war, kann es eine Weile dauern, bis man wieder alles wie gewohnt verträgt. Hier hilft vor allem Geduld: Die meisten Patienten finden nach einiger Zeit wieder zu einem unkomplizierten Essverhalten zurück. Auch mit einem künstlichen Darmausgang schaffen sehr viele Betroffene es langfristig, sich weitgehend normal zu ernähren.
- Beratung und Hilfe bekommt man schon im Krankenhaus und vor allem später in der Zeit der Rehabilitation: durch Stomatherapeuten, Ernährungsberater, Pflegefachleute oder die behandelnden Ärzte. Auch der Austausch mit anderen Betroffenen kann helfen, zum Beispiel über Selbsthilfegruppen. Mehr zur Ernährung bei und nach einer Krebserkrankung finden Interessierte in den Texten "Ernährung für Tumorpatienten".
Umgang mit einem Stoma
Weitere Informationen für Stomaträger und Betroffene mit Inkontinenz
Wer vorübergehend oder dauerhaft einen künstlichen Darmausgang bekommen hat, braucht Zeit, sich mit dieser neuen Situation auseinanderzusetzen. Die Stuhlentleerung funktioniert nicht mehr wie vorher, die Handhabung der Hilfsmittel müssen Patienten erst lernen.
Betroffene und ihre Angehörigen werden im Umgang mit dem Stoma geschult: Noch im Krankenhaus und auch später bei der Reha erhalten sie Hilfe von spezialisierten Pflegekräften, sogenannten Stomatherapeuten. Sie zeigen den Umgang mit Beuteln und Kappen und können über Techniken informieren, die die Darmentleerung auf wenige Zeiten am Tag reduziert, etwa durch eine Spülung. Betroffene erfahren auch, wie man die Haut um den künstlichen Ausgang herum pflegt.
Probleme mit der Kontinenz: Unwillkürlicher Stuhlabgang
Auch Patienten mit Enddarmkrebs, bei denen der Schließmuskel erhalten bleiben konnte, müssen unter Umständen in der Zeit nach der Operation mit häufigem und schlecht kontrollierbarem Stuhldrang rechnen. Sie brauchen Geduld und Unterstützung von Ärzten und Rehabilitationsfachleuten. Im Laufe der Zeit kann sich der Körper meist besser auf die neue Situation einstellen. Wurde die Operation noch durch eine Bestrahlung ergänzt, kann der Schließmuskel aber möglicherweise auf Dauer in seiner Funktion geschädigt sein.
Hilfe und Beratung bei Kontinenzproblemen
Betroffene mit längerfristigen Problemen bei der Stuhlkontrolle - auch als eingeschränkte Kontinenz oder Inkontinenz bezeichnet - benötigen eine gute Unterstützung durch ihre behandelnden Ärzte, Stomatherapeuten und qualifizierte Ernährungsberater. Wichtige Ansprechpartner sind außerdem die Selbsthilfevereinigung Deutsche ILCO e.V. (www.ilco.de) sowie die Deutsche Kontinenzgesellschaft e.V. (www.kontinenz-gesellschaft.de).
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Leitlinien
Welche Möglichkeiten der Operation es bei kolorektalen Tumoren gibt, wird auch erläutert in der medizinischen S3-Leitline für die Früherkennung, Diagnostik, Therapie und Nachsorge des kolorektalen Karzinoms. Sie ist im Internet als PDF-Dokument abrufbar unter www.awmf.org/leitlinien/detail/ll/021-007OL.html.Die Leitlinie wurde zuletzt im Januar 2019 überarbeitet. Sie wird verantwortet von der Deutschen Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS) und weiteren Fachgesellschaften. Abrufbar sind eine Kurz- und eine Langfassung für Fachkreise sowie weitere Dokumente zum Thema.
Die Europäische Gesellschaft für medizinische Onkologie (European Society for Medical Oncology, ESMO, www.esmo.org) publiziert mehrere Leitlinien zum Thema Gastrointestinale Tumoren in englischer Sprache. Sie sind im Internet abrufbar unter www.esmo.org/Guidelines/Gastrointestinal-Cancers.
Fachartikel
Die im Folgenden aufgeführten Artikel stellen eine Auswahl genutzter Quellen und Hintergrundinformationen dar. Fachveröffentlichungen liegen überwiegend in englischer Sprache vor, sie richten sich an vorinformierte Leser und sind meist nur über wissenschaftliche Bibliotheken oder kostenpflichtige Onlinedienste zugänglich.
Ahmed S, Leis A, Fields A, Chandra-Kanthan S, Haider K, Alvi R, Reeder B, Pahwa P. Survival impact of surgical resection of primary tumor in patients with stage IV colorectal cancer. Results from a large population-based cohort study. Cancer. 2014 Mar 1;120(5):683-91. doi: 10.1002/cncr.28464.
Bhangu A, Brown G, Nicholls RJ, Wong J, Darzi A, Tekkis P. Survival outcome of local excision versus radical resection of colon or rectal carcinoma: a Surveillance, Epidemiology, and End Results (SEER) population-based study. Ann Surg. 2013 Oct;258(4):563-9; discussion 569-71. doi: 10.1097/SLA.0b013e3182a4e85a.
Bonjer HJ, Deijen CL, Abis GA, Cuesta MA, van der Pas MH, de Lange-de Klerk ES, Lacy AM, Bemelman WA, Andersson J, Angenete E, Rosenberg J, Fuerst A, Haglind E; COLOR II Study Group. A randomized trial of laparoscopic versus open surgery for rectal cancer. N Engl J Med. 2015 Apr 2;372(14):1324-32. doi: 10.1056/NEJMoa1414882.
Gröne J. Chirurgische Therapie des Kolonkarzinoms. Onkologe 2016 • 22:98–108. doi: 10.1007/s00761-015-3008-z. Online publiziert: 20. Januar 2016. © Springer-Verlag Berlin Heidelberg 2016
Jayne DG, Thorpe HC, Copeland J, Quirke P, Brown JM, Guillou PJ. Five-year follow-up of the Medical Research Council CLASICC trial of laparoscopically assisted versus open surgery for colorectal cancer. Br J Surg. 2010; 97: 1638–1645. doi: 10.1002/bjs.7160.
Kuhry E, Schwenk W, Gaupset R, Romild U, Bonjer J. Long-term outcome of laparoscopic surgery for colorectal cancer: a cochrane systematic review of randomised controlled trials. Cancer Treat Rev. 2008 Oct;34(6):498-504. doi: 10.1016/j.ctrv.2008.03.011.
Sponholz S, Bölükbas S, Oguzhan S, Schirren M, Schirren J. Chirurgisches Vorgehen bei kolorektalen Lungenmetastasen. Der Onkologe 2014, doi: 10.1007/s00761-014-2668-4
Ulrich A, Weitz J, Büchler MW. Protektives Stoma nach tiefer anteriorer Rektumresektion: Pro. Der Chirurg November 2010;81(11):962-967
van der Pas MH, Haglind E, Cuesta MA, Fürst A, Lacy AM, Hop WC, Bonjer HJ; COlorectal cancer Laparoscopic or Open Resection II (COLOR II) Study Group. Laparoscopic versus open surgery for rectal cancer (COLOR II): short-term outcomes of a randomised, phase 3 trial. Lancet Oncol. 2013 Mar;14(3):210-8. doi: 10.1016/S1470-2045(13)70016-0.
Veereman G, Robays J, Verleye L, Leroy R, Rolfo C, Van Cutsem E, Bielen D, Ceelen W, Danse E, De Man M, Demetter P, Flamen P, Hendlisz A, Sinapi I, Vanbeckevoort D, Ysebaert D, Peeters M. Pooled analysis of the surgical treatment for colorectal cancer liver metastases. Crit Rev Oncol Hematol. 2015 Apr;94(1):122-135. doi: 10.1016/j.critrevonc.2014.12.004.
Vennix S, Pelzers L, Bouvy N, Beets GL, Pierie JP, Wiggers T, Breukink S. Laparoscopic versus open total mesorectal excision for rectal cancer. Cochrane Database Syst Rev. 2014 Apr 15;4:CD005200. doi: 10.1002/14651858.CD005200.pub3.