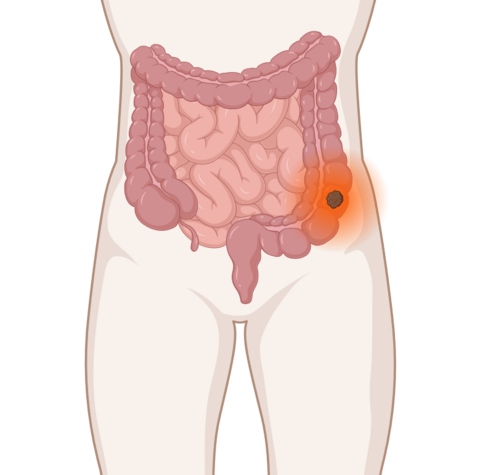
- Länger anhaltende Darm- oder Verdauungsbeschwerden sollten Betroffene von einer Ärztin oder einem Arzt abklären lassen.
- Kommt dabei der Verdacht auf, dass es sich um Darmkrebs handeln könnte, dann raten die Ärzte in der Regel zu einer Darmspiegelung.
- Wie die Untersuchung abläuft und welche weiteren Untersuchungen anstehen können, erläutert dieser Text.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Ansprechpartner bei Verdacht auf Darmkrebs

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Bei wiederkehrenden Darm- oder Verdauungsbeschwerden sollten Betroffene sich an ihre Hausärztin oder ihren Hausarzt wenden. Für Frauen kann auch ihre Gynäkologin oder ihr Gynäkologe der erste Ansprechpartner sein.
Diese können bei Bedarf weiterverweisen: An Fachärzte für Innere Medizin mit einer Spezialisierung für Erkrankungen des Verdauungstraktes, sogenannte Gastroenterologen. Bestimmte Untersuchungen wie eine Darmspiegelung dürfen nur Mediziner durchführen, die eine besondere Qualifikation dafür erworben haben.
Wenn sich ein konkreter Verdacht auf einen Darmtumor ergibt, kommen weitere Untersuchungen hinzu. Viele dieser Untersuchungen können Betroffene noch von zu Hause aus ambulant durchführen lassen. Geht es aber um die Behandlungsplanung, dann finden weiterführende Untersuchungen meist im Krankenhaus statt.
Auf die Behandlung von Darmkrebs sind viele Kliniken spezialisiert, mehr dazu im Text Behandlungsmöglichkeiten bei Darmkrebs.
Anamnese und körperliche Untersuchung
Bei Darmbeschwerden nimmt die Ärztin oder der Arzt zunächst eine allgemeine körperliche Untersuchung vor und tastet insbesondere den Bauchraum ab. Sie oder er fragt nach den Lebens- und Ernährungsgewohnheiten. Wer von Darmkrebserkrankungen bei Verwandten weiß, sollte dies im Gespräch mitteilen.
Anhand einer Blutprobe können die Ärzte prüfen, ob Hinweise auf eine Infektion oder eine entzündliche Erkrankung vorliegen. Ergibt sich bei diesen Untersuchungen ein Verdacht auf eine ernstere Darmerkrankung, dann wird die Ärztin oder der Arzt wahrscheinlich zu einer Darmspiegelung raten.
Wie kann ein Krebsverdacht noch entstehen? Bei Männern kann es sein, dass die Ärztin oder der Arzt bei einer Tastuntersuchung der Prostata durch den Enddarm etwas Auffälliges im letzten Darmabschnitt findet. Bei Frauen geschieht eine solche "digital-rektale Untersuchung" je nach Situation während der gynäkologischen Untersuchung, etwa um Unterleibsschmerzen abzuklären.
Auch ein Test auf verstecktes Blut im Stuhl kann einen Darmkrebsverdacht ergeben. Solch ein Test kann zum Beispiel bei der Darmkrebsfrüherkennung durchgeführt werden. In der Regel wird die Ärztin oder der Arzt auch dann eine Darmspiegelung empfehlen.
Zum Weiterlesen
Darmspiegelung
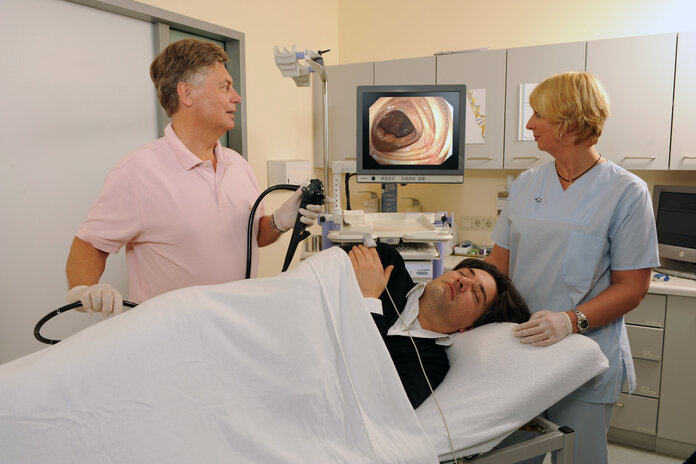
Bild: © Felix Burda Stiftung
Die Darmspiegelung oder auch Koloskopie gilt als Standardmethode, um einen Darmkrebsverdacht abzuklären oder andere Darmerkrankungen zuverlässig zu erkennen: Die Ärztin oder der Arzt können dabei nicht nur die Darmschleimhaut inspizieren, sondern aus verdächtigen Bereichen gleich Gewebeproben für weitere Tests entnehmen.
Zur Vorbereitung müssen Betroffene den Darm vollständig entleeren. Bei der Untersuchung schiebt die Ärztin oder der Arzt einen fingerdicken, biegsamen Schlauch durch den gesamten End- und Dickdarm vor, ein sogenanntes Koloskop. Eine kleine Kamera am Schlauchende sendet Bilder aus dem Darminneren an einen Monitor.
- Mehr zur Vorbereitung auf eine Darmspiegelung und zum genauen Ablauf der Untersuchung finden Interessierte im Text Darmspiegelung: Bilder aus dem Darm.
Darmspiegelung unvollständig oder nicht möglich: Was dann?
Manchmal müssen die Ärzte die Untersuchung abbrechen, weil unvorhergesehene Hindernisse auftauchen. Eine unvollständige Darmspiegelung wird die Ärztin oder der Arzt aber, wann immer möglich, wiederholen und vollständig durchführen.
Hier einige Beispiele, warum es zum Abbruch einer Darmspiegelung kommen kann:
Vorbereitung: Hat die Darmreinigung nicht geklappt? Dann erfahren Betroffene noch einmal ausführlich, worauf sie selbst achten müssen. Oder die Ärzte prüfen, ob man andere Medikamente zur Vorbereitung benötigt.
Engstelle im Darm: Ist eine Engstelle im Darm dafür verantwortlich, dass die Ärztin oder der Arzt das Untersuchungsgerät nicht weit genug vorschieben kann? Dann kann sie oder er die Darmspiegelung unter Umständen mit einem dünneren Untersuchungsgerät für Kinder wiederholen.
Risiko zu hoch: Ist eine Koloskopie wegen einer Engstelle gar nicht möglich, oder wäre das Risiko zu hoch, den Darm zu verletzen? Schätzen die Ärzte die Vorbereitung oder die Untersuchung selbst als zu belastend oder zu riskant ein? Dann kommt zum Beispiel eine virtuelle Koloskopie in Betracht, um Bilder aus dem Darm zu erhalten: Dabei wird kein Untersuchungsgerät in den Darm eingeführt. Stattdessen fertigen die Ärzte Aufnahmen des Darms mittels einer Computertomographie (CT) an. Der Fachbegriff dafür lautet CT-Kolonographie. Sie kann nur in spezialisierten Zentren durchgeführt werden.
- Der Nachteil: Eine Entnahme von Gewebeproben ist während einer virtuellen Koloskopie nicht möglich. Das bedeutet: Ergeben die Aufnahmen einen Krebsverdacht, dann müssen Betroffene eventuell doch mit dem erneuten Versuch einer Darmspiegelung rechnen. Ist das nicht möglich, dann kommt stattdessen eine Operation infrage. Bei Verdacht auf einen drohenden Darmverschluss ist meist eine sofortige Operation notwendig.
Koloskopie erst nach der Operation? Was tun, wenn eine Patientin oder ein Patient sofort operiert wurde, ohne eine vorherige Koloskopie? Das kann passieren, wenn der Eingriff in einem Notfall durchgeführt werden musste, etwa bei einem Darmverschluss.
- Darmkrebserkrankte, die vor ihrer Operation keine vollständige Darmspiegelung oder eine virtuelle Darmspiegelung erhalten haben, benötigen innerhalb von 3 bis 6 Monaten danach trotzdem noch eine vollständige Koloskopie. Denn bei manchen Betroffenen findet sich nicht nur in einem Abschnitt des Darms ein Tumor, sondern in mehreren. Davon sind etwa 5 von 100 Darmkrebserkrankte betroffen. Solche "synchronen" Tumoren werden bei der Operation meist nicht erkannt, können aber bei einer nachfolgenden Darmspiegelung entdeckt und dann behandelt werden.
Ergebnis der Darmspiegelung
Im Nachgespräch erläutert die Ärztin oder der Arzt das vorläufige Ergebnis der Untersuchung: War die Darmschleimhaut unauffällig oder wurden Polypen gefunden? Gab es Hinweise auf andere Veränderungen? Wurde eine Geschwulst gefunden, die ein bösartiger Tumor sein könnte?
Den genauen Befund erhalten Betroffene allerdings erst mit Verzögerung: Entnommene Gewebeproben und vollständig entfernte Polypen schickt die Ärztin oder der Arzt zur mikroskopischen Untersuchung in ein spezialisiertes Labor ein. Bis das Ergebnis vorliegt, muss man sich in der Regel mehrere Tage gedulden.
Bei dieser feingeweblichen oder histologischen Untersuchung können Spezialisten – sogenannte Pathologen – feststellen: Sind die Veränderungen der Darmschleimhaut gut- oder bösartig? Handelt es sich um mögliche Krebsvorstufen?
Finden sich Krebszellen, dann untersuchen die Pathologen auch, ob es sich um ein kolorektales Karzinom handelt oder um eine andere Tumorart, die auch den Darm befallen kann. Dazu gehören zum Beispiel Lymphome oder gastrointestinale Stromatumoren (GIST). Diese Krebsarten sind allerdings wesentlich seltener als die kolorektalen Karzinome.
Weitere Eigenschaften der Zellen wie der Grad ihrer Bösartigkeit und ihre molekularbiologischen Merkmale helfen bei der Behandlungsplanung.
Darmpolypen gleich entfernen
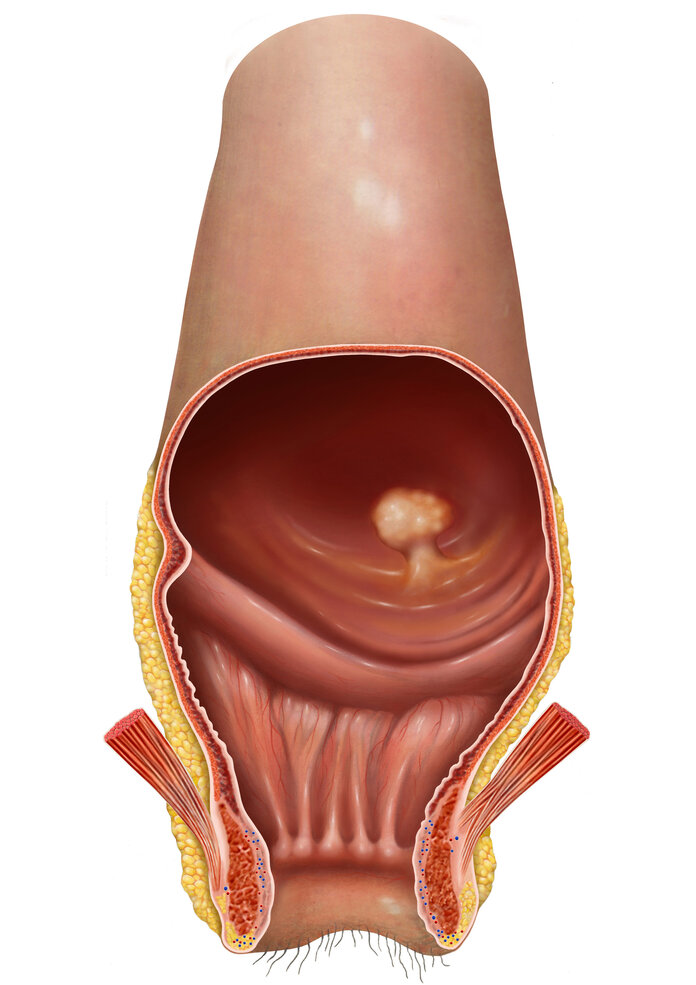
Bild: © MediDesign Frank Geisler
Hat die Ärztin oder der Arzt Darmpolypen gefunden, dann werden diese schon während der Darmspiegelung möglichst vollständig entfernt.
Polypen gelten als häufigste gutartige Veränderungen im Darm. Diese Wucherungen sind wenige Millimeter bis einige Zentimeter groß und als flache Verdickungen der Darmschleimhaut oder als gestielte Geschwulste sichtbar. Manche von ihnen können sich über Jahre hinweg zu Krebs zu entwickeln. Sie werden auch Adenome genannt. Aber nicht alle Adenome entwickeln sich zwangsläufig zu Krebs weiter. Manche von ihnen bilden sich von allein zurück.
Vorsichtshalber werden trotzdem alle entdeckten Polypen entfernt und unter dem Mikroskop untersucht: Erst dort erkennen Spezialisten, ob eine Krebsvorstufe vorliegt oder nicht, und wie weit die Zellveränderung im Vergleich zu gesundem Gewebe bereits fortgeschritten ist. Dementsprechend werden die Polypen in verschiedene Risikogruppen eingeteilt, mehr dazu im Text Darmkrebs: Befunde verstehen.
Wichtig: Patientinnen und Patienten, bei denen Adenome gefunden wurden, sollten sich regelmäßig wieder untersuchen lassen. Die genauen Zeitabstände der Untersuchungen erfahren sie von ihren Ärzten: meist sind das 3 bis 5 Jahre, eventuell auch weniger. Die Zeitspanne zwischen 2 Darmspiegelungen ist abhängig davon, wie groß die entfernten Polypen waren, wie weit sie sich als Krebsvorstufen bereits entwickelt hatten und wie viele gefunden wurden.
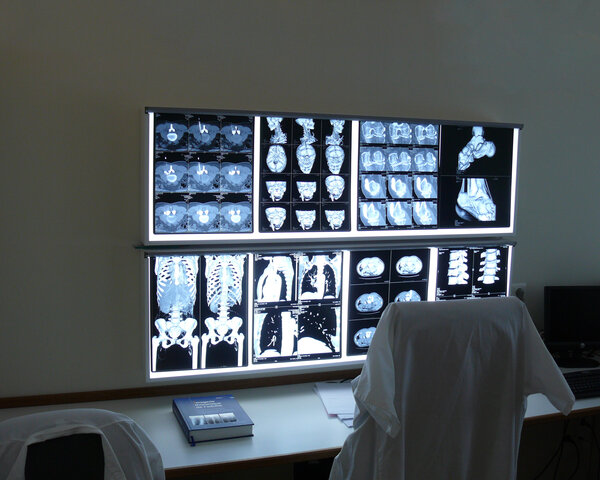
Krebsverdacht bestätigt: Weitere Untersuchungen

Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Die Diagnose Krebs ist für die meisten Menschen zunächst ein Schock. Welche ersten Schritte helfen, mit der Erkrankung umzugehen, und welche Fragen nach der Diagnose wichtig werden können, darüber informiert der Text Diagnose Krebs - Wie geht es weiter?. Dort finden Betroffene auch Hinweise, wie sie sich auf die folgenden Gespräche mit ihren Ärzten vorbereiten können.
Welche Fragen sind wichtig für die Behandlungsplanung? Die Ärzte müssen als nächstes untersuchen, ob und wie weit sich der Tumor bereits ausgebreitet hat. Ist er noch auf den Darm begrenzt? Ist er dort in tiefere Wandschichten eingewachsen? Hat er in die umliegenden Lymphknoten im Bauchraum gestreut? Oder sogar in weiter entfernte Organe?
Mehrere Untersuchungsverfahren stehen zur Verfügung, um diese Fragen zu klären. Welche Untersuchungen im Einzelnen notwendig sind, entscheiden die Ärzte unter Berücksichtigung der Symptome und des allgemeinen Gesundheitszustandes. Im folgenden Abschnitt sind Diagnosemethoden aufgeführt, die infrage kommen.
Ultraschalluntersuchung des Bauchraumes
Um festzustellen, ob sich die Geschwulst bereits über den Darm hinweg ausgebreitet hat, erhalten Betroffene eine Ultraschalluntersuchung. Die Ärztin oder der Arzt kann dabei auch Absiedlungen des Tumors in anderen Organen entdecken, zum Beispiel Metastasen in der Leber.
Die Untersuchung selbst ist nicht belastend oder schmerzhaft. Betroffene liegen dabei auf dem Rücken oder der Seite. Die Ärztin oder der Arzt gibt Kontaktgel auf das Ultraschallgerät und führt es über die Bauchhaut. Mithilfe von Schallwellen werden Bilder der inneren Organe erzeugt.
Zum Weiterlesen
Röntgenaufnahmen des Brustkorbs
Um weitere mögliche Tumorabsiedlungen zu entdecken, werden außerdem Röntgenaufnahmen des Brustkorbs angefertigt. Auf diesen Röntgenbildern sucht die Ärztin oder der Arzt nach eventuellen Metastasen in der Lunge.
Zum Weiterlesen
Computertomographie und Magnetresonanztomographie
Nicht bei allen Betroffenen ist eine Computertomographie (CT) notwendig: Bei diesem Röntgenverfahren erstellt ein Computer aus mehreren Bildern eine Gesamtansicht der untersuchten Körperregion. Eine CT führen Ärzte zum Beispiel durch, wenn der Verdacht auf Metastasen in Leber oder Lunge besteht. Die Untersuchung ist schmerzlos und dauert zwischen fünf Minuten und einer halben Stunde. Sie ist jedoch mit einer gewissen Strahlenbelastung verbunden.
Vom Ablauf her ähnlich ist die Magnetresonanztomographie (MRT), allerdings kommen dabei starke magnetische Felder statt Röntgenstrahlen zum Einsatz. Diese Untersuchung wird nur bei wenigen Darmkrebserkrankten durchgeführt. Ein Beispiel ist die gezielte Suche nach Metastasen in der Leber, die die Ärztin oder der Arzt im MRT oft besser beurteilen kann als mit anderen Verfahren.
Zum Weiterlesen
Tumormarker, Biomarker
Es gibt mehrere sogenannte Tumormarker, die bei Darmkrebserkrankten verändert sein können. Tumormarker sind körpereigene Substanzen, die im Blut oder in anderen Körperflüssigkeiten vermehrt vorliegen, wenn man an Krebs erkrankt ist. Sie sinken wieder ab, wenn eine Krebserkrankung durch die Therapie zurückgedrängt wird. Oder sie zeigen durch Anstieg einen möglichen Rückfall an. Solche Marker werden deshalb im Verlauf einer Krebserkrankung regelmäßig bestimmt.
Wichtig zu wissen:
- Viele Tumormarker sind nicht sehr spezifisch oder typisch genug. Sie allein sind daher zur Diagnose von Krebs nicht geeignet.
- Die Messung kann andere Untersuchungen lediglich ergänzen, aber nicht ersetzen.
CEA, weitere klassische Tumormarker: Für Darmkrebsberoffene ist vor allem ein Marker wichtig: Sein Name "CEA" ist die Abkürzung für karzinoembryonales Antigen (englisch: carcino-embryonic antigen). Der Marker wird bereits vor Behandlungsbeginn bestimmt und dann wieder im weiteren Verlauf sowie bei der Nachsorge kontrolliert. Allerdings ist der CEA-Wert nicht bei allen Betroffenen aussagekräftig genug, um davon Behandlungsentscheidungen abhängig zu machen.
Bei weiteren klassischen Tumormarkern wie zum Beispiel CA 19-9 oder CA 125 ist derzeit noch nicht klar, ob sie sich zur Verlaufskontrolle bei Darmkrebs eignen.
Prädiktive Marker und Prognosefaktoren: Marker, die Eigenschaften der Tumorzellen anzeigen, bezeichnet man als Biomarker. Sie können wichtig sein für
- die Einschätzung des Krankheitsverlaufs (Prognosefaktoren) oder
- die Behandlungsplanung (prädiktive Marker).
Sie werden meist in Gewebeproben nachgewiesen, ausnahmsweise auch an im Blut zirkulierender Tumor-DNA.
Bei Darmtumoren gibt es mehrere solche Marker. Sie sind vor allem für Patientinnen und Patienten mit fortgeschrittenem Darmkrebs wichtig, der bereits Metastasen gebildet hat. Ein Beispiel sind die sogenannten RAS-Gene: Ob sie in veränderter Form vorliegen oder nicht, zeigt an, ob Betroffene von einer Therapie mit bestimmten zielgerichteten Medikamenten profitieren können.
Zusätzliche Untersuchungen bei Enddarmkrebs (Rektumkarzinom)
Für Patientinnen und Patienten mit Enddarmkrebs sind weitere Untersuchungen notwendig. Wichtige Fragen sind dabei: Wo liegt der Tumor genau? Ist der Schließmuskel betroffen? Kann er erhalten werden, oder benötigt man nach der Operation auf Dauer einen künstlichen Darmausgang, ein Stoma?
Zuerst führt die Ärztin oder der Arzt eine sogenannte digital-rektale Untersuchung durch: Dabei tasten sie mit einem Finger den Enddarm aus und können prüfen, ob der Schließmuskel befallen ist. Allerdings erreichen sie dabei nur Tumoren oder Krebsvorstufen, die sehr nah am After liegen.
Genaueren Aufschluss gibt vor allem eine Enddarmspiegelung, auch starre Rektoskopie genannt: Bei dieser der Koloskopie ähnlichen Untersuchung schiebt die Ärztin oder der Arzt ein starres, etwa 20 bis 30 Zentimeter langes Metallrohr in den Enddarm ein. Über dieses kann sie oder er das Darminnere einsehen und bei Bedarf mit kleinen Instrumenten Gewebeproben entnehmen.
Die Untersuchung dauert nur wenige Minuten. Sie ist nicht schmerzhaft, manche Patientinnen und Patienten empfinden sie aber als unangenehm. Umfängliches Abführen oder Fasten wie vor der Koloskopie ist nicht notwendig: Etwa eine halbe bis eine Stunde vor Beginn der Untersuchung wird der Enddarm mit einem Einlauf gereinigt.
Weitere Hinweise kann unter Umständen eine Druckmessung des Schließmuskels geben, eine sogenannte Sphinktermanometrie.
Um zu sehen, wie weit sich der Tumor bereits ausgebreitet hat, ist bei manchen Patienten auch eine Ultraschalluntersuchung "von innen" sinnvoll, eine sogenannte Endosonographie: Dabei führt der Arzt einen Ultraschallkopf in den Enddarm ein und kann so den Enddarmbereich und die umliegenden Gewebe betrachten.
Besteht der Verdacht auf eine Ausbreitung in benachbarte Organe und Gewebe? Dann kommt je nach Situation noch eine Blasenspiegelung hinzu, bei Frauen auch eine gynäkologische Untersuchung.
Die Ergebnisse liegen vor: Was kommt nun?
Sind alle Untersuchungen beendet? Dann können Betroffene gemeinsam mit den Ärzten über das weitere Vorgehen beraten: Kommt eine Operation in Betracht? Wie umfangreich muss sie sein? Welche Medikamente können helfen, ist eine Bestrahlung sinnvoll? Ist eine Heilung möglich? Welche Auswirkungen hat die Behandlung auf den Alltag und die Lebensplanung? Diese Fragen können mithilfe der Befunde geklärt werden.
Quellen und Links für Interessierte und Fachkreise
Allgemeine Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links, zum Beispiel zur Patientenleitlinie finden Sie in der Übersicht zu Darmkrebs.
Empfehlungen zur Qualitätssicherung bei der Früherkennung und Diagnose von Dickdarmkrebs wurden in einer europäischen Leitlinie dargelegt: von Karsa L, Patnick J, Segnan N, Atkin W, Halloran S, Lansdorp-Vogelaar I, Malila N, Minozzi S, Moss S, Quirke P. European guidelines for quality assurance in colorectal cancer screening and diagnosis: overview and introduction to the full supplement publication. Endoscopy. 2013;45(1):51-9. doi: 10.1055/s-0032-1325997
Fachartikel
Atkin W, Wooldrage K, Brenner A, Martin J, Shah U, Perera S, Lucas F, Brown JP, Kralj-Hans I, Greliak P, Pack K, Wood J, Thomson A, Veitch A, Duffy SW, Cross AJ. Adenoma surveillance and colorectal cancer incidence: a retrospective, multicentre, cohort study. Lancet Oncol. 2017 Apr 27. pii: S1470-2045(17)30187-0. doi: 10.1016/S1470-2045(17)30187-0. [Epub ahead of print]
Baraniskin A et al. Clinical relevance of molecular diagnostics in gastrointestinal (GI) cancer: European Society of Digestive Oncology (ESDO) expert discussion and recommendations from the 17th European Society for Medical Oncology (ESMO)/World Congress on Gastrointestinal Cancer, Barcelona. Eur J Cancer. 2017 Nov;86:305-317. doi: 10.1016/j.ejca.2017.09.021.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.