- Die Behandlung des Lymphödems zielt in erster Linie darauf ab, die gestaute Lymphflüssigkeit aus dem Gewebe zu entfernen und den Zustand zu erhalten, wenn das Gewebe abgeschwollen ist.
- Die Therapie besteht aus Lymphdrainage und Kompressionsbehandlung.
- Hautpflege und Bewegung begleitend zur Behandlung sind wichtige Komponenten der Therapie.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Entstauungstherapie als Basistherapie
Ambulante Behandlung
Die meisten Patienten können ambulant behandelt werden und müssen mit einem Lymphödem nicht ins Krankenhaus.
Die Basistherapie, auch komplexe physikalische Entstauungstherapie (KPE) genannt, ist der erste Behandlungsschritt bei einem Lymphödem. Sie umfasst
- die manuelle Lymphdrainage,
- die Kompressionsbehandlung mit Bandagen und Kompressionsstrümpfen,
- eine entstauende Bewegungstherapie,
- eine sorgfältige Hautpflege und
- eine umfassende Aufklärung und Schulung über die Erkrankung.
Sämtliche Verfahren der KPE sollten parallel angewendet werden. Denn Studien haben gezeigt: Der Erfolg ist dann, verglichen mit einzelnen Maßnahmen, deutlich höher.
Die Basistherapie erfolgt in zwei Abschnitten:
- Die Entstauungsphase soll die gestaute Flüssigkeit im Gewebe zum Abfließen bringen. Das verhindert eine Verhärtung des betroffenen Gewebes. Dies geschieht mittels manueller Lymphdrainage und Kompressionsbandagen.
- Die Erhaltungsphase dient dazu, diesen Therapieerfolg zu bewahren, etwa mit Kompressionsstrümpfen oder Bewegungsübungen.
Die Behandlung ist von zu Hause aus möglich. Der Aufenthalt in einem spezialisierten Krankenhaus ist nur in besonderen Fällen notwendig, beispielsweise bei schweren Lymphödemen oder wenn Komplikationen drohen.
Manuelle Lymphdrainage
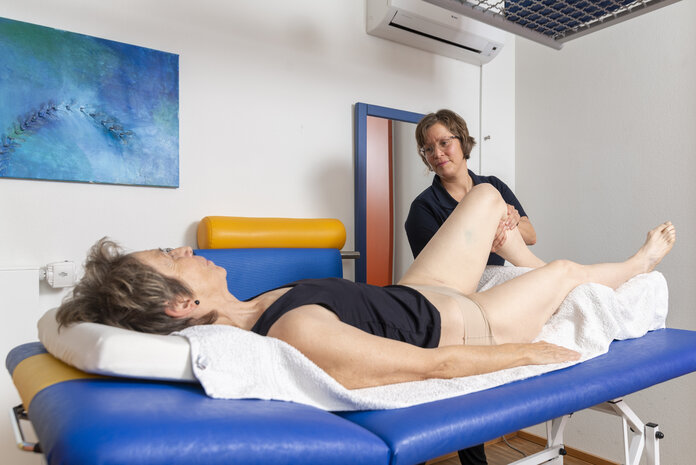
Bild: © Krebsinformationsdienst, DKFZ; Foto: Tobias Schwerdt
Nur speziell ausgebildete Therapeutinnen und Therapeuten sollten eine manuelle Lymphdrainage durchführen. In der Regel sind das Physiotherapeuten oder Masseure.
Ziel ist es, die verbliebenen Lymphgefäße zu stimulieren, damit sie die Lymphe schneller abtransportieren. Außerdem soll die Massage die freie Flüssigkeit im Gewebe in Richtung der kleinsten Lymphgefäße verschieben.
Ablauf: Die manuelle Lymphdrainage erfolgt meist ein- bis zweimal täglich für etwa ein bis vier Wochen (manchmal auch länger). Daran kann sich bei stärker ausgeprägten Lymphödemen eine Optimierungsphase anschließen, etwa ein- bis dreimal wöchentlich für einige Wochen bis Monate oder Jahre.
Technik der Lymphdrainage: Die manuelle Lymphdrainage erfolgt von den zentralen (in der Körpermitte gelegenen) Lymphgefäßen hin zu den peripheren (von der Körpermitte entfernten) Lymphgefäßen. Die Drainage wird durch sanfte, rhythmische Massagen erreicht. Die an- und abschwellenden Pump- und Kreisbewegungen der Hände des Therapeuten dehnen die Lymphgefäßwände: Die angesammelte Flüssigkeit im Gewebe fließt dadurch leichter ab. Bestimmte Griffe bei der manuellen Lymphdrainage lockern außerdem verhärtetes Gewebe.
Kompressionstherapie mit Bandagen und Strümpfen
Kompressionsverband: Nach der ersten Phase der Entstauung legen Physiotherapeuten, Pflegefachpersonal oder Ärzte die medizinischen Kompressionsbandagen mit elastischen Binden meist täglich neu an.
- Die mit Binden angefertigten Bandagen haben einen Vorteil: Sie lassen sich dem abnehmenden Umfang von Armen und Beinen bei zurückgehender Schwellung während der manuellen Lymphdrainage leicht und schnell anpassen.
- Diese Behandlung dauert drei bis sechs Wochen und wird erst dann abgesetzt, wenn die Schwellung nicht mehr weiter zurückgeht.

Bild: © Tibanna79, Shutterstock
Kompressionsstrumpf: Um in der zweiten Phase den Behandlungserfolg zu erhalten, verordnen Ärzte passformgerechte medizinische Kompressionsmaterialien. Patientinnen und Patienten klären am besten im Gespräch mit ihrem Arzt, wie und wann sie die Kompressionsstrümpfe tragen sollen.
- Mehr Informationen zu den Kosten finden Sie unter Leben mit einem Lymphödem im Abschnitt "Wer bezahlt die Behandlung?"
Es gibt vier Kompressionsklassen für Beinkompressionsstrümpfe: Die Klasse I weist den niedrigsten Kompressionsdruck auf, Klasse IV den höchsten. Welchen Druck die Materialien auf das betroffene Gewebe ausüben sollen, hängt vom Ausmaß des Lymphödems ab.
Betroffene erhalten die Kompressionsmaterialien über ein ärztliches Rezept in Sanitätshäusern. Verwendet werden
- kurze und lange Handschuhe und Armstrümpfe bei Armlymphödemen,
- Zehenkappen, Socken, Kniestrümpfe, Oberschenkelstrümpfe und Strumpfhosen bei Lymphödemen in Füßen und Beinen und
- speziell angefertigte Kompressionskleidungsstücke für Lymphödeme im Brust-, Rumpf- und Beckenbereich.
Leidet ein Patient an einem Gesichtslymphödem, sollten möglichst keine auffälligen komprimierenden Bandagen verwendet werden; gegebenenfalls ist aber auch die Kompressionsversorgung im Kopf-Hals-Bereich notwendig und möglich.
Betroffene dürfen die Kompressionskleidung nachts meist ablegen. Sie sollten jedoch auf jeden Fall mit ihrem Arzt oder den betreuenden Pflegefachkräften klären, wann und wie lange sie die Materialien tragen sollten. Dabei spielt der Zustand der Haut eine große Rolle, und auch die Frage, ob das Lymphödem nachts "nachläuft". Das heißt, dass die Schwellung wieder zunimmt, sobald die Kompressionsmaterialien abgelegt werden.
Unterstützung der Kompressionsbehandlung
Hochlagern: Bei Lymphödemen an Armen oder Beinen hilft hochlagern. Patienten können im Sitzen beispielsweise das betroffene Bein auf einen Hocker oder Stuhl legen. Auch im Liegen können Arme und Beine durch zusätzliche Kissen oder Decken erhöht positioniert werden. Gesichtsschwellungen bilden sich schneller zurück, wenn man nachts nicht ganz flach, sondern mit einem zusätzlichen Kissen unter dem Kopf schläft.
Apparative Kompression: Nur bei wenigen Patienten ist unterstützend zur manuellen Lymphdrainage und zur Kompressionsbehandlung eine apparative Kompression notwendig:
- Dabei übt eine mit Luft gefüllte Manschette einen wechselnden Druck auf die vom Lymphödem betroffene Körperregion aus.
- Diese Form der Behandlung setzen Ärzte nur bei ausgeprägten Lymphödemen und bei Patienten mit starker Einschränkung der Beweglichkeit ein.
- Sie wird meist nur zeitlich begrenzt und unter ärztlicher Aufsicht in Spezialkliniken angewandt.
Die Wirksamkeit ist jedoch bisher noch nicht ausreichend durch Studien belegt.
Hautpflege beim Lymphödem
Bild: © chezbeate, Pixabay
Je besser der Hautzustand bei einem Lymphödem ist, desto seltener treten Komplikationen auf.
Typische Hautkomplikationen sind:
- trockene Haut oder bräunliche Verfärbungen (Plaques)
- Allergien
- Juckreiz
- Infektionen (durch Bakterien oder Pilze, z.B. Erysipel)
- stauungsbedingte entzündliche Veränderungen der Haut (Stauungsdermatitis)
Regelmäßiges Beobachten der Haut ist bei Patienten mit einem Lymphödem sehr wichtig. Bereits kleinste Verletzungen sollten Betroffene schnell behandeln oder behandeln lassen, damit sie sich nicht entzünden.
Tägliches Eincremen mit einer rückfettenden Creme gehört zur Basistherapie bei einem Lymphödem. Denn: Kompressionsstrümpfe und Bandagen trocknen die Haut zusätzlich aus. Allerdings sind nicht alle Kosmetikprodukte geeignet. Manche Cremes, Lotionen oder Salben lösen allergische Reaktionen aus, andere greifen unter Umständen sogar die Kompressionsmaterialien an. Dadurch verlieren diese an Elastizität.
- Eine regelmäßige Hautpflege ist Grundlage einer erfolgreichen Entstauungstherapie [Ankerlink].
- Unter Umständen benötigen Patienten mit Lymphödemen an den Beinen Hilfe beim Eincremen, weil sie nicht mehr so beweglich sind und ihre Füße nicht mehr erreichen können.
Beratung durch Ärzte, Physiotherapeuten oder Mitarbeiter der Sanitätshäuser: Fachleute können wertvolle Tipps zu geeigneten Pflegeprodukte und ihrer Anwendung geben. Auch in Apotheken erhalten Betroffene Hilfe beim Umgang mit den Kompressionsmaterialien im Alltag, etwa Wasch- und Pflegeanleitungen.
Bewegungstherapie: Übungen bei Lymphödemen

Bild: © Christian Schwier, Fotolia
Neuere Studien zeigen, dass körperliche Bewegung generell das Wohlbefinden und die Lebensqualität von Krebspatienten und -patientinnen steigert. Untersuchungen bei Frauen mit Brustkrebs belegen darüber hinaus: Angepasste sportliche Übungen können das Risiko senken, ein Armlymphödem zu entwickeln. Dies gilt auch bei Patientinnen und Patienten, bei denen Lymphknoten entfernt wurden.
Konsequent üben: Ergänzend zur manuellen Lymphdrainage und Kompressionsbehandlung zeigen Physiotherapeuten Patienten mit einem Lymphödem unkomplizierte Bewegungs-und Atemübungen, die sie zuhause selbst durchführen können. Physiotherapie und Bewegungsübungen können auch helfen, wenn ausgeprägte Lymphödeme zu Schonhaltung, Verspannungen und Schmerzen führen.
Nicht überfordern: Patienten sollten körperliche Übungen in angemessenen Maßen durchführen. Dies gilt auch für alle anderen Formen von Training oder Sport. Betroffene sollten dehnende oder reißende Bewegungsabläufe vermeiden. Eine gleichzeitige Kompressionsbehandlung verstärkt den Effekt einer Bewegungstherapie. Vor einer körperlichen Belastung ist es empfehlenswert, Rücksprache mit dem behandelnden Arzt zu halten.
- Wichtig: Tragen Sie bei sportlicher Betätigung möglichst einen Kompressionsverband oder einen Kompressionsstrumpf.
- Vorsicht bei Verletzungen am betroffenen Körperteil: Sie heilen bei Menschen mit Ödemen schlechter ab und infizieren sich leichter als bei Gesunden.
Zum Weiterlesen
Weitere Informationen zum Thema bietet der Text Sport und Bewegung: Unterstützung für Krebspatienten.
Operation: Eingriffe an Gefäßen oder Gewebe
Bild: © Jochen Sand, Thinkstock
Nur sehr wenige Menschen werden wegen eines chronischen Lymphödems operiert. Vor einer Operation müssen Betroffene über mindestens sechs Monate eine Kombination aus manueller Lymphdrainage, Kompressionstherapie sowie Bewegungs- und Atemtherapie durchführen. Erst wenn diese Anwendungen erfolglos bleiben, ziehen Ärzte unter Umständen eine Operation in Erwägung.
Alle operativen Maßnahmen gelten als experimentell. Es gibt bisher nur wenige wissenschaftliche Studien zum Einsatz operativer Verfahren beim Lymphödem. Die Daten wurden zudem meist nicht bei Krebspatienten erhoben, sondern bei Patienten, die aus anderen Gründen an einem Lymphödem litten.
Besonderheiten der Behandlung an Kopf und Genitalien
Lymphödeme im Kopf-Hals-Bereich: Es gibt nur wenige wissenschaftliche Studien, die erforscht haben, wie Lymphödeme im Kopf-Hals-Bereich entstehen und wie man sie wirksam behandeln kann. Die Behandlung Betroffener orientiert sich deshalb vor allem an praktischen Erfahrungen.
Lymphödeme im Genitalbereich: Genitallymphödeme führen häufiger als andere Lymphödeme zu Lymphzysten. Dabei sammelt sich Lymphe in sicht- und tastbaren "Bläschen". Liegt eine Zyste dicht unter der Hautoberfläche, öffnet sich dieses "Bläschen" unter Umständen schon bei geringer Belastung. Immer wiederkehrende Infektionen der Haut im Genitalbereich können die Folge sein.
Fragen Sie uns!
Wenn Sie weitere Fragen zu Lymphödemen im Kopf-Hals-Bereich oder in der Genitalregion haben, geben Ihnen unsere Ärztinnen und Ärzte gerne dazu Hintergrundinformationen, kostenfrei:
- am Telefon unter 0800 – 420 30 40, täglich von 8 bis 20 Uhr
- per E-Mail an krebsinformationsdienst@dkfz.de oder über ein datensicheres Kontaktformular.
Wann eine Entstauungstherapie nicht möglich ist
In einigen Situationen kommt die physikalische Entstauungstherapie mit Lymphdrainage und Kompression nicht oder nur unter Abwägung aller Risiken in Betracht:
- Entzündungen und Infektionen der Haut
- Blutgerinnsel in Venen (Thrombosen) und entzündete Venen
- Herzschwäche (Herzinsuffizienz)
- Durchblutungsstörungen in den Beinen (periphere arterielle Verschlusskrankheit)
Bestimmte Vorerkrankungen schließen eine Lymphdrainage und Kompressionstherapie nicht grundsätzlich aus, aber sie machen es notwendig, dass die Physiotherapeutin oder der Physiotherapeut die Behandlung an die individuelle Situation betroffener Patienten anpassen muss. Dazu gehören beispielsweise:
- Zuckerkrankheit (Diabetes mellitus) mit Folgeschäden an Nerven und Gefäßen
- ausgeprägte Krampfadern mit offenen Stellen an dem vom Lymphödem betroffenen Bein
- rheumatische Erkrankungen, bei denen es zu chronischen Entzündungen im Weichteilgewebe und an den Gelenken kommen kann
- Tumorerkrankung an der betroffenen Stelle
- entzündliche oder nässende Hauterkrankungen
- bestimmte neurologische Erkrankungen, etwa das komplexe regionale Schmerzsyndrom
Spätfolgen von Lymphödemen
Bleiben Lymphödeme über sehr lange Zeit unbehandelt, treten mit höherer Wahrscheinlichkeit Spätfolgen auf. Dazu kann es auch kommen, wenn die Entstauungs- und Kompressionstherapie nicht die gewünschte Wirkung zeigen.
Diese Spätfolgen eines Lymphödems sind möglich:
- Infektionen und offene Stellen der Haut: Da das Immunsystem durch ein Lymphödem örtlich beeinträchtigt ist, werden Patienten an den betroffenen Stellen auch anfälliger für Infektionen: Es können vermehrt bakterielle Infektionen der Haut auftreten.
- Bewegungseinschränkung und schiefe Körperhaltung: Schwellungen können die Beweglichkeit eines betroffenen Gelenks beeinträchtigen oder zu einer ungleichen Belastung des Körpers führen.
- Veränderungen an den Lymphgefäßen: Bei manchen Patienten mit ausgeprägtem chronischen Lymphstau weiten sich die Lymphgefäße unter der Haut aus. Es bilden sich Lymphzysten. Wenn diese Lymphzysten platzen, können sich sogenannte Lymphfisteln bilden. Diese Fisteln werden dann unter Umständen zur Eintrittspforte für Krankheitserreger. Dazu kommt es aber bei einer konsequenten Behandlung nur selten.
- Krebsrisiko durch Lymphödeme: Ein ausgeprägtes und schwer behandelbares Lymphödem kann sogar selbst zum Krebsrisiko werden. Gewebeveränderungen durch den Druck eines Lymphödems steigern vor allem das Risiko für eine Form von Weichteilsarkomen, den Lymphangiosarkomen. Diese Spätfolge ist jedoch außerordentlich selten.
Rückfall
Patienten benötigen Ausdauer und Geduld, da eine Therapie häufig Wochen oder Monate dauert. Selbst dann kann ein Lymphödem wiederkommen.
Nachsorge: Gute Beobachtung ist notwendig
Zum Weiterlesen
Fast alle Patienten, die einmal ein Lymphödem hatten, neigen lebenslang zu mehr oder weniger ausgeprägten Ödemen. Dies bedeutet aber nicht zwangsläufig, dass Betroffene lebenslang Lymphdrainage benötigen.
Rückfälle lassen sich im Alltag durch einfache Verhaltensregeln einschränken oder ganz vermeiden: Fachleute raten Betroffenen dazu, Kompressionsstrümpfe zu tragen, Verletzungen und Infektionen am betroffenen Körperteil vorzubeugen und die Haut gut zu pflegen. Schulungen und eine regelmäßige Kontrolle durch Fachleute sind hilfreich für Patientinnen und Patienten, damit sich kein neues Lymphödem entwickelt.
- Achten Sie auf mögliche Warnzeichen und gehen Sie rechtzeitig zum Arzt, wenn Sie Veränderungen bemerken. So kann bei Bedarf schnell wieder mit der Behandlung begonnen werden und schwere Komplikationen lassen sich in Schach halten.
Quellen und Links für Interessierte und Fachkreise
- Der Online-Artikel der Zeitschrift Heilberufe erläutert die Hautpflege beim Lymphödem (Ausgabe 4/2019).
- Beim Norddeutschen Rundfunk (NDR) finden sich Informationen zu Lymphknoten-Transplantationen (Stand 20.08.2019, aufgerufen am 10.02.2020).
Weitere Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind in der Übersicht zum Thema Lymphödem aufgeführt.