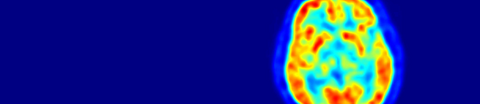
- Tumoren haben oft einen anderen Energiestoffwechsel als gesundes Gewebe. Eine Positronen-Emissions-Tomographie kann Stoffwechselvorgänge im Körper sichtbar machen und dabei helfen, Tumoren oder Metastasen im Körper zu finden.
- Anders als andere bildgebende Verfahren hilft eine PET außerdem dabei, zwischen gut- und bösartigen Veränderungen oder zwischen Tumoren und Narbengewebe zu unterscheiden.
- Wir erklären, was genau eine PET ist, wie die Untersuchung abläuft und bei welchen Krebsarten sie infrage kommt.
Überblick: Was ist Positronen-Emissions-Tomographie (PET)?
Mithilfe der Positronen-Emissions-Tomographie können Stoffwechselvorgänge im Körper sichtbar gemacht werden. Die PET zählt zu den sogenannten bildgebenden Untersuchungsverfahren, genau wie herkömmliches Röntgen, Computertomographie, Magnetresonanztomographie oder Ultraschall. Von der Methode her ähnelt die PET am ehesten der Szintigraphie: Auch hier werden Veränderungen im Körper durch radioaktive Marker sichtbar gemacht.
Inzwischen gibt es Geräte, die mehrere bildgebende Verfahren miteinander kombinieren: Moderne PET/CT-Geräte oder PET/MRT-Geräte können die Positronen-Emissions-Tomographie (PET) mit der Computertomographie (CT) oder der Magnetresonanztomographie (MRT) verbinden: So können Stoffwechselbilder leichter einem bestimmten Organ oder einer Körperregion zugeordnet werden.
Wie läuft eine PET ab?
Vor der Untersuchung bekommt man eine radioaktiv markierte Substanz gespritzt, ein sogenanntes Radiopharmakon, auch "Tracer" genannt. Meist handelt es sich dabei um radioaktiv markierten Traubenzucker. Aber auch andere Substanzen sind denkbar. Das Radiopharmakon reichert sich vermehrt in solchen Körperregionen an, die einen besonders aktiven Stoffwechsel aufweisen. In Geweben mit einem langsamen, weniger aktivem Stoffwechsel reichert sich auch weniger von dieser Substanz an. Eine Messeinheit im PET-Gerät registriert die Strahlung, die von der radioaktiven Substanz im Körper abgegeben wird, und ein angeschlossener Computer berechnet aus diesen Daten Bilder.
Tumoren und Metastasen haben oft einen anderen Stoffwechsel als gesundes Gewebe: Da Krebszellen sich häufig teilen und so vermehren, verbrauchen sie in der Regel mehr Traubenzucker. Der erhöhte Zuckerverbrauch lässt sich mit der PET darstellen. Andere Tracer zielen auf bestimmte Stoffwechseleigenschaften der Tumorzellen ab, die sie von gesunden Zellen unterscheiden.
Wie geht es weiter? Das Radiopharmakon wird nach der Untersuchung recht schnell wieder aus dem Körper ausgeschieden. Auch werden nur geringe Mengen strahlender Substanzen eingesetzt. Die Strahlenbelastung, der man durch die Untersuchung ausgesetzt ist, ist etwa so hoch wie bei einer Computertomographie. Als Patient muss man nach bisherigem Wissensstand nicht mit akuten oder langfristigen Strahlenschäden durch eine PET-Untersuchung rechnen.
Wann kommt eine PET bei Krebs infrage?
Mithilfe der Positronen-Emissions-Tomographie können Tumoren und Metastasen im Körper nachgewiesen werden. Krebsgewebe hat oft einen anderen Stoffwechsel als gesundes Gewebe. Dies macht man sich sowohl bei der Suche nach Tumoren zunutze als auch in der Nachsorge, wo es darum geht den Therapieerfolg zu kontrollieren. Eine PET hilft außerdem, zwischen gut- und bösartigen Veränderungen oder zwischen Tumoren und Narbengewebe zu unterscheiden, was mit anderen bildgebenden Verfahren nicht immer so gut gelingt.
Beispiel Lungenkrebs
In der Krebsmedizin wird die PET zurzeit vor allem bei kleinzelligem und nicht kleinzelligem Lungenkrebs eingesetzt. Besteht bei Patienten der Verdacht auf Lungenkrebs, wird meist eine klassische Röntgenuntersuchung des Brustkorbs oder eine Computertomographie gemacht. Steht die Diagnose fest, ist für die Behandlung entscheidend, wie weit sich der Krebs bereits im Körper ausgebreitet hat (Staging). Neben anderen Verfahren, wie zum Beispiel der Magnetresonanztomographie, kann die PET helfen, diese Frage zu beantworten. Bei fortgeschrittenem Lungenkrebs können Betroffenen durch diese Untersuchung unter Umständen Operationen erspart werden, die ihre Situation nicht verbessern würden. Außerdem kommt die PET eventuell zum Einsatz, wenn Lungenkrebs zunächst erfolgreich behandelt wurde, dann jedoch erneut Symptome auftreten: Sie kann helfen, ein Wiederauftreten des Tumors festzustellen. Auch kann die PET helfen, gutartige Lungentumoren von bösartigen zu unterschieden. Die Anwendung der PET bei Lungenkrebs ist derzeit die einzige, die von Fachleuten bereits als Standardverfahren eingestuft ist.
Beispiel Maligne Lymphome
Laut Beschluss des Gemeinsamen Bundesausschusses im Mai 2018 sollen fortan auch PET/CT-Untersuchungen bei bestimmten malignen Lymphomen als Kassenleistung gelten.
Betroffene mit fortgeschrittenem Hodgkin-Lymphom können nach einer Chemotherapie eine PET/CT-Aufnahme erhalten: Ärzte können anhand dieser Aufnahmen den Therapieverlauf beurteilen und die Medikamentengabe noch einmal an die individuelle Krankheitssituation anpassen.
Bei Kindern und Jugendlichen mit malignen Lymphomen kann eine PET/CT-Aufnahme dazu dienen, frühzeitig einen möglichen Knochenmarksbefall festzustellen. Auch nach einer ersten Behandlungsphase kann eine PET/CT erfolgen, um die Therapie gezielt anzupassen.
Andere Tumorarten
Bei anderen Tumorarten wird die PET zwar manchmal ebenfalls eingesetzt, gilt aber noch nicht als Standard und ersetzt in der Regel keine anderen Untersuchungen. Beispiele sind Brustkrebs, Prostatakrebs oder Dickdarmkrebs. Bei diesen Tumorarten kann eine PET dazu beitragen, die Ausbreitung des Tumors im Körper zu beurteilen, Metastasen zu finden oder das Ansprechen auf eine Therapie zu beurteilen, aber nur, wenn andere Verfahren keine aussagekräftigen Ergebnisse ermöglichen. Auch bei diesen Tumorarten ist die Positronen-Emissionstomographie jedoch keine Routineuntersuchung für jeden Patienten.
Vergleich mit anderen Verfahren: Vor- und Nachteile der PET
PET bei Krebs
Mit der PET können Tumoren und Metastasen gefunden werden. Die PET ist aber keine Standard-Untersuchungsmethode. Sie ersetzt andere Verfahren nur im Ausnahmefall. Welche Untersuchung für einen selbst am besten geeignet ist, muss man mit den behandelnden Ärzten besprechen.
Was spricht für die PET, was gegen sie? Der PET kommt eine wachsende Bedeutung in der Onkologie zu, auch in Kombination mit der Computertomographie als sogenannte PET/CT. Gerade bei der Suche nach Tumoren oder Metastasen im Körper kann die PET oder PET/CT eine hilfreiche Ergänzung zu anderen bildgebenden Untersuchungen darstellen: Man macht sich die Stoffwechselbesonderheiten von Tumoren zunutze, um diese aufzufinden.
Die PET hat aber auch Nachteile: Das Verfahren ist zum Beispiel sehr aufwendig und auch teuer: Zur Herstellung der radioaktiven Substanzen, die bei der Untersuchung benutzt werden, braucht man einen Teilchenbeschleuniger und ein Labor, in dem mit radioaktiven Stoffen gearbeitet werden kann und das alle Sicherheitsvorschriften erfüllt. Da die radioaktiven Substanzen nur eine geringe Haltbarkeit haben, müssen das PET-Gerät und das Labor räumlich nah beieinander liegen. Deshalb wird die PET in Deutschland sowie in anderen Ländern nur in besonders ausgestatteten Kliniken und Praxen angeboten.
Trotz ihrer Vorteile ist die PET keine Standard-Untersuchungsmethode. In vielen Fällen können Tumoren oder Metastasen ebenso gut mit anderen, weniger aufwendigen bildgebenden Verfahren gefunden werden, wie der Computertomographie, der Magnetresonanztomographie oder der Szintigraphie. Den genauen Krebsnachweis kann die PET auch nicht ersetzen: Um zu klären, ob eine Veränderung gut- oder bösartig ist und welche Krebsart genau vorliegt, ist eine Gewebeprobe (Biospie) nötig. Daher wird die PET in der Onkologie üblicherweise nur ergänzend eingesetzt.
Welche Untersuchung in der eigenen Situation infrage kommt, sollte man als Patient mit den behandelnden Ärzten besprechen.
Ansprechpartner: Wohin zur PET oder PET/CT-Untersuchung?
Lexikon
Nuklearmedizin: Fachbereich der Medizin. Nuklearmediziner setzen zur Untersuchung und Behandlung radioaktive Substanzen ein.
Bei der Positronen-Emissions-Tomographie kommen radioaktive Stoffe zum Einsatz. Daher dürfen diese Untersuchungen nur unter der Leitung von speziell ausgebildeten Ärzten durchgeführt werden, den Nuklearmedizinern. Unterstützt werden die Ärzte von nuklearmedizinisch-technischen Assistenten. In Deutschland werden die Untersuchungen derzeit noch meist in einer Klinik gemacht, aber es gibt auch niedergelassene Nuklearmediziner mit eigener Praxis, die über PET-Geräte verfügen.
Die radioaktiven Stoffe können nur in besonders zertifizierten Labors hergestellt werden. Da dies sehr aufwendig ist und die Labors nicht überall verbreitet sind, gibt es PET-Geräte nicht in jeder Stadt.
- Wo in Deutschland PETs und PET/CTs zu finden sind, steht auf der Seite der Deutschen Gesellschaft für Nuklearmedizin e.V. unter: www.nuklearmedizin.de/patienten/standorte/standort_search.php?navId=68.
Gut zu wissen: Wie muss man sich auf eine PET vorbereiten?
Die PET wird oft in der Klinik durchgeführt. Ist man als Patient stationär dort, wird man von den behandelnden Ärzten über die Untersuchung aufgeklärt, und auch die Vorbereitung und Nachbetreuung wird vom Klinikpersonal organisiert. Patienten, die ambulant in einer Praxis oder Klinikambulanz untersucht werden sollen, klären am besten schon bei der Terminvereinbarung ab, welche Vorbereitung für sie zu Hause wichtig ist, wie lange die Untersuchung voraussichtlich dauert, und was sie danach eventuell beachten sollten.
Vor der Untersuchung informieren die behandelnden Ärzte über Vorteile und Risiken der PET: Warum halten die betreuenden Ärzte die Untersuchung für notwendig? Gibt es Gründe, die gegen eine PET sprechen könnten, zum Beispiel eine Schwangerschaft? Welche anderen Untersuchungsmethoden kommen alternativ infrage? Die Aufklärung über die eigentliche Untersuchung übernimmt dann der Nuklearmediziner: Um Risiken der Untersuchung so gering wie möglich zu halten, benötigt er wichtige Informationen zur persönlichen Situation. Hat man eine chronische Erkrankung, etwa eine Zuckerkrankheit? Welche Medikamente nimmt man ein? Sind Allergien bekannt? Der Nuklearmediziner informiert auch darüber, falls zum Beispiel bei einer kombinierten PET/CT-Untersuchung Kontrastmittel notwendig sind oder falls man weitere Medikamente außer dem eigentlichen "Tracer" bekommen soll.
Zusätzlich zum Gespräch bekommt man vor der Untersuchung einen Aufklärungsbogen, in dem die wichtigsten Informationen zur Positronen-Emissions-Tomographie zusammengefasst sind. Ist man als Patient mit der Durchführung der PET einverstanden, wird man gebeten, diese Einwilligung schriftlich auf dem Aufklärungsbogen zu bestätigen.
Hier eine Auswahl von Themen, die im Aufklärungsgespräch angesprochen werden können:
Muss ich nüchtern sein?
Vor der Positronen-Emissions-Tomographie bekommen die meisten Patienten mit radioaktivem Fluor markierten Traubenzucker ("Fluordesoxyglukose", FDG) gespritzt. Andere Substanzen sind eher die Ausnahme. Bei der PET wird die Zuckerverteilung im Körper gemessen. Daher muss man vor der Untersuchung in der Regel nüchtern sein. Mit der Nahrung aufgenommener Zucker würde das Untersuchungsergebnis beeinflussen.
Je nach Fragestellung ist es notwendig, vier bis zwölf Stunden vor der Untersuchung nichts zu essen. Getränke wie stilles Wasser, schwarzer Kaffee oder Tee sind meist erlaubt, zuckerhaltige Getränke, Milch oder Fruchtsäfte hingegen nicht: Milchzucker und Fruchtzucker können die Untersuchungsergebnisse ebenfalls verfälschen. Achtung: Über genaue Zeitangaben und das, was man essen oder trinken darf und was nicht, kann im Einzelnen nur der Arzt informieren.
Ich habe Diabetes mellitus, was muss ich beachten?
Zuckerkranke sollten mit ihrem Arzt besprechen, wann sie das letzte Mal vor der Untersuchung Insulin spritzen oder andere Diabetes-Medikamente nehmen dürfen. Da eine Insulingabe auf nüchternen Magen zu einer Unterzuckerung führen kann, muss am Morgen vor der Untersuchung eventuell auf das Spritzen verzichtet werden. Vor der PET-Aufnahme muss noch einmal der Blutzucker gemessen werden, er sollte gut eingestellt sein.
Ich bin vielleicht schwanger / Ich stille noch
Nuklearmedizinische Untersuchungen, bei denen radioaktive Stoffe zum Einsatz kommen, sollten in Schwangerschaft oder Stillzeit möglichst vermieden werden. Es liegen keine Studienergebnisse zu einer Anwendung der Radiopharmaka in der Schwangerschaft vor.
Zwar gilt es als unwahrscheinlich, dass eine PET das Leben des ungeborenen Kindes gefährdet. Es ist aber nicht völlig auszuschließen, dass selbst die geringe Strahlung zu Veränderungen am Erbmaterial führen und so die Entwicklung der kindlichen Organe oder Gewebe beeinträchtigen könnte. Damit würde rein statistisch das Risiko des Kindes für Schädigungen oder spätere Krebserkrankungen steigen.
Da der mit radioaktivem Fluor markierte Traubenzucker auch in die Muttermilch übergeht, werden PET-Aufnahmen auch in der Stillzeit nur gemacht, wenn sie nicht zu vermeiden sind. Müttern wird empfohlen, das Stillen für mindestens einen halben Tag nach der Untersuchung zu unterbrechen. Wie lange es genau dauert, bis die radioaktive Substanz zerfallen und weitgehend wieder aus dem Körper ausgeschieden ist, darüber informiert der zuständige Nuklearmediziner.
Wie sieht es mit Metall am oder im Körper aus?
Metallgegenstände wie Schmuck, Gürtel, Schlüssel oder Handys sollten vor der Aufnahme abgelegt werden, um auf den Bildern nicht zu stören. Insbesondere bei kombinierten PET/CT-Aufnahmen können Metallteile das Untersuchungsergebnis beeinträchtigen. Anders als bei der Magnetresonanztomographie, bei der ein starker Magnet verwendet wird, besteht bei der einfachen PET oder PET/CT jedoch kein Risiko für Patienten selbst, auch nicht durch Implantate oder Metallgegenstände wie im Körper. Genauere Auskunft können die untersuchenden Ärzte geben.
Durchführung: Wie läuft die PET-Untersuchung ab?
Vor der Untersuchung bekommt man eine schwach strahlende Substanz in eine Armvene gespritzt, zum Beispiel radioaktiv markierten Traubenzucker. Es dauert mindestens eine Dreiviertelstunde, bis sich der Zucker im Körper verteilt hat. Während der Wartezeit sollte man entspannt liegen. Durch Bewegung oder auch Sprechen würden die betroffenen Muskeln mehr Zucker verbrauchen, was das Untersuchungsergebnis verfälschen könnte. Die Wartezeit kann unter Umständen kürzer oder länger sein, wenn die Ärzte ein anderes Radiopharmakon verwenden.
- Genaue Anweisungen erhält man vom medizinischen Personal.
Während der eigentlichen Untersuchung wird man auf einer Liege durch das Aufnahmegerät gefahren. Die vom Körper ausgehende Strahlung wird von zahlreichen Messköpfen im Gerät aufgefangen. Diese sind in einem oder mehreren Ringen um die Liege angeordnet. Dieser "Tunnel" ist vergleichsweise kurz. Auch Menschen mit Raumangst oder "Platzangst" haben damit überwiegend keine Probleme. Man sollte sich während der Aufnahmen allerdings möglichst wenig bewegen, damit es nicht zu Bildstörungen kommt.
Was muss man nach der Untersuchung beachten?
Die radioaktive Substanz zerfällt sehr rasch im Körper. Aus Sicherheitsgründen sollte man nach der Untersuchung für etwa einen halben Tag engen körperlichen Kontakt mit Schwangeren, Stillenden oder Kleinkindern vermeiden. Für andere besteht in der Regel keine Gefährdung.
Nach der Untersuchung darf man wieder wie üblich essen. Damit das radioaktive Arzneimittel rasch über die Nieren ausgeschieden wird, kann es helfen, möglichst viel zu trinken. Über Details informiert der untersuchende Arzt.
PET, PET/CT und PET/MRT: Welche Unterschiede gibt es bei den kombinierten Untersuchungsgeräten?
PET/CT und PET/MRT
Mit modernen Geräten können eine Positronen-Emissions-Tomographie und eine Computertomographie oder Magnetresonanztomographie in einer Untersuchung gemacht werden. Für viele Patienten sind diese Kombinationen aber gar nicht notwendig, weil eins der Verfahren allein auch ausreicht.
Im kombinierten PET/CT befinden sich die Aufnahmeeinheiten für die Positronen-Emissions-Tomographie und die Computertomographie hintereinander. So können beide Untersuchungen mit demselben Gerät gemacht werden. Wird eine kombinierte PET/CT-Untersuchung gemacht, bekommt man zusätzlich zum PET-Tracer unter Umständen noch ein Röntgenkontrastmittel hinzu. Moderne PET/CT-Geräte haben, genau wie die Computertomographen, nur eine sehr kurze "Röhre". Raumangst – umgangssprachlich auch "Platzangst" genannt – ist daher für die meisten Patienten kein Problem.
Die Besonderheiten dieses Untersuchungsverfahrens werden im Text Häufig gestellte Fragen zur Computertomographie (CT) erklärt.
Wie sieht es mit PET/MRT-Geräten aus? Da die Kombination von PET- und Magnetresonanz-Technologie in einem Gerät lange Zeit eine technische Herausforderung war, sind die kombinierten PET/MRT-Geräte noch nicht so weit verbreitet. Die Untersuchung läuft jedoch grundsätzlich ähnlich ab: Auch hier bekommt man ein Radiopharmakon gespritzt und wird auf einer Liege in eine "Röhre" hinein gefahren. Diese ist wie bei normalen MRT-Geräten deutlich länger und enger als etwa bei einem CT. Wer damit Probleme hat, sollte dies rechtzeitig den Ärzten sagen. Unter Umständen ist dann die Gabe eines leichten Beruhigungsmittels möglich. Die Strahlenbelastung ist geringer als bei einer PET/CT-Untersuchung, trotzdem gilt auch hier: Die verschiedenen Untersuchungsverfahren sind nicht beliebig untereinander austauschbar – wichtig ist, welche Aussagen sie jeweils möglich machen.
Strahlenbelastung: Sind die radioaktiven Substanzen gefährlich?
Strahlenbelastung:
Die PET ist ohne eine leichte Strahlenbelastung nicht möglich. Das Risiko rechnen die Ärzte aber gegen das Risiko auf, ohne die PET eine Krankheit zu übersehen oder falsch zu behandeln. Hintergrundinformationen zu Radioaktivität und Strahlung hat der Krebsinformationsdienst hier zusammengestellt.
Bei der PET kommen nur geringe Mengen schwach strahlender Substanzen zum Einsatz. Außerdem haben die verwendeten Stoffe eine sehr kurze Halbwertszeit, sie zerfallen sehr schnell. Bei der FDG, der radioaktiv markierten Glukose, ist nach 110 Minuten, also nach knapp zwei Stunden, nur noch die Hälfte der Radioaktivität vorhanden, nach 220 Minuten nur noch ein Viertel und so weiter. Wenn man nach der Untersuchung viel trinkt, wird das radioaktive Arzneimittel in der Regel schneller ausgeschieden.
Wie lässt sich das Risiko einordnen? Die Strahlenbelastung durch eine PET ist etwa zwei- bis dreimal so hoch wie die Strahlenbelastung, der Menschen durchschnittlich in Deutschland jedes Jahr durch natürliche Radioaktivität ausgesetzt sind. Das Risiko für Schäden durch die ionisierende Strahlung bei einer PET oder PET/CT ist damit zwar gering, aber auch nicht gleich Null. Die PET wird allerdings auch nicht als Routineuntersuchung bei jedem Patienten mit Krebsverdacht oder gar zur Krebsfrüherkennung eingesetzt, sondern nur bei gezielten Fragestellungen. Die Untersuchung wird nur angewendet, wenn Ärzte den Nutzen höher einschätzen als Risiken oder mögliche Nebenwirkungen.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Fachbücher
Zur Erstelllung der Texte wurden verschiedene Lehrbücher der Radiologie, Nuklearmedizin und Onkologie verwendet.
Leitlinien und Links
Leitlinie: Die Leitlinie zur FDG-PET und PET/CT in der Onkologie von 2007 findet sich im Internet auf der Seite der Deutschen Gesellschaft für Nuklearmedizin e.V. unter www.nuklearmedizin.de/leistungen/leitlinien/html/tumo_pet_ct.php?navId=53.
G-BA-Richtlinien: Richtlinien des Gemeinsamen Bundesausschusses, in denen zu den Indikationen für eine PET Stellung genommen wird, stellt der G-BA als PDF-Dateien auf seiner Internetseite bereit. Die “Richtlinie zu Untersuchungs- und Behandlungsmethoden der vertragsärztlichen Versorgung” befindet sich unter dem Link https://www.g-ba.de/richtlinien/7/. Die "Richtlinie zu Untersuchungs- und Behandlungsmethoden im Krankenhaus" finden Interessierte unter https://www.g-ba.de/richtlinien/34/.
Eine Pressemitteilung des G-BA zur Indikation Maligne Lymphome vom Mai 2018 ist hier abrufbar: https://www.g-ba.de/institution/presse/pressemitteilungen/751/
Qualitätssicherung: Die Vereinbarung des Gemeinsamen Bundesausschusses (G-BA) über Maßnahmen zur Qualitätssicherung bei der Durchführung der Positronen-Emissions-Tomographie (PET) in Krankenhäusern bei den Indikationen nichtkleinzelliges Lungenkarzinom (NSCLC) und solide Lungenrundherde steht im PDF-Format auf der Seite des G-BA zur Verfügung: www.g-ba.de/downloads/62-492-22/Vb-PET-QS_2007-03-15.pdf. Die Beschlüsse zu Maßnahmen zur Qualitätssicherung bei der Durchführung der Positronen-Emissions-Tomographie (PET) in Krankenhäusern zum Interim-Staging bei Hodgkin-Lymphomen im fortgeschrittenen Stadium beziehungsweise bei aggressiven Non-Hodgkin-Lymphomen sind hier einsehbar: https://www.g-ba.de/informationen/beschluesse/3352/ sowie https://www.g-ba.de/informationen/beschluesse/3350/.
Indikationen: Berichtspläne des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG) zum Nutzen der PET bei verschiedenen onkologischen Indikationen sind auf der Internetseite des IQWIG (www.iqwig.de) unter der Rubrik "Projekte & Ergebnisse" und dem Punkt "Projekte" zu finden, wenn man in der Suchmaske das Stichwort "Positronen-Emissions-Tomographie" eingibt. Die jeweils letzte Aktualisierung und der Bearbeitungsstatus sind angegeben. Die Abschlussberichte und weitere PDF-Dokumente sind unter dem Menüpunkt "Publikationen" verlinkt. Diese lassen sich ebenfalls nach dem Stichwort "Positronen-Emissions-Tomographie" durchsuchen.
Health Technology Assessment (HTA): HTA-Berichte zum Stellenwert der Positronen-Emissions-Tomographie bei verschiedenen Indikationen stehen auf der Seite des Deutschen Instituts für Medizinische Dokumentation und Information (DIMDI) zur Verfügung. Sie sind unter den Menüpunkten "HTA" und dort unter "HTA-Berichte" zu finden, wenn nach "Positronen-Emissions-Tomographie" gesucht wird.
Strahlenschutz: Eine Stellungnahme der Strahlenschutzkommission (SSK) zum Strahlenschutz bei der Anwendung der PET/CT ist als PDF herunterladbar unter https://www.ssk.de/SharedDocs/Beratungsergebnisse/DE/2005/2005-12-08_PET_CT.html.
Arzneimittelverordnung: Die "Verordnung über radioaktive oder mit ionisierenden Strahlen behandelte Arzneimittel (AMRadV)" des Bundesministeriums der Justiz und für Verbraucherschutz ist im Internet verlinkt unter www.gesetze-im-internet.de/amradv/BJNR005020987.html.
Literatur (Auswahl)
Afshar-Oromieh et al. (2012). Stellenwert der PET/CT in der Lymphomdiagnostik. Der Radiologe 2012; 52:338–346. DOI: 10.1007/s00117-011-2255-2
Dietlein M. et al. (2012). PET beim Hodgkin-Lymphom: Verbessert die Protonenemissionstomographie die Behandlung? Der Onkologe 2012; 16:18–27. DOI: 10.1007/s00761-009-1767-0
Dinan MA et al. (2012). Stage Migration, Selection Bias, and Survival Associated With the Adoption of Positron Emission Tomography Among Medicare Beneficiaries With Non–Small-Cell Lung Cancer, 1998-2003. J Clin Oncol 2012; 30:2725-2730. DOI: 10.1200/JCO.2011.40.4392
Gallamini A et al. (2014). Positron Emission Tomography (PET) in Oncology. Cancers 2014; 6: 1821-1889. DOI:10.3390/cancers6041821
Hesse B et al. (2012). Adverse events in nuclear medicine - cause for concern? Eur J Nucl Med Mol Imaging 2012; 39:782–785. DOI: 10.1007/s00259-012-2071-6
Hillner BE et al. (2012). Impact of 18F-FDG PET used after initial treatment of cancer: comparison of the National Oncologic PET Registry 2006 and 2009 cohorts. J Nucl Med 2012; 53(5):831-7.
Mease RC et al. (2013). PET imaging in prostate cancer: focus on prostate-specific membrane antigen. Curr Top Med Chem 2013; 13(8):951-62.
Mohnike W et al. (2013). Produktion von PET-Radiopharmaka für den klinischen Gebrauch am Beispiel des MVZ-DTZ Berlin. Der Nuklearmediziner 2013; 36: 27-32. DOI: 10.1055/s-0032-1333216
Schweim J, Schweim HG (2011). Radiopharmaka – Zulassung und Verbraucherschutz. Arzneimittel-und-Recht 2011; Heft 1: 1-6.
Zengerling et al. (2012). Diagnostische Wertigkeit der Cholin-PET/CT bei Patienten mit Prostatakarzinom. Aktuel URol 2012; 43: 49-54.