- Frauen mit Symptomen oder dem Verdacht auf Gebärmutterhalskrebs erhalten zunächst eine gynäkologische Untersuchung. Bei Auffälligkeiten entnimmt die Ärztin oder der Arzt dabei Gewebeproben.
- Bestätigt sich der Krebsverdacht, dann folgen weitere Untersuchungen, zum Beispiel mit bildgebenden Verfahren wie Ultraschall oder Computertomographie.
- Bei vielen Patientinnen können die Ärzte erst nach einer Voroperation endgültig beurteilen, wie weit sich der Tumor ausgebreitet hat.
Wichtig: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Ansprechpartner bei Symptomen
Die Frauenärztin oder der Frauenarzt sind für viele Frauen die erste Anlaufstelle bei Symptomen wie Blutungen oder Ausfluss. Sie können sich aber auch an ihre Hausärzte wenden. Für weiterführende Untersuchungen überweisen diese Ärzte Patientinnen an weitere Fachärzte oder an eine Klinik.
Bestätigt sich der Verdacht auf Gebärmutterhalskrebs? Dann sollten Ärzte eines spezialisierten Zentrums die Befunde endgültig beurteilen. Denn diese haben viel Erfahrung mit der Erkrankung. In einem solchen Zentrum können betroffene Frauen nach einer Diagnose auch behandelt werden.
Zur Behandlung von Tumoren der weiblichen Geschlechtsorgane, also auch von Gebärmutterhalskrebs, gibt es zertifizierte Zentren. Betroffene können auf der Internetseite OncoMAP nach einem solchen Zentrum suchen, wenn sie in der Suchmaske "Gynäkologie" auswählen.
Zum Weiterlesen
Bei der Wahl der richtigen Klinik helfen auch die Ärzte, die die ersten Untersuchungen durchgeführt haben. Auch Frauen, die bereits an Gebärmutterhalskrebs erkrankt sind oder waren, können durch ihre Erfahrungen nützliche Hinweise geben. Selbsthilfegruppen und Patientenorganisationen können dabei helfen, den Kontakt herzustellen.
Körperliche Untersuchung, Abstrich und Gewebeprobe
In der Frauenarztpraxis informiert sich die Ärztin oder der Arzt zunächst über den Gesundheitszustand und fragt, welche Beschwerden man hat. Alle Frauen werden anschließend frauenärztlich untersucht.
Bild: © Praisaeng, Shutterstock
So läuft die Untersuchung ab: Frauen müssen sich zunächst untenrum entkleiden und auf den Untersuchungsstuhl setzen. Dann tastet die Ärztin oder der Arzt durch die Scheide und über die Bauchdecke den Muttermund, den Gebärmutterhals, den Gebärmutterkörper und die Eierstöcke ab. Auch über den Enddarm können sie eventuelle Krebsgeschwüre ertasten.
Um das Gewebe besser einsehen zu können, führen sie ein röhrenförmiges Instrument in die Scheide ein, das sogenannte Spekulum. Ärztin oder Arzt können einen Zellabstrich vom Gebärmutterhals machen, der anschließend unter dem Mikroskop begutachtet wird.
Kolposkopie, Biopsie oder Konisation

Bild: © Try_my_best, Shutterstock
Falls sich das Gewebe am Gebärmutterhals mit bloßem Auge nicht ausreichend beurteilen lässt, untersuchen die Ärzte es mit einem speziellen Mikroskop, dem sogenannten Kolposkop. Diese Untersuchung heißt Scheidenspiegelung oder Kolposkopie.
Entdecken die Ärzte dabei auffällige Gewebebereiche, dann entnehmen sie eine Gewebeprobe. Diese Probe untersuchen Spezialisten unter dem Mikroskop auf Zellveränderungen. Mehr dazu lesen Sie unter Biopsie.
Lexikon
Kolposkopie: Untersuchung von Scheide und Gebärmutterhals mithilfe eines Mikroskops.
Biopsie: Entnahme einer Gewebeprobe
Konisation: Ausschneiden eines kegelförmigen Gewebestückes aus Muttermund und Gebärmutterhals
Kleine, gut abgrenzbare Veränderung: Ist die Gewebeveränderung klein und lässt sich gut vom umliegenden gesunden Gewebe abgrenzen, dann entfernen die Ärzte sie möglicherweise gleich komplett. Fachleute sprechen von einer Konisation. Dabei schneiden sie einen kleinen Kegel aus dem Gebärmutterhals aus: das erkrankte Gewebe und zur Sicherheit einen Saum aus gesundem Gewebe.
Wie belastend ist die Untersuchung?
Die gynäkologische Untersuchung ist vielen Frauen zwar unangenehm, tut aber normalerweise nicht weh. Auch eine Biopsie vom Gebärmutterhals ist meist kaum schmerzhaft.
Liegt allerdings eine ernsthaftere Erkrankung vor, kann das anders sein. Dann ist eine lokale Betäubung möglich, die den Schmerz lindert. Bei sehr starken Beschwerden können die Ärzte auch eine Kurznarkose einleiten, dies ist allerdings nicht in jeder Frauenarztpraxis durchführbar.
Wichtig zu wissen: Findet die Gewebeentnahme ambulant unter Narkose statt, sollten Frauen sich danach abholen lassen und zum Beispiel nicht selbst Auto fahren.
Wie geht es weiter?
Der Zellabstrich oder die Gewebeprobe werden unter dem Mikroskop auf Krebszellen untersucht.
Ist das Ergebnis der Untersuchung eine Krebsvorstufe am Gebärmutterhals? Wie es für betroffene Frauen weiter geht, erfahren Sie im Text Vorstufen von Gebärmutterhalskrebs: Untersuchung und Behandlung.
Bestätigt sich der Krebsverdacht? Dann folgen weitere Untersuchungen, zum Beispiel bildgebende Verfahren und eine Operation zur endgültigen Stadieneinteilung. Mehr zu diesen Untersuchungen erfahren Sie in den nächsten Abschnitten.
Bildgebende Verfahren
Ist die Diagnose Krebs gesichert, folgen für Patientinnen weitere Untersuchungen. Mit bildgebenden Verfahren untersuchen die Ärzte vor allem, wie weit sich der Tumor in der Umgebung des Gebärmutterhalses und in entfernteren Organen ausgebreitet hat.
Ultraschall
Bild: © Khakimullin Aleksandr, Shutterstock
Um festzustellen, wie weit sich der Tumor bereits ausgebreitet hat, führt die Frauenärztin oder der Frauenarzt Ultraschalluntersuchungen durch:
Vaginaler Ultraschall: Alle Patientinnen erhalten einen Ultraschall über die Scheide. So können die Ärzte sehen, ob der Tumor sich neben dem Gebärmutterhals in weitere Gewebe und Organe in der Umgebung ausgebreitet hat.
Ultraschall über die Bauchdecke: Bei allen betroffenen Frauen machen die Ärzte einen Ultraschall von außen im Bauchbereich. Dabei untersuchen sie, ob Nieren oder Harnwege betroffen sind und dadurch der Harn nicht normal abfließt.
Ultraschall der Halslymphknoten: Bei manchen Patientinnen untersuchen die Ärzte zusätzlich die Lymphknoten im Halsbereich mit einem Ultraschall von außen. So können sie Lymphknotenmetastasen feststellen.
So läuft die Untersuchung ab: Bei einem vaginalen Ultraschall führt die Frauenärztin oder der Frauenarzt eine stabförmige Ultraschallsonde in die Scheide ein. Bei einem Bauch- oder Hals-Ultraschall setzt sie oder er einen Ultraschallkopf auf der Bauchdecke oder im Halsbereich auf. So erhalten die Ärzte Ultraschallbilder aus der Region, die sie untersuchen möchten, und können sie beurteilen. Eine Ultraschalluntersuchung ist normalerweise schmerzfrei und geht nicht mit einer Strahlenbelastung einher.
Zum Weiterlesen
Magnetresonanztomographie (MRT)
Bild: © Tyler Olson, Shutterstock
Wenn der Tumor sich schon weiter ausgebreitet hat, untersuchen die Ärzte seine Ausbreitung im Becken zusätzlich mittels einer Magnetresonanztomographie (MRT). Das Gerät erzeugt mithilfe von starken Magnetfeldern Bilder aus dem Körperinneren. So können die Ärzte vor allem beurteilen, wie tief der Tumor ins Gewebe eingewachsen ist, ob und welche Nachbarorgane im Becken befallen sind und ob Lymphknoten betroffen sind.
Eine MRT können Ärzte jedoch nur bei Patientinnen durchführen, die kein Metall im Körper tragen. Dazu zählen zum Beispiel Implantate und Herzschrittmacher. Ist eine MRT nicht möglich, dann erweitern die Ärzte stattdessen die Computertomographie auf den Beckenbereich.
So läuft die Untersuchung ab: Für die MRT legt die Patientin sich auf eine Liege, die durch ein röhrenförmiges Gerät fährt. Die Untersuchung ist schmerzlos. Eine Strahlenbelastung entsteht dabei nicht. Haben Betroffene Angst vor engen Räumen, dann können sie vor der MRT ein Beruhigungsmittel erhalten. Allerdings dürfen sie dann nach der Untersuchung nicht selbst Auto oder Fahrrad fahren und sollten sich abholen lassen.
Zum Weiterlesen
Computertomographie (CT)
Hat sich der Tumor bereits weiter ausgebreitet, erhalten Frauen außerdem eine Computertomographie (CT) im Bereich des Brustkorbs und des Bauches. Bei Patientinnen, bei denen eine MRT nicht möglich ist, untersuchen die Ärzte auch den Beckenbereich mittels CT. Das Gerät erzeugt Bilder aus dem Körperinneren mittels Röntgenaufnahmen. Ärzte prüfen damit, ob Metastasen vorhanden sind, beispielsweise in der Lunge.
Nur wenige Patientinnen benötigen eine sogenannte Positronenemissionstomographie (PET) in Verbindung mit einer CT (PET-CT). Ärzte setzen sie vor allem bei Frauen mit einem Rückfall ein, um mögliche Metastasen zu finden.
- Wichtig: Die Kosten für eine PET-CT übernehmen die gesetzlichen Krankenversicherungen nicht automatisch.
So läuft die Untersuchung ab: Für eine PET-CT spritzt der Arzt oder die Ärztin zunächst ein Kontrastmittel in die Vene. Die Patientin legt sich für die CT auf einen Untersuchungstisch, der durch eine ringförmige Öffnung fährt. Die Untersuchung ist schmerzlos. Sie bringt eine gewisse Strahlenbelastung mit sich. Das Gesundheitsrisiko bewerten Experten jedoch als vertretbar, wenn die Untersuchung notwendig ist.
Zum Weiterlesen
Operation zu Stadieneinteilung
Bild: © I AM NIKOM, Shutterstock
Bei vielen Patientinnen führen die Ärzte eine Operation durch, um genauer zu beurteilen, wie weit der Tumor sich ausgebreitet hat. Fachleute sprechen von einem operativen Staging. Nur bei Patientinnen mit sehr frühem Gebärmutterhalskrebs ist dieser Eingriff nicht notwendig. Normalerweise findet der Eingriff als Bauchspiegelung statt, als sogenannte Laparoskopie.
Wichtig zu wissen: Je nach Ergebnis der Bauchspiegelung kann das operative Staging in die eigentliche Behandlung übergehen: Können die Ärzte bereits während der Untersuchung entscheiden, welche Behandlung sinnvoll ist, dann entfernen sie beispielsweise gleich die Gebärmutter.
So läuft die Untersuchung ab: Die Patientin erhält für den Eingriff eine Narkose. Durch kleine Schnitte in der Bauchdecke führen Ärztin oder Arzt Instrumente und Kameras ein. Damit können sie Organe und Gewebe in Becken und Unterbauch begutachten.
Zudem entnehmen sie Gewebeproben und Lymphknoten in der Umgebung des Tumors. Ob möglichst alle Lymphknoten entfernt werden oder nur sogenannte Wächterlymphknoten nah am Tumor, hängt von Stadium des Tumors ab. Die entnommenen Proben untersuchen Fachleute im Labor auf Krebszellen.
Bei Betroffenen vor der Menopause verlagern die Ärzte bei der Operation außerdem die Eierstöcke. Findet später eine Strahlentherapie statt, dann sind diese besser vor möglichen Bestrahlungsfolgen geschützt.
Welche Nebenwirkungen können auftreten? Das operative Staging ist kein umfangreicher Eingriff. Für Patientinnen entstehen die üblichen Risiken einer Narkose. Eventuell können Probleme bei der Wundheilung auftreten. Entfernen die Ärzte viele Lymphknoten, können Lymphödeme in den Beinen entstehen. Es kann auch passieren, dass Nerven verletzt werden
Zum Weiterlesen
Tumormarker
Tumormarker spielen in der Regel keine Rolle bei der Diagnose von Gebärmutterhalskrebs: Sie haben sich als zu ungenau erwiesen. Manche Ärzte bestimmen dennoch Tumormarker. Sind sie bei der ersten Diagnose bestimmt worden, dann können die Ärzte die Werte bei der Nachsorge vergleichen.
Folgende Tumormarker können bei Gebärmutterhalskrebs erhöht sein:
- SSCA (Squamous Cell Carcinoma Antigen) bei einem Plattenepithelkarzinom
- CEA (Carcinoembryonales Antigen) und CA 125 (Cancer Antigen 125) bei einem Adenokarzinom
- NSE (Neuronenspezifische Enolase) bei einem neuroendokrinen Tumor
Zum Weiterlesen
Stadieneinteilung bei Gebärmutterhalskrebs
Für die Behandlungsplanung ist es vor allem wichtig zu wissen, wie weit der Krebs fortgeschritten ist. Das beschreiben Ärzte mithilfe von Krankheitsstadien. Bei Gebärmutterhalskrebs gibt es mehrere Systeme, um das Krankheitsstadium festzulegen.
Zum Weiterlesen
TNM-Klassifikation: Bei dieser Einteilung ist in verschiedenen Kategorien beschrieben, wie weit sich der Tumor ausgebreitet hat:
- T: Wie groß und wie weit ausgedehnt ist der eigentliche Tumor (T0 bis T4)?
- N: Sind Lymphknoten in der Nähe des Tumors befallen (N0 oder N1, lateinisch Nodus = Knoten)?
- M: Gibt es bereits Metastasen, also Tumorabsiedlungen in anderen Organen oder Geweben (M0 oder M1)?
Ein Beispiel: T1N0M0 bezeichnet einen kleinen Tumor, der noch keine Lymphknoten befallen und keine Metastasen gebildet hat. Steht anstelle einer Zahl ein "X" hinter den T- oder N-Angaben, bedeutet das: Die Ärzte können die Situation (noch) nicht beurteilen.
FIGO-Klassifikation: Für gynäkologische Tumoren haben Frauenärzte zusätzlich die sogenannte FIGO-Klassifikation entwickelt. Sie ist benannt nach der Internationalen Vereinigung für Gynäkologie und Geburtshilfe (International Federation of Gynecology and Obstetrics). Die FIGO-Einteilung stimmt mit der TNM-Klassifikation weitgehend überein.
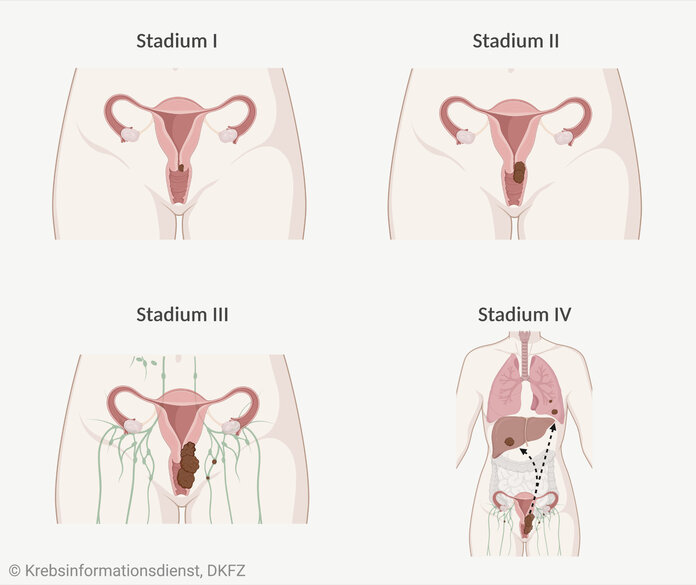
Bild: © Krebsinformationsdienst, DKFZ; erstellt mit BioRender.com
Die TNM-Angaben fassen die Ärzte zu Krankheitsstadien zusammen. Die Stadien von Gebärmutterhalskrebs werden mit römischen Ziffern und Buchstaben beschrieben:
- 0 ("Stadium Null"): Krebs im Frühstadium – der Tumor wächst nur in den oberen Gewebeschichten des Gebärmutterhalses. Fachleute sprechen auch von einem Carcinoma in situ. Stadium 0 entspricht der hochgradigen plattenepithelialen Dysplasie (CINIII).
- I ("Stadium Eins"): Der Tumor ist begrenzt auf den Gebärmutterhals.
IA ("Stadium Eins A"): Der Tumor ist so klein, dass er nur unter dem Mikroskop erkennbar ist. Fachleute sprechen auch von einem mikroinvasiven Karzinom.
IB ("Stadium Eins B"): Der Tumor ist etwas größer, sodass er mit bloßem Auge erkennbar ist. Fachleute sprechen von einem makroinvasiven Karzinom. Auch einen nur mikroskopisch erkennbaren Tumor, der tiefer als 5 Millimeter eingedrungen ist, ordnen die Ärzte hier ein. - II ("Stadium Zwei"): Der Tumor hat sich über die Gebärmutter hinaus verbreitet, ist aber nicht bis zur Beckenwand und nicht ins untere Drittel der Scheide vorgedrungen.
IIA ("Stadium Zwei A"): Der Tumor wächst im oberen Drittel der Scheide, der Halteapparat der Gebärmutter (Parametrien) ist aber noch tumorfrei.
IIB ("Stadium Zwei B"): Der Halteapparat der Gebärmutter ist befallen. - III ("Stadium Drei"): Der Tumor hat sich bis zur Beckenwand ausgebreitet und/oder das untere Drittel der Scheide befallen und/oder beeinträchtigt die Funktion der Nieren.
IIIA ("Stadium Drei A"): Das untere Drittel der Scheide ist befallen, aber die Beckenwand ist frei.
IIIB ("Stadium Drei B"): Der Tumor hat sich bis zur Beckenwand ausgebreitet oder verursacht einen Nierenstau. Außerdem können Lymphknoten befallen sein. Auch kleinere Tumoren mit einem Lymphknotenbefall ordnen die Ärzte diesem Stadium zu. - IVA ("Stadium Vier A"): Der Tumor ist in die Schleimhaut der Blase oder des Enddarms eingewachsen oder wächst in den Bauchraum.
IVB ("Stadium Vier B"): Tumorabsiedlungen haben sich in entfernter gelegenen Organen gebildet (Fernmetastasen).
Grading: Wie bösartig ist der Tumor?
Neben der Ausbreitung des Tumors bestimmen Fachleute am Gewebe den sogenannten Differenzierungsgrad: Er gibt an, wie sehr sich die Krebszellen vom normalen Gewebe unterscheiden. Die Einteilung geht von G1 (gut ausgereiftes, weitgehend normales Gewebe) bis G3 (undifferenziertes Gewebe). Je mehr sich der Tumor vom Normalgewebe unterscheidet, desto bösartiger ist er.
Quellen und Links für Interessierte und Fachkreise
Tumor-Klassifikation
Wittekind CH. TNM Klassifikation maligner Tumoren. Wiley-VCH, 8. Auflage 2017
Horn LC, Brambs CE, Opitz S, Ulrich UA, Höhn AK. FIGO-Klassifikation für das Zervixkarzinom 2019 – was ist neu?. Pathologe 2019. 40, 629–635 doi.org/10.1007/s00292-019-00675-w
Weitere Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind in der Übersicht zum Thema Gebärmutterhalskrebs aufgeführt.
Geprüft
durch unsere Fachredaktion,
bestehend aus Expertinnen und Experten aus Medizin, Naturwissenschaften sowie Psychoonkologie und Recht.