Was ist ein Aderhautmelanom?
Das Aderhautmelanom ist der häufigste Augentumor. Insgesamt sind bösartige Tumoren des Auges mit in Deutschland 520 Neuerkrankungen pro Jahr aber sehr selten. Nach der Haut ist das Auge die häufigste Lokalisation, an der ein Melanom auftritt. Entdeckt werden Aderhautmelanome häufig zufällig bei augenärztlichen Untersuchungen. Denn viele Betroffene haben zum Zeitpunkt der Diagnose keine Symptome. Es kann sein, dass sich ein Aderhautmelanom lange unbemerkt entwickelt. Erste Symptome – am häufigsten sind Sehstörungen – können Jahre nach der Entstehung auftreten.
- Etwa 90 Prozent der Aderhautmelanome gehen von entarteten Melanozyten der Aderhaut (Choroidea) aus.
- Der Rest entsteht aus Melanozyten im Bereich des Ziliarkörpers (5 bis 10 Prozent)
- oder der Iris (5 Prozent).
- Diese Strukturen werden zusammen als Uvea bezeichnet.
Metastasen: Bei etwa der Hälfte der Patientinnen und Patienten bilden sich innerhalb von 10 bis 15 Jahren nach der Diagnose Metastasen. Am häufigsten sind Lebermetastasen, aber auch Lunge, Knochen oder Haut können betroffen sein.
Therapie des Aderhautmelanoms
Da Aderhautmelanome so selten sind, spielen oft individuelle Faktoren bei der Therapieentscheidung eine Rolle. Dazu gehören zum Beispiel:
- die Größe des Tumors,
- die Lage des Tumors,
- mögliche Begleiterkrankungen
- und der Wunsch der Patientin oder des Patienten.
Grundsätzlich ist das Ziel der Therapie von primären Aderhautmelanomen die vollständige Zerstörung des Tumors. Eine Ausnahme sind sehr kleine Tumoren: Solange sie nicht wachsen, ist abwartendes Beobachten mit regelmäßigen Kontrollen möglich.
Strahlentherapie: Die häufigste Behandlung bei primären Aderhautmelanomen ist die Bestrahlung. Möglich sind eine Brachytherapie, eine Protonentherapie oder eine stereotaktische Bestrahlung. Welche Art der Strahlentherapie angewendet wird, ist eine individuelle Entscheidung.
Operation: Nach einer Bestrahlung kann – je nach individueller Situation – zudem eine operative Entfernung des Tumors nötig sein. Nur in seltenen Fällen, beispielsweise bei sehr großen Aderhautmelanomen, muss der Arzt oder die Ärztin das Auge vollständig entfernen (Enukleation).
Weitere Therapieformen wie die transpupillare Thermotherapie werden selten und meist nur in Kombination mit einer Bestrahlung durchgeführt.
Therapie bei Metastasen
Eine Standardtherapie für metastasierte Aderhautmelanome gibt es bisher nicht.
Lokale Therapie: Einzelne Metastasen (Oligometastasen) können operiert oder gezielt zerstört werden. Sind mehrere Lebermetastasen nachweisbar, lassen sie sich beispielsweise mit verschiedenen Embolisationsverfahren behandeln.
Systemische Therapie: Eine Vielzahl systemischer Therapien wurde beim metastasierten Aderhautmelanom bereits untersucht. Dazu gehören verschiedene Chemotherapien, die Behandlung mit Immun-Checkpoint-Hemmern und zielgerichtete Therapien. Bislang ließ sich allerdings für keine Substanz (oder Kombination) eine ausreichende Wirksamkeit nachweisen.
Unterschiede zum kutanen Melanom: Im Gegensatz zum Aderhautmelanom haben Immun-Checkpoint-Hemmer beim malignen Melanom der Haut eine gute Wirksamkeit. Zwischen dem kutanen Melanom und dem Aderhautmelanom bestehen einige Unterschiede, zum Beispiel:
- Im Gegensatz zum kutanen Melanom weist das Aderhautmelanom eine sehr niedrige Tumormutationslast sowie eine geringe Expression von PD-L1 auf. Beides könnte die begrenzte Wirksamkeit von Checkpoint-Hemmern beim Aderhautmelanom erklären.
- Aderhautmelanome haben in der Regel weder BRAF- oder NRAS-Mutationen noch KIT-Mutationen.
- Daneben bestehen Unterschiede in der Ätiologie: Familiäre Aderhautmelanome sind sehr selten, außerdem gilt UV-Strahlung nicht als Risikofaktor.
- Aderhautmelanome metastasieren normalerweise über den Blutweg (hämatogen), während kutane Melanome in der Regel über die Lymphbahnen (lymphogen) metastasieren.
Was ist Tebentafusp und wie wirkt es?
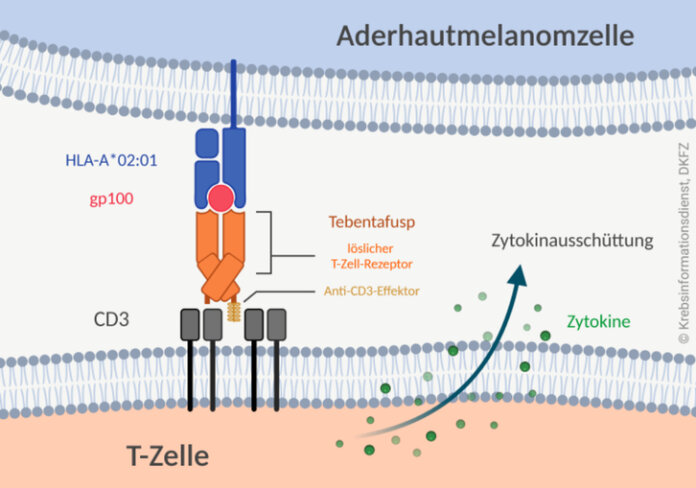
Bild: Krebsinformationsdienst, DKFZ, erstellt mit Biorender.com
Tebentafusp (auch: IMCgp100) ist ein neuartiges bispezifisches Fusionsprotein. Es gehört zu einer neuen Klasse von Anti-Tumor-Wirkstoffen, den sogenannten ImmTAC® (Immune Mobilizing Monoclonal T-Cell Receptors Against Cancer). Diese erkennen Tumorantigene, die von HLA-Molekülen auf der Oberfläche von Tumorzellen präsentiert werden. Über ein Anti-CD3-Antikörper-Fragment lenken die Wirkstoffe Immunzellen auf die Tumorzellen.
- Tebentafusp zählt zu den sogenannten BiTe-Antikörpern. Das sind bispezifische, T-Zell-vermittelnde Antikörper, die aus zwei Anteilen bestehen: Ein Antikörperanteil bindet an T-Zellen, der andere an ein Tumorantigen.
- Der Arzneistoff Tebentafusp besteht aus einer T-Zell-Rezeptor-Domäne, die an das Oberflächenprotein gp100 (Glykoprotein 100) bindet. gp100 ist typisch für Melanome und Aderhautmelanome (siehe Grafik).
- Über seinen Anti-CD3-Effektor reagiert die Substanz außerdem mit dem T-Zell-Oberflächenantigen CD3.
- Auf diese Weise richten sich CD3-positive T-Zellen gegen gp100-exprimierende Aderhautmelanomzellen.
- Das Therapeutikum hilft also Immunzellen, nahe genug an die Krebszellen heranzukommen, um sie anzugreifen.
Wirksam ist Tebentafusp ausschließlich bei HLA-A*02:01-positiven Patientinnen und Patienten. Nur wenn das melanomtypische Antigen gp100 von diesem HLA-Allel präsentiert wird, erkennt Tebentafusp es. Etwa die Hälfte der hellhäutigen Bevölkerungsgruppen ist HLA-A*02:01-positiv.
Tebentafusp: Worauf basiert die Zulassung?
Mehr Informationen
Lesen Sie mehr zu Antikörpern in der Krebsmedizin und zu Immunsystem und Krebs.
Grundlage für die Zulassung von Tebentafusp ist eine randomisierte, aber nicht verblindete Phase-III-Studie mit 378 Patientinnen und Patienten mit metastasiertem Aderhautmelanom1. Die Teilnehmenden waren
- bislang unbehandelt und
- HLA-A*02:01-positiv.
Die Randomisierung erfolgte im Verhältnis 2:1 auf die Tebentafusp-Gruppe (n = 252) oder die Kontrollgruppe (n = 126). Tebentafusp wurde intravenös in einer Dosis von 20 μg an Tag 1, 30 μg an Tag 8 und danach wöchentlich zu 68 μg verabreicht. Die Kontrollgruppe erhielt als Vergleichstherapie entweder eine Monotherapie mit Pembrolizumab, Ipilimumab oder Dacarbazin.
In einer ersten Zwischenauswertung nach median 14,1 Monaten zeigte sich:
- In der Tebentafusp-Gruppe war das Gesamtüberleben im Vergleich zur Kontrollgruppe verlängert: Die Gesamtüberlebensrate nach 1 Jahr war unter Tebentafusp mit 73 Prozent statistisch signifikant höher als in der Kontrollgruppe mit 59 Prozent.
- Die häufigsten behandlungsbedingten unerwünschten Ereignisse unter Tebentafusp waren zytokinvermittelte Ereignisse (wie Fieber oder Schüttelfrost) und hautbezogene Ereignisse (wie Hautausschlag oder Juckreiz).
- Es wird daher vor dem Risiko eines möglicherweise lebensbedrohlichen Zytokin-Freisetzungs-Syndroms (auch: Zytokinsturm) gewarnt.
- Unerwünschte Ereignisse der Grade 3 oder 4 traten bei 109 Patienten (44 Prozent) in der Tebentafusp-Gruppe auf. Betroffen war vor allem die Haut. In der Kontrollgruppe waren es 19 Patienten (17 Prozent).
- Es wurden keine behandlungsbedingten Todesfälle gemeldet.
- Unerwünschte Ereignisse traten vor allem in den ersten 4 Wochen auf: Häufigkeit und Schweregrad nahmen nach den ersten 3 bis 4 Dosen Tebentafusp ab.
- 2 Prozent der Teilnehmenden in der Tebentafusp-Gruppe brachen die Behandlung ab. In der Kontrollgruppe waren es 5 Prozent.
Ausblick
Zahlreiche weitere Therapieansätze werden derzeit beim metastasierten Aderhautmelanom untersucht. Viele davon allerdings noch in frühen klinischen Studien der Phasen I oder II. Eine Übersicht findet sich im Quellenverzeichnis zum Beispiel bei Toro et al. 2021 oder Comito et al. 2021.
Es ist denkbar, dass weitere ImmTAC-Moleküle entwickelt werden, die auf andere HLA-Subtypen abzielen. Dies könnte Behandlungsmöglichkeiten für weitere Patientengruppen eröffnen.
Zum Weiterlesen: Verwendete Quellen und vertiefende Informationen
1Nathan P, Hassel JC, Rutkowski P, Baurain JF, Butler MO, Schlaak M, Sullivan RJ, Ochsenreither S, Dummer R, Kirkwood JM et al. Overall Survival Benefit with Tebentafusp in Metastatic Uveal Melanoma. N Engl J Med. 2021 Sep 23;385(13):1196-1206. doi: 10.1056/NEJMoa2103485.
Weitere Übersichtsarbeiten und Fachveröffentlichungen
Comito F, Marchese PV, Ricci AD, Tober N, Peterle C, Sperandi F, Melotti B. Systemic and liver-directed therapies in metastatic uveal melanoma: state-of-the-art and novel perspectives. Future Oncol. 2021 Nov;17(33):4583-4606. doi: 10.2217/fon-2021-0318.
Damato BE, Dukes J, Goodall H, Carvajal RD. Tebentafusp: T Cell Redirection for the Treatment of Metastatic Uveal Melanoma. Cancers (Basel). 2019 Jul 11;11(7):971. doi: 10.3390/cancers11070971.
Rodriguez-Vidal C, Fernandez-Diaz D, Fernandez-Marta B, Lago-Baameiro N, Pardo M, Silva P, Paniagua L, Blanco-Teijeiro MJ, Piñeiro A, Bande M. Treatment of Metastatic Uveal Melanoma: Systematic Review. Cancers (Basel). 2020 Sep 8;12(9):2557. doi: 10.3390/cancers12092557.
Schank TE, Hassel JC. Immunotherapies for the Treatment of Uveal Melanoma-History and Future. Cancers (Basel). 2019 Jul 24;11(8):1048. doi: 10.3390/cancers11081048.
Toro MD, Gozzo L, Tracia L, Cicciù M, Drago F, Bucolo C, Avitabile T, Rejdak R, Nowomiejska K, Zweifel S et al. New Therapeutic Perspectives in the Treatment of Uveal Melanoma: A Systematic Review. Biomedicines. 2021 Sep 24;9(10):1311. doi: 10.3390/biomedicines9101311.
Rechtlicher Rahmen/Behördeninformationen
Informationen der Europäischen Kommission zu Tebentafusp (Stand 04/2022).
Informationen zu Tebentafusp im Drug Information Portal der US-amerikanischen Gesundheitsbehörde NIH (Stand 04/2022).
Weitere Quellen
Krebs in Deutschland für 2017/2018. 13. Ausgabe. Robert Koch-Institut (Hrsg.) und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg.). Berlin, 2021. doi: 10.25646/8353.
