Abskopaler Effekt: die Definition
Der abskopale Effekt ist eine seltene Anti-Tumor-Wirkung der Strahlentherapie außerhalb des eigentlichen Zielfeldes. Normalerweise wirkt die Strahlentherapie örtlich begrenzt (lokal) auf bestrahlte Krebszellen. Sporadisch kann man aber auch eine systemische Wirkung auf nicht bestrahlte Zellen beobachten: etwa in Metastasen, weiter entfernt im Körper.
Woher kommt der Begriff?
Abskopal kommt aus dem Lateinischen "ab scopus" und heißt übersetzt "weg vom Ziel". Unter dem Begriff "abskopaler Effekt" verstehen Fachleute eine systemische Wirkung, die ionisierende Strahlen fernab vom bestrahlten Tumor in nicht bestrahlten Metastasen triggern können: Metastasen bilden sich dann zurück, manche verschwinden sogar vollständig.
Abskopaler Effekt: die Epidemiologie
Die Autoren eines systematischen Reviews1 haben bei ihrer Recherche in einem Zeitraum von 45 Jahren (1969 bis 2014) nur 46 Fälle identifiziert, in denen ein abskopaler Effekt dokumentiert wurde. Laut Literatur werden nach alleiniger Strahlentherapie abskopale Effekte nur bei wenigen Krebsarten beobachtet, vor allem beim
- malignen Melanom,
- Nierenzellkarzinom,
- Bronchialkarzinom,
- Leberzellkarzinom,
- bei Kopf-Hals-Tumoren,
- Lymphomen und Leukämien.
Wird die Strahlentherapie allerdings kombiniert, etwa mit bestimmten Immuntherapien wie Immun-Checkpoint-Hemmern, kommt es häufiger zu einem abskopalen Effekt – auch bei anderen Tumorarten. Dazu gehören Tumoren des Magen-Darm-Trakts, Brust- und Prostatakrebs.
Wichtig zu wissen: Abskopale Effekte sind bisher nicht vorherzusagen. Und es können Wochen bis Monate vergehen, bis ein abskopaler Effekt erkennbar wird.
Abskopaler Effekt: der Wirkmechanismus
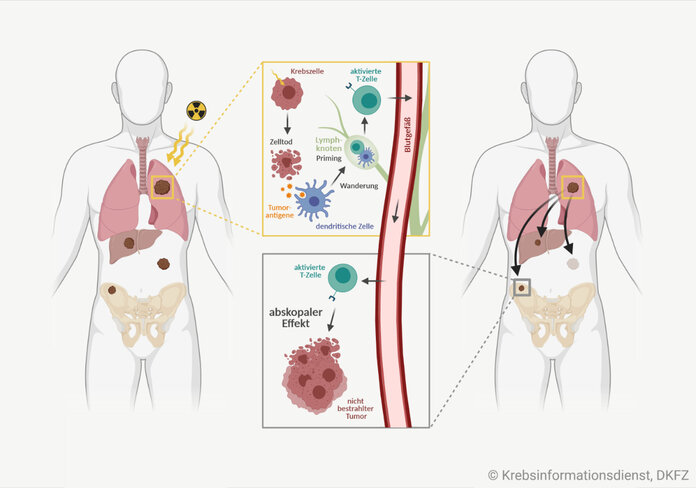
Bild: Krebsinformationsdienst, DKFZ, erstellt mit BioRender.com
Ionisierende Strahlen wirken direkt auf Tumorzellen, indem sie deren Erbgut schädigen. Dieser lokale Effekt führt dazu, dass die bestrahlten Zellen absterben. Zusätzlich kann die Strahlentherapie eine indirekte, immunmodulatorische Wirkung im ganzen Körper entfalten. Dieser systemische, abskopale Effekt verläuft nach derzeitigem Wissensstand in mehreren Schritten:
- Der Zelltod vor Ort beruht darauf, dass ionisierende Strahlen zu DNA-Doppelstrangbrüchen führen.
- Sterben Tumorzellen ab, setzen sie tumorspezifische Antigene frei, die eine Immunantwort in Gang setzen.
- Notwendig sind weitere Signale und Mediatoren wie Zytokine oder Chemokine, die Immunzellen aktivieren – beispielsweise dendritische Zellen.
- In Anwesenheit inflammatorischer Signale nehmen reife dendritische Zellen die Tumorantigene auf und präsentieren sie den zytotoxischen T-Zellen.
- Derartig stimulierte T-Lymphozyten (Immun-Priming) können die Tumorzellen erkennen, gezielt angreifen und körperweit zerstören. Experten sprechen auch von einer "In-situ-Impfung".
Vollständig verstanden ist der Mechanismus vom abskopalen Effekt noch nicht. Der Prozess ist komplex und spielt sich in verschiedenen Stationen des Organismus ab: Ausgehend vom bestrahlten Tumor und seiner Mikroumgebung über die benachbarten Lymphknoten erreicht er die entfernt liegenden Gewebe und Organe über die Blutbahn (siehe Grafik).
Abskopaler Effekt: die Wirkung verstärken
Forscher suchen nach Methoden, um den abskopalen Effekt bei Krebspatienten zu intensivieren. Denn: Unter klassischer Radiotherapie kommt es nur selten zu einem dauerhaften abskopalen Effekt. Der Hintergrund: Das durch die Strahlen aktivierte Immunsystem schafft es meist nicht, Oberhand über die Immuntoleranz der Metastasen zu gewinnen.
Modifizierung der Strahlentherapie
Die Wirksamkeit der Strahlentherapie hängt vom Bestrahlungsschema ab: von der einzelnen Dosis (Fraktion), der Gesamtdosis, vom Bestrahlungsintervall und -volumen. Studien weisen darauf hin, dass abskopale Effekte bei hypofraktionierten Schemata häufiger auftreten als bei normaler Fraktionierung. Ein Beispiel hierfür ist eine stereotaktische Radiotherapie, bei der wenige, hohe Einzeldosen hochpräzise eingesetzt werden.
Kombination mit Immuntherapie
Seit Einführung der Immun-Checkpoint-Hemmer vor rund zehn Jahren haben abskopale Effekte zugenommen – so die wissenschaftliche Literatur. Man geht von einer synergistischen Wirkung von Strahlen- und Immuntherapie aus. Bisher ist jedoch nicht im Detail bekannt, wie beide Therapieformen bestmöglich zu kombinieren sind und in welcher zeitlichen Reihenfolge.
Abskopaler Effekt: verwandte Phänomene
Vom Begriff "abskopaler Effekt" ist der sogenannte Radiotherapie-induzierte Bystander Effekt (RIBE) abzugrenzen. Unter dem Bystander-Effekt versteht man eine biologische Wirkung, die bestrahlte Zellen auf nicht bestrahlte Zellen in räumlicher Nähe ausüben – also über einen direkten Kontakt oder über nur wenige Millimeter hinweg.
Außerdem weisen Experten darauf hin: Eine systemische Wirkung nach anderen lokalen Therapien wie etwa mit Kälte (Kryotherapie), Wärme (Hyperthermie, Radiofrequenzablation), Ultraschall (HIFU) oder mit Injektion von onkolytischen Viren in den Tumor bezeichnet man nicht als abskopalen Effekt. Dieser Begriff soll – wie historisch beschrieben – auf die Strahlentherapie begrenzt bleiben.
Für Ihre Patienten noch mal einfach erklärt
Der abskopale Effekt ist selten. Beobachten kann man ihn bei Krebspatienten mit Metastasen. Vorausgesetzt, ein Krebsherd wird bestrahlt. Schrumpfen im Zuge der Strahlentherapie auch Metastasen, die nicht bestrahlt wurden, nennen Mediziner das "abskopaler Effekt".
Was steckt dahinter?
Normalerweise tötet die Strahlentherapie Krebszellen ab, wenn der Arzt oder die Ärztin den Tumor direkt bestrahlt. Aber auch weiter entfernte Tumorzellen, die nicht direkt bestrahlt werden, können absterben. Beim abskopalen Effekt geschieht dies über das Immunsystem: Strahlen können das körperweite Immunsystem aktivieren.
Warum ist das wichtig?
Wissenschaftler haben herausgefunden, dass es zu mehr abskopalen Effekten kommt, wenn man bei Betroffenen die Strahlentherapie mit der modernen Immuntherapie kombiniert. Wie das am besten gelingen kann, wird daher in Studien untersucht. Ziel ist es, das Leben der Krebspatientinnen und Krebspatienten zu verbessern und zu verlängern.
Zum Weiterlesen: Verwendete Quellen und vertiefende Informationen
1 Abuodeh Y, Venkat P, Kim S. Systematic review of case reports on the abscopal effect. Curr Probl Cancer. 2016 Jan-Feb;40(1):25-37. doi: 10.1016/j.currproblcancer.2015.10.001.
Arina A, Gutiontov SI, Weichselbaum RR. Radiotherapy and Immunotherapy for Cancer: From "Systemic" to "Multisite"Clin Cancer Res. 2020 Jun 15;26(12):2777-2782. doi: 10.1158/1078-0432.CCR-19-2034.
Brix N, Dunn L, Seiwrt T, Belka C, Lauber K. Immuntherapie bei Kopf-Hals-Plattenepithelkarzinomen. Abskopale Effekte in Kombination mit Radiotherapie, außergewöhnliche Reaktionen in Kombination mit Chemotherapie und Pseudoprogression. Internist (Berl). 2020 Jul;61(7):682-689. doi: 10.1007/s00108-020-00816-x.
Choi JS, Sansoni ER, Lovin BD, Lindquist NR, Phan J, Mayo LL, Ferrarotto R, Su SY. Abscopal Effect Following Immunotherapy and Combined Stereotactic Body Radiation Therapy in Recurrent Metastatic Head and Neck Squamous Cell Carcinoma: A Report of Two Cases and Literature Review. Ann Otol Rhinol Laryngol. 2020 May;129(5):517-522. doi: 10.1177/0003489419896602.
Craig DJ, Nanavaty NS, Devanaboyina M, Stanbery L, Hamouda D, Edelman G, Dworkin L, Nemunaitis JJ. The abscopal effect of radiation therapy. Future Oncol. 2021 May;17(13):1683-1694. doi: 10.2217/fon-2020-0994.
Daguenet E, Louati S, Wozny AS, Vial N, Gras M, Guy JB, Vallard A, Rodriguez-Lafrasse C, Magné N. Radiation-induced bystander and abscopal effects: important lessons from preclinical models. Br J Cancer. 2020 Aug;123(3):339-348. doi: 10.1038/s41416-020-0942-3.
D'Andrea MA, Reddy GK. Systemic Effects of Radiation Therapy-Induced Abscopal Responses in Patients with Advanced Lung Cancer. Oncology. 2021;99(1):1-14. doi: 10.1159/000510287.
Demaria S, Formenti SC. The abscopal effect 67 years later: from a side story to center stage. Br J Radiol. 2020 May 1;93(1109):20200042. doi: 10.1259/bjr.20200042.
Ellerin BE, Demandante CGN, Martins JT. Pure abscopal effect of radiotherapy in a salivary gland carcinoma: Case report, literature review, and a search for new approaches. Cancer Radiother. 2020 Jun;24(3):226-246. doi: 10.1016/j.canrad.2020.01.001.
Hu ZI, McArthur HL, Ho AY. The Abscopal Effect of Radiation Therapy: What Is It and How Can We Use It in Breast Cancer? Curr Breast Cancer Rep. 2017;9(1):45-51. doi: 10.1007/s12609-017-0234-y.
Kolberg HC, Hoffmann O, Baumann R. The Abscopal Effect: Could a Phenomenon Described Decades Ago Become Key to Enhancing the Response to Immune Therapies in Breast Cancer? Breast Care (Basel). 2020 Oct;15(5):443-449. doi: 10.1159/000511431.
Marabelle A, Andtbacka R, Harrington K, Melero I, Leidner R, de Baere T, Robert C, Ascierto PA, Baurain JF, Imperiale M et al. Starting the fight in the tumor: expert recommendations for the development of human intratumoral immunotherapy (HIT-IT). Ann Oncol. 2018 Nov 1;29(11):2163-2174. doi: 10.1093/annonc/mdy423.
Seiwert TY, Kiess AP. Time to Debunk an Urban Myth? The "Abscopal Effect" With Radiation and Anti-PD-1. J Clin Oncol. 2021 Jan 1;39(1):1-3. doi: 10.1200/JCO.20.02046.
Xing D, Siva S, Hanna GG. The Abscopal Effect of Stereotactic Radiotherapy and Immunotherapy: Fool's Gold or El Dorado? Clin Oncol (R Coll Radiol) 2019 Jul;31(7):432-443. doi: 10.1016/j.clon.2019.04.006.
Behördeninformationen
National Cancer Institute (NCI). News & Events. Cancer Currents Blog (Post vom 28.01.2020). Off Target: Investigating the Abscopal Effect as a Treatment for Cancer.